Перейти к:
Роль локальной гормональной терапии эстриолом в комплексном ведении женщин с генитоуринарным менопаузальным синдромом: серия клинических наблюдений
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.668
Аннотация
Генитоуринарный менопаузальный синдром (ГУМС) проявляется множеством клинических симптомов, таких как диспареуния, сухость слизистой оболочки влагалища и вульвы, а также может быть связан с недержанием мочи и опущением тазовых органов. Эти состояния значительно влияют на качество жизни женщин в постменопаузе и способствуют их социальной изоляции и психоэмоциональным расстройствам. Современные подходы к лечению ГУМС включают применение локальных гормональных препаратов (преимущественно в стандартной дозе 0,5 мг эстриола), таких как, например, оригинальный препарат Овестин в комбинации с хирургическим лечением, малоинвазивными лазерами, урогинекологическими пессариями. Крем ЭМЛА (комбинация лидокаина и прилокаина), обладая местноанестезирующими свойствами, может быть использован в качестве безопасного анестетика перед инвазивными процедурами. Статья рассматривает клинические случаи, иллюстрирующие варианты лечебных подходов у пациенток с различными проявлениями ГУМС, включая пролапс тазовых органов и стрессовое недержание мочи. В первом случае проведена слинговая уретропексия с предварительной терапией эстриолом, что позволило предотвратить послеоперационные осложнения и улучшить реабилитацию. Во втором случае комбинация местной и системной гормональной терапии, а также использование селективного β3-агониста привели к значительному улучшению состояния пациентки с гиперактивным мочевым пузырем, снизив частоту позывов к мочеиспусканию. Отдельно обсуждается пациентка с диспареунией, у которой фракционный фототермолиз в сочетании с локальной гормональной терапией привел к значительному улучшению состоянии слизистой влагалища и снижению болевого синдрома при половой жизни. Таким образом, необходимо придерживаться индивидуализированного подхода к лечению ГУМС, акцентируя внимание на мультидисциплинарной стратегии, которая сочетает хирургическую и медикаментозную терапию с физической реабилитацией. Локальная гормональная терапия, использование фракционного СО2-лазера и другие методы позволяют значительно повысить качество жизни женщин в постменопаузе, и важность этих вопросов в клинической практике требует дальнейшего обсуждения и исследования. Предоставление пациенткам четкой информации о доступных методах лечения создает возможности для активного их участия в управлении своим здоровьем, что в конечном итоге способствует улучшению качества жизни.
Ключевые слова
Для цитирования:
Аполихина И.А., Горбунова Е.А., Саидова А.С., Тарнаева Л.А. Роль локальной гормональной терапии эстриолом в комплексном ведении женщин с генитоуринарным менопаузальным синдромом: серия клинических наблюдений. Акушерство, Гинекология и Репродукция. 2025;19(5):788-799. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.668
For citation:
Apolikhina I.A., Gorbunova E.A., Saidova A.S., Tarnaeva L.A. The role of local estriol therapy in comprehensive management of women with genitourinary menopausal syndrome: clinical observation series. Obstetrics, Gynecology and Reproduction. 2025;19(5):788-799. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.668
Введение / Introduction
Генитоуринарный менопаузальный синдром (ГУМС) представляет собой широко распространенное, но часто недооцененное состояние, которое возникает в результате снижения уровня эстрогенов, существенно влияя на качество жизни женщин, особенно в период постменопаузы [1][2]. Эта патология вызывает ряд клинических симптомов, включая диспареунию (болевые ощущения во время полового акта), сухость слизистой оболочки вульвы и влагалища, а также может быть связана с недержанием мочи и опущением тазовых органов. Совокупность данных симптомов может значительно ограничивать физическую активность и интимную жизнь женщины, что в свою очередь ведет к социальной изоляции и психоэмоциональным расстройствам.
В последние годы в практике гинекологов наблюдается растущий интерес к использованию в своей практике гормонального препарата Овестин для купирования симптомов ГУМС в форме крема или свечей в комбинации с кремом ЭМЛА для поверхностной анестезии. Крем ЭМЛА, обладающий местноанестезирующими свойствами, может использоваться для подготовки тканей к аппаратным и инъекционным манипуляциям на интимных органах, в то время как Овестин, как эстрогенсодержащий препарат в дозе 0,5 мг, способствует доказанному восстановлению толщины эпителия слизистой влагалища и нормализации влагалищной микробиоты.
Более того, применение технологии фракционного CO2-лазера демонстрирует высокую эффективность в лечении ГУМС, улучшая не только метаболические процессы в тканях, но и внешний вид интимной зоны, что также оказывает положительное влияние на качество жизни женщин. Особо следует отметить возможность применения кремов ЭМЛА и Овестин в комбинации с медикаментозными или аппаратными методами лечения в контексте комплексного подхода к лечению ГУМС принимая во внимание их роль в преодолении таких проблем, как диспареуния, недержание мочи и опущение тазовых органов.
Пролапс тазовых органов (ПТО) и стрессовое недержание мочи (СНМ) широко распространены у женщин в постменопаузе и существенно влияют на качество жизни, поэтому требуют комплексного подхода к лечению. Снижение уровня эстрогенов после завершения репродуктивного возраста приводит к изменениям трофики в тканях урогенитального тракта, которые в свою очередь усугубляют симптомы ПТО и СНМ, а также снижают эффективность хирургических и консервативных вмешательств. Одним из серьезных осложнений пролапса III–IV степени у женщин в постменопаузе является декубитальная язва слизистой шейки матки и влагалища [1][2]. Ее формирование обусловлено не только механическим воздействием при длительно существующем пролапсе, но и выраженным дефицитом эстрогенов, из-за которого наблюдаются атрофические процессы в слизистых, снижение микроциркуляции в тканях и угнетение местных регенераторных процессов.
Стрессовое недержание мочи у женщин в постменопаузе представляет собой распространенную проблему, существенно влияющую на качество жизни [3][4]. Эстроген-дефицитные изменения урогенитального тракта, характерные для постменопаузы, способствуют снижению васкуляризации и ухудшению сфинктерной функции уретры, что усиливает проявления СНМ [5][6]. Слинговая уретропексия по методике TVT-O (англ. Тension-free Vaginal Tape Obturator; пластика свободной синтетической петлей) признана эффективным методом лечения СНМ. Однако у женщин в постменопаузе после такой операции могут появляться симптомы гиперактивного мочевого пузыря de novo, особенно при наличии урогенитальной атрофии [7][8].
Современные рекомендации подчеркивают важность комбинированной гормональной терапии, включающей как системное, так и местное применение эстрогенов в адекватных дозах для коррекции симптомов и повышения эффективности хирургического лечения [1][9][10].
Клинический случай № 1: пациентка в постменопаузе с пролапсом гениталий и стрессовым недержанием мочи / Clinical case No. 1: postmenopausal patient with genital prolapse and stress urinary incontinence
Настоящий клинический случай иллюстрирует комплексный подход к ведению пациентки с СНМ и ургентными симптомами после хирургического лечения СНМ, с применением локальной терапии эстриолом и β3-агониста.
В отделение эстетической гинекологии и реабилитации ФГБУ НМИЦ АГП им. В.И. Кулакова Минздрава России в марте 2025 г. обратилась пациентка К., 72 года, с жалобами на выраженное опущение стенок влагалища, постоянное ощущение инородного тела в области промежности, недержание мочи при физической нагрузке (кашле, подъеме тяжестей), изменение струи мочи (ослабление напора, прерывистость). Пациентка также отмечала снижение качества жизни, выраженный дискомфорт при длительной ходьбе, сухость и раздражение в области наружных половых органов. Симптомы прогрессировали в течение последних 2 лет. Из анамнеза известно, что менопауза наступила в 50 лет. С 2019 г. по рекомендации гинеколога использовала кубические урогинекологические пессарии, начиная с размера № 2, в дальнейшем переходя на размеры № 3 и № 4 в связи с прогрессированием процесса опущения. При использовании урогинекологического кубического пессария № 4 начала отмечать появление эпизодов недержания мочи при натуживании – положительная кашлевая проба. Проводился лазерный фототермолиз эрбиевым лазером со SMOOTH-режимом трижды с интервалом в 4 недели, на фоне которого временно отмечалась положительная динамика в виде снижения проявлений сухости во влагалище и уменьшения эпизодов подтекания мочи. Гормональная терапия при этом не проводилась. Из сопутствующих заболеваний выявлены артериальная гипертензия (компенсирована медикаментозно), варикозная болезнь вен нижних конечностей.
При гинекологическом осмотре обращает внимание опущение стенок влагалища 3‑й степени. Слизистая влагалища сухая, истончена, уровень рН влагалищного отделяемого 6,5, что является сдвигом в щелочную сторону. Проба Вальсальвы и кашлевой тест положительные. Выявлено полное выпадение матки с формированием декубитальной язвы на шейке матки до 1,5 см в диаметре, края язвы гиперемированы. При пальпации выявляется несостоятельность мышц тазового дна. При функциональной оценке мышц тазового дна по Оксфордской шкале сила сжатия мышц соответствует 2 баллам из 5, при перинеометрии – 2 баллам. Данные показатели характерны для сниженной сократительной способности тазовой мускулатуры. На основании полученных данных диагностировано полное выпадение матки, декубитальная язва шейки матки, стрессовое недержание мочи средней степени, несостоятельность мышц тазового дна.
Пациентке рекомендовано хирургическое лечение: слинговая уретропексия TVT-O по стандартной методике. С целью улучшения трофики тканей, подготовки к оперативному вмешательству и профилактики послеоперационных осложнений назначена локальная терапия эстриолом 0,5 мг – суппозитории Овестин по следующей схеме:
- в течение 2 недель ежедневно по 1 суппозиторию перед сном во влагалище;
- далее продолжение терапии на постоянной основе в поддерживающем режиме (2 раза в неделю).
Обоснование терапии / Rationale for therapy
Вульва, влагалище и нижние отделы мочевыводящей системы имеют общее эмбриональное происхождение и характеризуются высокой чувствительностью к дефициту эстрогенов в постменопаузе. Гормональная недостаточность в постменопаузе приводит к истончению эпителия, снижению васкуляризации и иннервации, ослаблению сфинктерной функции уретры, что способствует развитию симптомов ГУМС, пролапса и недержания мочи [1–3]. Локальная гормональная терапия эстриолом приводит к нормализации pH, восстановлению толщины и эластичности эпителия, усилению кровоснабжения и улучшению местного иммунитета [9]. Эстриол в отличие от системных эстрогенов не оказывает пролиферативного действия на эндометрий, что делает его безопасным для длительного применения [6][11]. Применение эстриола до и после оперативных вмешательств снижает риск инфекционных осложнений, ускоряет заживление слизистой влагалища и повышает эффективность хирургического лечения пролапса и СНМ [10][11].
Согласно актуальным клиническим рекомендациям Минздрава России «Недержание мочи» (2024) [12] и проекту клинических рекомендаций «Менопауза и климактерическое состояние у женщин» (2024) [1], пациенткам постменопаузального возраста с признаками ГУМС и урогенитальных нарушений показана вагинальная терапия эстриолом в дозе 0,5 мг. Данные положения также поддерживаются рекомендациями Международного общества по менопаузе (англ. International Menopause Society, IMS) и Европейской урогинекологической ассоциации (англ. European Urogynaecological Association, EUGA, 2022), где подчеркивается необходимость предоперационной подготовки слизистой влагалища у женщин старшего возраста.
Ожидаемые эффекты от терапии / Expected therapy effects
- Улучшение микроциркуляции и трофики тканей влагалища.
- Повышение эластичности тканей влагалища и вульвы.
- Снижение риска рецидива пролапса гениталий и недержания мочи.
- Профилактика инфекционных осложнений.
- Повышение комфортности периода реабилитации.
Через 6 недель после операции проведен контрольный осмотр: отмечено улучшение трофики слизистой влагалища, отсутствие признаков воспаления, регресс симптомов СНМ. Пациентке рекомендовано продолжить поддерживающую терапию локальным эстриолом (Овестин) 2 раза в неделю.
Обсуждение / Discussion
Проблема ПТО и СНМ у женщин в постменопаузе остается актуальной не только в аспекте хирургического лечения, но и в контексте пред- и послеоперационного сопровождения пациенток [13]. Эстроген-дефицитные изменения слизистой оболочки влагалища и уретры при менопаузе способствуют формированию ГУМС, существенно снижая качество жизни и ухудшая исходы оперативного вмешательства. Патофизиологически снижение уровня эстрогенов влияет на морфологию эпителия, васкуляризацию, плотность коллагеновых волокон и трофику влагалищной среды. Исследования подтверждают, что местная гормональная терапия эстриолом способствует восстановлению многослойного плоского эпителия влагалища, увеличению содержания гликогена, нормализации рН и снижению экспрессии провоспалительных цитокинов [6]. Это, в свою очередь, улучшает предоперационную подготовку тканей и снижает риск развития инфекционных и воспалительных осложнений в послеоперационном периоде [9]. Клинические руководства, в том числе EUGA и IMS, подчеркивают значимость вагинальной терапии эстриолом как обязательного элемента ведения женщин с ПТО, особенно в возрасте старше 65 лет, у которых часто присутствует синдром «хрупкой слизистой» [14]. Рандомизированные исследования демонстрируют, что предварительное назначение локального эстриола в течение как минимум 2 недель перед хирургическим вмешательством повышает эффективность слинговых операций и снижает частоту послеоперационного дискомфорта и инфекций мочевыводящих путей [10].
В представленном клиническом случае местная гормональная терапия препаратом Овестин применялась не только как подготовка к хирургическому лечению, но и как средство повышения регенеративного потенциала тканей в послеоперационном периоде. В литературе отмечается, что именно короткодействующие эстрогены, такие как эстриол, обладают оптимальным профилем безопасности, не вызывают системных эффектов (пролиферацию в тканях молочной железы и эндометрия) и считаются препаратами выбора у пациенток старшей возрастной группы при длительном применении [10]. Дополнительно гормональная стимуляция слизистой повышает восприимчивость тканей к физической реабилитации и улучшает чувствительность периуретральных рецепторов, что особенно важно при сочетании с синдромом широкого влагалища и слабостью мышц тазового дна. Современные подходы в урогинекологии включают мультидисциплинарную стратегию, где местная терапия эстриолом рассматривается как компонент индивидуализированного и многоэтапного ведения, повышающего общую эффективность лечения ПТО и СНМ [11].
Локальная терапия эстриолом показала высокую эффективность в подготовке тканей к хирургическому вмешательству и лечении декубитальных язв у женщин с опущением органов малого таза. Эстриол способствует активации процессов ангиогенеза, увеличению толщины эпителия, усилению выработки гликогена и нормализации микробиоценоза, что создает благоприятные условия для трофики эпителизации язвенных дефектов [9][15]. Кроме того, было показано, что эстриол повышает экспрессию факторов роста, включая фактор роста эндотелия сосудов (англ. vascular endothelial growth factor, VEGF) и эпидермальный фактор роста (англ. epidermal growth factor, EGF), усиливает неоколлагенез и стимулирует миграцию клеток эпителия, фибробластов и эндотелиоцитов в области повреждения [11][16]. Клинические исследования подтверждают, что уже после короткого курса (в течение 2–4 недель) локального применения эстриола наблюдается регресс воспаления, уменьшение площади декубитальных язв и значительное улучшение общего состояния слизистой влагалища и шейки матки [2, 6]. Таким образом, применение эстриола в стандартной дозе 0,5 мг (Овестин) у пациенток постменопаузального возраста не только патогенетически обосновано, но и подкреплено международными рекомендациями и результатами проспективных исследований. В рассматриваемом случае у пациентки достигнута положительная клиническая динамика: отмечено улучшение трофики тканей влагалища и шейки матки, снижение дискомфорта и проведена подготовка тканей к этапу хирургической коррекции.
Клинический случай № 2: пациентка со стрессовым недержанием мочи в постменопаузе / Clinical case No.2: postmenopausal patient with stress urinary incontinence
В отделение эстетической гинекологии и реабилитации ФГБУ НМИЦ АГП им. В.И. Кулакова Минздрава России в апреле 2025 г. обратилась пациентка Б., 54 года, с жалобами на эпизоды непроизвольной потери мочи при физической нагрузке, кашле, чихании, особенно усиливающиеся в условиях переохлаждения. Пациентка также отмечала ложные позывы к мочеиспусканию до 6 раз в течение дня и до 2 раз ночью, сопровождающиеся снижением качества жизни и эмоционального состояния. Жалобы сохранялись в течение последнего года, при этом в течение последних 6 месяцев симптоматика прогрессировала. Из анамнеза известно, что пациентка находится в постменопаузе с 50 лет. С 2014 г. принимает антидепрессанты по поводу синдрома раздраженного кишечника. В 2022 г. по поводу множественной миомы матки перенесла гистерэктомию, левостороннюю аднексэктомию и тубэктомию справа. С июля 2023 г. получает системную менопаузальную гормональную терапию (комбинация эстрадиол 1 мг + дидрогестерон 10 мг), с положительным эффектом в отношении купирования вазомоторных симптомов. В анамнезе рецидивы цистита (1–2 раза в год).
При гинекологическом осмотре определяется опущение передней стенки влагалища I степени. При проведении пробы Вальсальвы и кашлевой пробы – положительный стресс-тест. Шейка и тело матки оперативно удалены.
Пациентке проведено комбинированное уродинамическое исследование (КУДИ), выполненное с применением местного анестетика крема ЭМЛА (лидокаин + прилокаин), нанесенного тонким слоем на 20 мин на область уретры. По результатам КУДИ подтвержден стрессовый тип недержания мочи с недостаточностью сфинктера уретры. Показатели урофлоуметрии: максимальная скорость потока мочи – 10,9 мл/с, объем мочеиспускания – 136 мл, остаточная моча – 15 мл. Наличие остаточной мочи отражает плохую эффективность мочеиспускания [12]. По данным цистометрии: повышенная чувствительность мочевого пузыря, без признаков детрузорной гиперактивности (рис. 1–3). На основании данных клинической картины и уродинамического обследования пациентке была выполнена слинговая уретропексия TVT-O по стандартной методике.
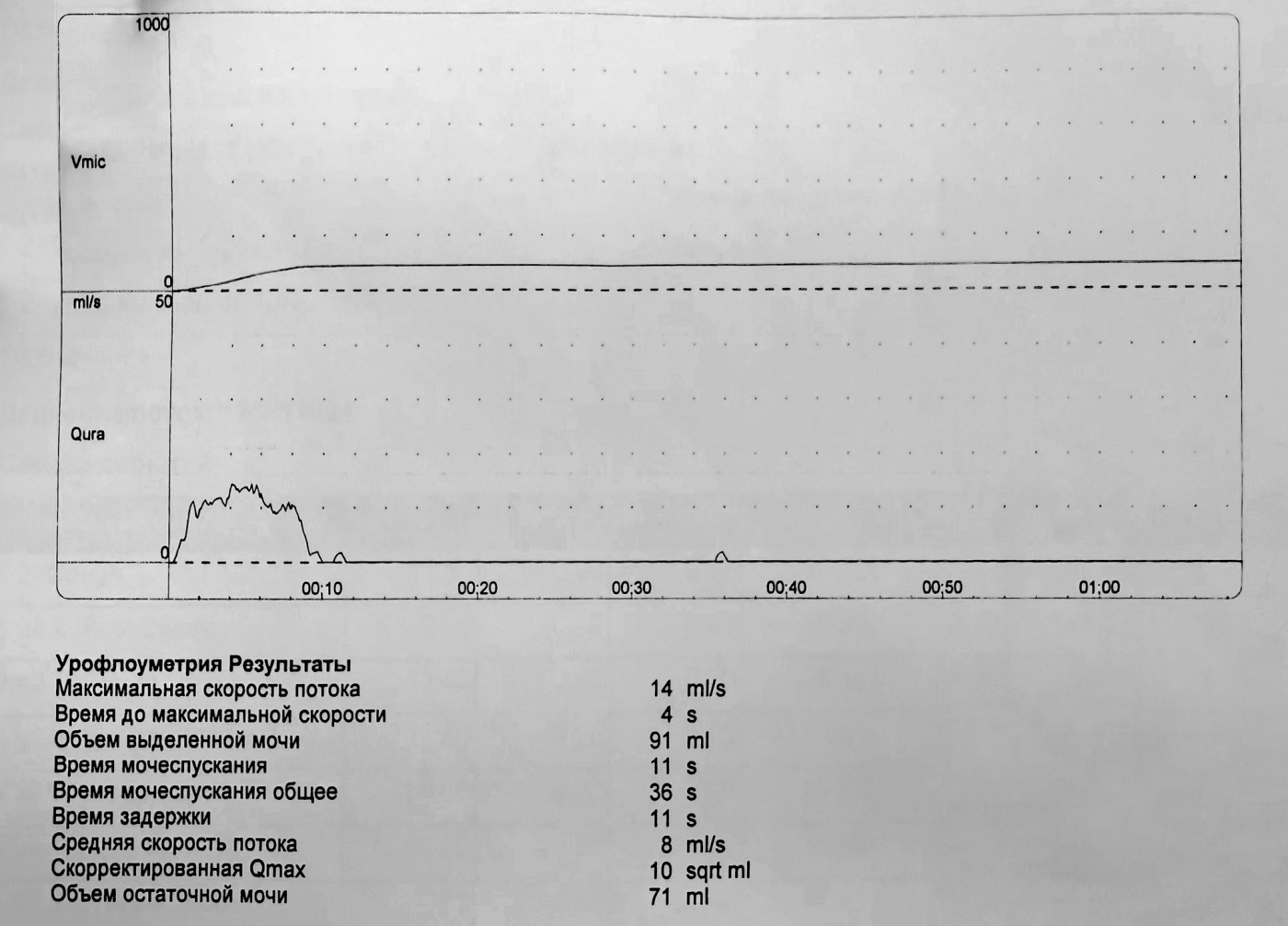
Рисунок 1. Пациентка Б., 54 года. Урофлоуметрия: кривая потока, объем остаточной мочи – 71 мл.
Figure 1. Patient B., 54 years old. Uroflowmetry: flow curve, residual urine volume – 71 mL.
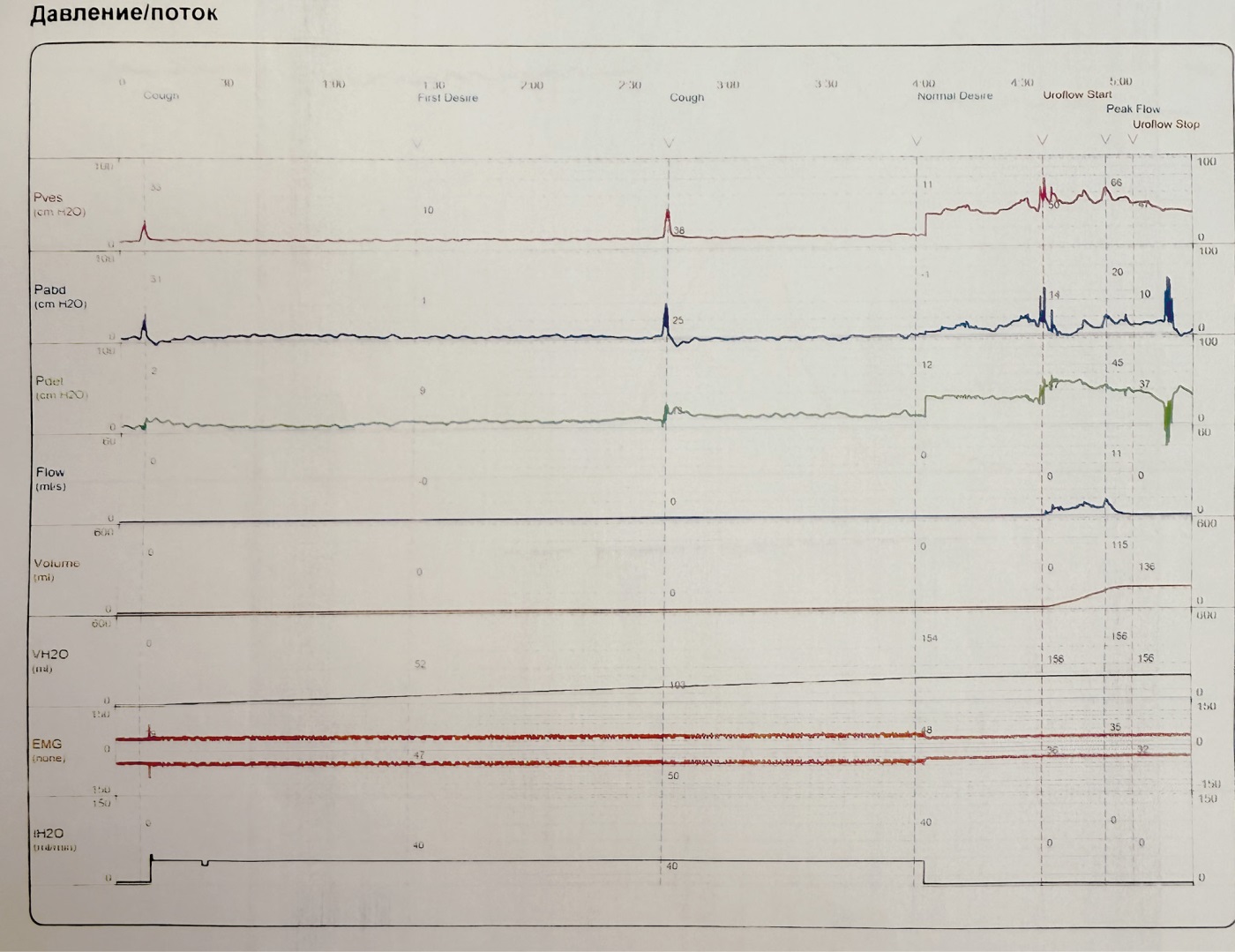
Рисунок 2. Пациентка Б., 54 года. Кривая давления/потока во время комбинированного уродинамического исследования.
Figure 2. Patient B., 54 years old. Pressure/flow curve during combined urodynamic examination.
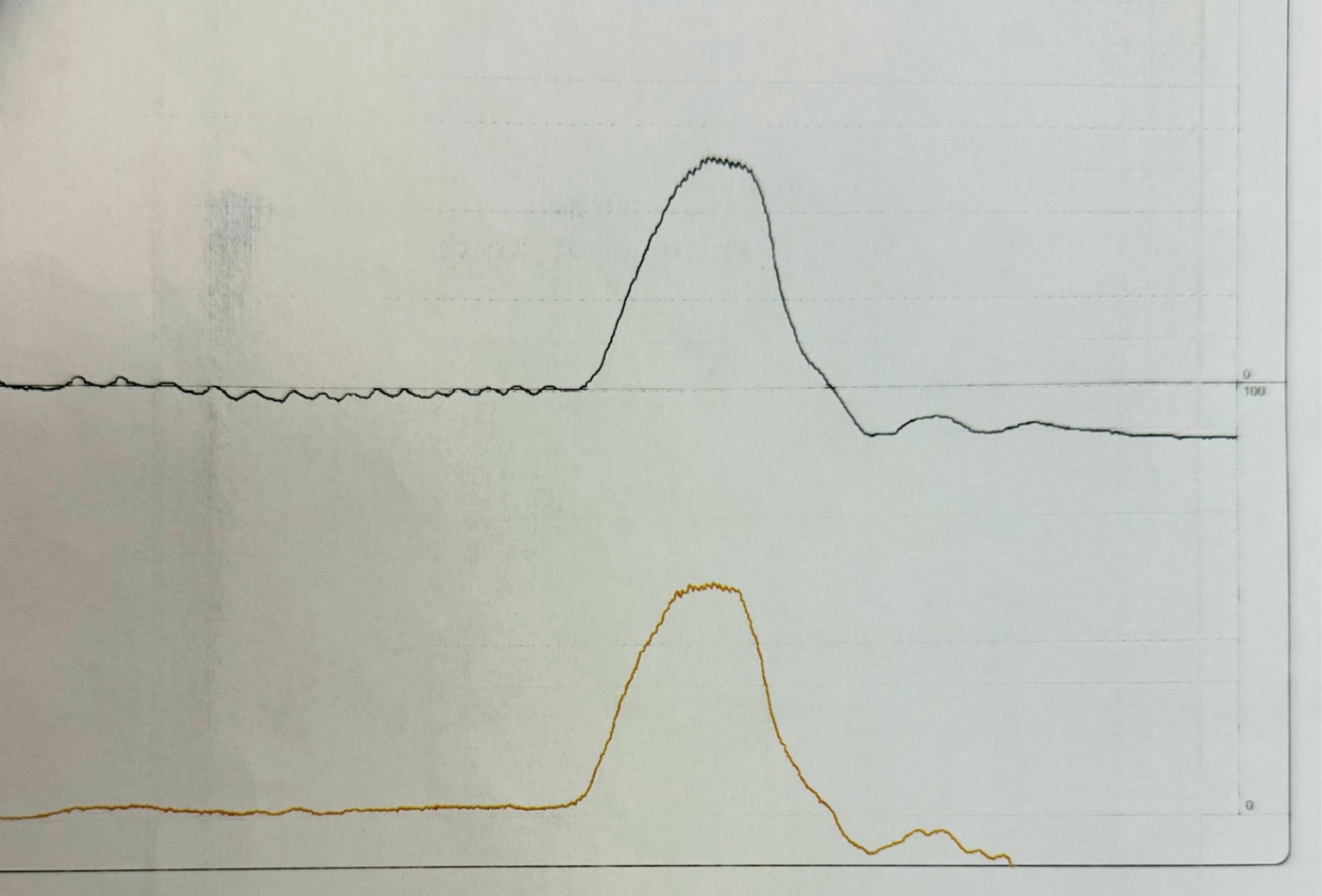
Рисунок 3. Пациентка Б., 54 года. Профилометрия уретры (уретральный профиль давления).
Figure 3. Patient B., 54 years old. Urethral profilometry (urethral pressure profile).
Через 1 месяц после оперативного вмешательства пациентка стала отмечать появление ложных ургентных позывов к мочеиспусканию до 6 раз днем и до 2 раз ночью, что мы расценили как гиперактивность мочевого пузыря (ГМП) de novo. По данным урофлоуметрии: объем остаточной мочи 0 мл, что свидетельствует об адекватной эвакуационной функции мочевого пузыря. В связи с этим на фоне уже проводимой системной менопаузальной гормональной терапии (комбинация эстрадиол 1 мг + дидрогестерон 10 мг), было принято решение о дополнительном назначении локальной терапии эстриолом 0,5 мг в виде интравагинального применения (Овестин крем 0,5 мг по 1 дозе ежедневно перед сном в течение 2 недель, затем 2 раза в неделю на постоянной основе как поддерживающая терапия). Показано, что изолированное использование системной менопаузальной гормональной терапии (МГТ) недостаточно эффективно для коррекции урогенитальных симптомов, и только комбинация системной и локальной терапии позволяет достичь клинически значимого улучшения состояния, что согласуется с актуальными клиническими рекомендациями [12]. С целью коррекции ургентных позывов к мочеиспусканию с потерей мочи, для купирования симптомов ГМП в схему лечения добавлен селективный β3-агонист мирабегрон 50 мг 1 раз в день на протяжении 1 месяца. Также рекомендованы тренировки мышц тазового дна в домашних условиях с использованием тренажера KGoal не менее 3 раз в неделю по 15 минут и применение средств интимной гигиены (гель для интимной гигиены Сафорель и крем Эмолент) и водорастворимый лубрикант Монтавит гель. Продолжено наблюдение в динамике, рекомендовано проведение контрольного ультразвукового исследования (УЗИ) тазового дна.
Обсуждение / Discussion
Представленный клинический случай подчеркивает актуальность индивидуализированного подхода к терапии СНМ у женщин в постменопаузе. Выполнение слинговой уретропексии по методике TVT-O остается высокоэффективной стратегией при недостаточности сфинктера, однако у пациенток с менопаузальным стажем более 3 лет операция может сопровождаться развитием симптомов ГМП de novo, что требует дополнительной терапии [7][8]. У пациентки Б. были зарегистрированы ложные ургентные позывы к мочеиспусканию на фоне отсутствия остаточной мочи, что соответствует синдрому ГМП после хирургической коррекции СНМ. Подобные проявления, по данным литературы, встречаются у 15–20 % пациенток после TVT-O и чаще ассоциированы с предшествующей эстроген-дефицитной атрофией [7][17]. С учетом уже назначенной системной менопаузальной гормональной терапии (комбинация эстрадиол 1 мг + дидрогестерон 10 мг) было решено дополнительно включить местную терапию эстриолом в виде интравагинального крема Овестин 0,5 мг. Исследования показывают, что только сочетание системной и локальной гормональной терапии в одобренных дозах обеспечивает клинически значимое улучшение состояния слизистой влагалища и уретры, а также снижение частоты ургентных симптомов [10][18]. Механизмы действия эстриола включают нормализацию рН влагалищного отделяемого, усиление пролиферации вагинального эпителия, стимуляцию ангиогенеза и повышение чувствительности α- и β-рецепторов в уретре [9][11]. Кроме того, локальное применение эстриола 0,5 мг улучшает субъективно чувствительность при тренировке мышц тазового дна и повышает результативность консервативных вмешательств.
Для купирования симптомов ГМП был добавлен селективный β3-адреномиметик мирабегрон, который доказал свою эффективность и безопасность у женщин с сочетанием СНМ и ургентных позывов [7]. Современные исследования подтверждают, что комбинация мирабегрона и локального эстриола может быть эффективной и хорошо переносимой у женщин в постменопаузе [19]. Таким образом, представленный случай демонстрирует важность мультидисциплинарного и поэтапного подхода в лечении СНМ и ГМП, включающего хирургическое вмешательство, комбинированную гормональную терапию (как системную, так и локальную), медикаментозную коррекцию симптомов мочевого пузыря и поведенческие методы реабилитации.
Клинический случай № 3: пациентка с диспареунией и выраженной вульвовагинальной сухостью в постменопаузе / Clinical case No. 3: postmenopausal patient with dyspareunia and severe vulvovaginal dryness
Пациентка Р., 53 года, обратилась в отделение эстетической гинекологии и реабилитации ФГБУ НМИЦ АГП им. В.И. Кулакова Минздрава России с жалобами на диспареунию, вульвовагинальную сухость, зуд и дискомфорт во время интимных отношений. В постменопаузе с 49 лет, гормональную терапию по поводу климактерических симптомов не получает, при половых контактах периодически использует лубриканты, но не удовлетворена их применением. После сбора анамнеза и дообследования были выявлены явные симптомы атрофического вагинита, вызванного снижением уровня гормонов в постменопаузе: индекс вагинального здоровья (ИВЗ) – 12 баллов, уровень рН влагалищного отделяемого – 6,0. Пациентка сообщила, что использовала различные методы для купирования неприятных симптомов, связанных с вагинальнальной сухостью, включая увлажняющие кремы и лубриканты, но без заметного эффекта. Особенно ее беспокоит сухость и боль при интимных контактах в области наружных половых органов. В результате самостоятельного поиска информации в интернете она узнала о методах лазерного «омоложения» области гениталий. Пациентке после дообследования и исключения противопоказаний был предложен курс лазерного фракционного фототермолиза с использованием CO2-лазера для вульвы и влагалища, а также назначен локальный эстроген в форме крема – Овестин (эстриол 0,5 мг) для интравагинального применения. Использование местного обезболивающего средства – крема ЭМЛА было также рекомендовано для снижения болевых ощущений и дискомфорта во время проведения фототермолиза вульвы на фракционном СО2-лазере.
Пациентка использовала крем Овестин 0,5 мг сначала ежедневно на ночь в течение 14 дней, затем дважды в неделю на постоянной основе как поддерживающую терапию, а также крем ЭМЛА на кожу вульвы и слизистую преддверия влагалища перед лазерным воздействием (время экспозиции 45 минут). Был выполнен фракционный СО2-лазерный фототермолиз на область вульвы с интервалом в 5–8 недель. После завершения курса лазерного омоложения у пациентки наблюдалось значительное улучшение. Объективно ИВЗ после 4 сеансов лазерного воздействия на вульву на фоне поддерживающей интравагинальной терапии Овестином увеличился с 12 до 21 балла, уровень рН влагалищного отделяемого снизился до 4,2. Субъективно после курса назначенного лечения снизился балл с 8 до 3 по визуальной аналоговой шкале (ВАШ) при оценке болезненности во влагалище при половой жизни и в области наружных половых органов, уменьшилась сухость во влагалище и восстановилась лубрикация. Пациентка отметила, что интенсивность дискомфорта при интимной близости снизилась, а зуд полностью исчез. Кроме того, она отметила улучшение качество кожи вульвы после проведения фракционного фототермолиза, изменение состояния интимной удовлетворенности за счет улучшения качества эстетического вида вульвы. Применение обезболивающего крема ЭМЛА при проведении фракционного фототермолиза помогло избежать болезненных ощущений от лазера, которых пациентка опасалась, прочитав отзывы в социальных сетях. Пациентка выразила высокую степень удовлетворенности результатами: «Я чувствую себя моложе и увереннее. Лазер и Овестин изменили мою жизнь к лучшему».
Обсуждение / Discussion
СО2-лазерный фракционный фототермолиз интимной зоны является перспективным направлением в лечении диспареунии и других проявлений ГУМС у женщин в постменопаузе [20]. Сочетание лазерного воздействия с локальной гормональной терапией Овестином 0,5 мг по схеме позволяет достигать лучших результатов. Интравагинальное воздействие лазера не требует обезболивания, в то время как воздействие на вульву без должной анестезии является очень болезненным, поэтому применение аппликационной анестезии кремом ЭМЛА становится наиболее предпочтительным выбором. Важно также учитывать потребности и предпочтения пациенток, индивидуально подбирая подход к лечению. В данном клиническом случае лазерное омоложение вульвы и применение крема Овестин оказались успешными методами для улучшения качества жизни пациентки с диспареунией и вульвовагинальной сухостью. Необходимы дальнейшие исследования для более глубокого понимания долгосрочных эффектов и эффективности данных методов лечения.
Обсуждение / Discussion
ГУМС представляет собой многофакторное состояние, которое влияет на здоровье и качество жизни женщин, особенно в постменопаузе. Мы описали 3 клинических случая, которые подчеркивают различные проявления ГУМС и его воздействие на жизнь пациенток, а также преимущества комплексного подхода к лечению с использованием местных препаратов, таких как крема Овестин и ЭМЛА в сочетании с лазерной терапией.
В первом случае мы имели дело с женщиной, страдающей от пролапса тазовых органов в сочетании с декубитальной язвой. Пролапс, как известно, может возникать в результате ослабления поддерживающих структур, что связано с атрофией соединительной ткани в области малого таза. Применение крема Овестин позволило не только улучшить состояние слизистых оболочек, но и препятствовало развитию осложнений, таких как декубитальные язвы, путем улучшения кровообращения и заживления тканей. Кроме того, применение урогинекологического пессария возможно только на фоне локальной терапии эстриолом. Лазерная терапия также была бы эффективной в этом случае, приводя к заживлению декубитальной язвы и улучшению эстетического вида наружных половых органов. Комплексный подход позволил значительно улучшить качество жизни пациентки и снизить психоэмоциональное напряжение, связанное с симптомами пролапса и недержания мочи.
Второй случай – женщина, страдающая от недержания мочи. Клинические исследования показывают, что эстрогенозависимая атрофия тканей уретры и влагалища приводит к уменьшению их эластичности и тонуса, что способствует развитию СНМ. В нашем случае применение крема Овестин помогло значительно улучшить состояние пациентки, восстановив влагалищный эпителий и уменьшив симптомы недержания мочи. Успешная комбинация с селективным β3-агонистом и тренировками мышц тазового дна позволила стимулировать кровообращение и коллагеногенез, улучшить общий тонус окружающих тканей, что также играло ключевую роль в улучшении функции мочевых путей.
Третий случай – женщина, страдающая от атрофии слизистой влагалища и диспареунии. Эта патология требует особого внимания, так как диспареуния может иметь значительное влияние на сексуальную функцию и качество жизни женщины. Крем ЭМЛА использовался для уменьшения болевых ощущений во время проведения фракционного фототермолиза вульвы и преддверия влагалища, в то время как крем Овестин способствовал восстановлению нормальной толщины влагалищного эпителия, повышению ИВЗ и уменьшению уровня рН влагалищного отделяемого. Лазерная терапия в этом случае помогла улучшить общий тонус и эластичность тканей вульвы и преддверия влагалища, что способствовало восстановлению качества сексуальной жизни. Важно отметить, что данной пациентке удалось достичь значительного улучшения не только физического, но и эмоционального состояния, что подчеркнуло связь между физическим здоровьем и психическим самочувствием.
Заключение / Conclusion
В заключение необходимо отметить, что ГУМС представляет собой значимую проблему для женщин, затрагивая не только физическое, но и психоэмоциональное здоровье. Симптомы, такие как диспареуния, недержание мочи и опущение тазовых органов требуют комплексного подхода к диагностике и лечению. Применение оригинального препарата Овестин в стандартной дозе эстриола 0,5 мг в сочетании с лазерным фракционным фототермолизом, слинговой уретропексией, селективным β3-агонистом, урогинекологическими пессариями и тренировками мышц тазового дна представляет собой эффективную стратегию в борьбе с данными проблемами. Также стоит отметить о важности назначения локальных эстриолов на постоянной основе, чтобы предотвратить возвращение симптомов ГУМС.
Случаи, описанные в нашей статье, демонстрируют, как целенаправленное лечение может значительно повысить качество жизни пациенток. Важно, чтобы гинекологи осознавали наличие этих возможностей и обеспечивали персонифицированный подход к каждой пациентке, адаптируя лечение в зависимости от клинической картины и потребностей женщин. Интеграция традиционных и инновационных методов терапии предоставляет шанс на восстановление не только физического, но и психоэмоционального аспекта жизни, что в конечном итоге приводит к удовлетворению потребностей женщин на всех уровнях их существования.
Необходимо продолжать исследовать и развивать методы лечения ГУМС, а также информировать пациенток о возможных подходах к терапии, чтобы они могли активно участвовать в решении своих проблем со здоровьем. Профилактика и своевременная коррекция симптомов ГУМС будут способствовать увеличению продолжительности и качества жизни женщин, что подчеркивает важность данной темы в реальной клинической практике.
Список литературы
1. Клинические рекомендации. Менопауза и климактерическое состояние у женщины. М.: Министерство здравоохранения Российской Федерации, 2024. 93 с. Режим доступа: https://drive.google.com/file/d/1S8V8Tg-SXj3Nms4uZvkau47LRHzuVhXn/view. [Дата обращения: 15.06.2025].
2. Vodegel E.V., Kastelein A.W., Jansen C.H.J.R. et al. The effects of oestrogen on vaginal wound healing: A systematic review and meta-analysis. Neurourol Urodyn. 2022;41(1):115–26. https://doi.org/10.1002/NAU.24819.
3. Abrams P., Cardozo L., Fall M. et al. The standardisation of terminology in lower urinary tract function: report from the standardisation sub-committee of the International Continence Society. Urology. 2003;61(1):37–49. https://doi.org/10.1016/S0090-4295(02)02243-4.
4. ICS Standards 2022. Режим доступа: https://www.ics.org/members/shop/icsstandards2022. [Дата обращения: 15.06.2025].
5. Rossouw J.E., Anderson G.L., Prentice R.L. et al.; Writing Group for the Women's Health Initiative Investigators. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the women’s health initiative randomized controlled trial. J Am Med Assoc. 2002;288(3):321–33. https://doi.org/10.1001/JAMA.288.3.321.
6. Sturdee D.W., Panay N.; International Menopause Society Writing Group. Recommendations for the management of postmenopausal vaginal atrophy. Climacteric. 2010;13(6):509–22. https://doi.org/10.3109/13697137.2010.522875.
7. Chapple C.R., Siddiqui E. Mirabegron for the treatment of overactive bladder: a review of efficacy, safety and tolerability with a focus on male, elderly and antimuscarinic poor-responder populations, and patients with OAB in Asia. Expert Rev Clin Pharmacol. 2017;10(2):131–51. https://doi.org/10.1080/17512433.2017.1275570.
8. Nager C.W. Brubaker L., Litman H.J. et al.; Urinary Incontinence Treatment Network. A randomized trial of urodynamic testing before stress-incontinence surgery. N Engl J Med. 2012;366(21):1987–97. https://doi.org/10.1056/NEJMOA1113595.
9. Weber M.A., Kleijn M.H., Langendam M. et al. Local oestrogen for pelvic floor disorders: a systematic review. PLoS One. 2015;10(9):e0136265. https://doi.org/10.1371/JOURNAL.PONE.0136265.
10. Rahn D.D., Carberry C., Sanses T.V. et al.; Society of Gynecologic Surgeons Systematic Review Group. Vaginal estrogen for genitourinary syndrome of menopause. Obstet Gynecol. 2014;124(6):1147–56. https://doi.org/10.1097/AOG.0000000000000526.
11. Castelo-Branco C., Cancelo M.J., Villero J. et al. Management of post-menopausal vaginal atrophy and atrophic vaginitis. Maturitas. 2005;52 Suppl 1:S46–52. https://doi.org/10.1016/j.maturitas.2005.06.014.
12. Клинические рекомендации – Недержание мочи – 2024-2025-2026 (07.08.2024). М.: Министерство здравоохранения Российской Федерации, 2024. 40 с. Режим доступа: http://disuria.ru/_ld/14/1449_kr24N39R32MZ.pdf. [Дата обращения: 15.06.2025].
13. Marschalek M.L., Bodner K., Kimberger O. et al. Does preoperative locally applied estrogen treatment facilitate prolapse-associated symptoms in postmenopausal women with symptomatic pelvic organ prolapse? A randomised controlled double-masked, placebo-controlled, multicentre study. BJOG. 2021;128(13):2200–08. https://doi.org/10.1111/1471-0528.16894.
14. Chen Y.Y., Su T.H., Lau H.H. Estrogen for the prevention of recurrent urinary tract infections in postmenopausal women: a meta-analysis of randomized controlled trials. Int Urogynecol J. 2021;32(1):17–25. https://doi.org/10.1007/S00192-020-04397-Z.
15. Su I.H., Chen Y-C., Hwang W.-T. et al. Risks and benefits of menopausal hormone therapy in postmenopausal Chinese women. Menopause. 2012;19(8):931–41. https://doi.org/10.1097/GME.0B013E31824362FF.
16. Kingsberg S.A., Wysocki S., Magnus L., Krychman M.L. Vulvar and vaginal atrophy in postmenopausal women: Findings from the REVIVE (REal women’s VIews of treatment options for menopausal vaginal changEs) survey. J Sex Med. 2013;10(7):1790–9. https://doi.org/10.1111/JSM.12190.
17. Coyne K.S., Sexton C.C., Irwin D.E. et al. The impact of overactive bladder, incontinence and other lower urinary tract symptoms on quality of life, work productivity, sexuality and emotional well-being in men and women: results from the EPIC study. BJU Int. 2008;101(11):1388–95. https://doi.org/10.1111/J.1464-410X.2008.07601.X.
18. Koirala R., Gargari G., Arioli S. et al. Effect of oral consumption of capsules containing Lactobacillus paracasei LPC-S01 on the vaginal microbiota of healthy adult women: a randomized, placebo-controlled, double-blind crossover study. FEMS Microbiol Ecol. 2020;96(6):fiaa084. https://doi.org/10.1093/FEMSEC/FIAA084.
19. Athanasiou S., Pitsouni E., Grigoriadis T. et al. Mirabegron in female patients with overactive bladder syndrome: What’s new? A systematic review and meta-analysis. Eur J Obstet Gynecol Reprod Biol. 2020;251:73–82. https://doi.org/10.1016/j.ejogrb.2020.05.018.
20. Mension E., Alonso I., Tortajada M. et al. Vaginal laser therapy for genitourinary syndrome of menopause – systematic review. Maturitas. 2022;156:37–59. https://doi.org/10.1016/j.maturitas.
Об авторах
И. А. АполихинаРоссия
Аполихина Инна Анатольевна - д.м.н., проф.
117997 Москва, ул. Академика Опарина, д. 4; 119048 Москва, Трубецкая ул., д. 8, стр. 2
Е. А. Горбунова
Россия
Горбунова Елена Алексеевна
117997 Москва, ул. Академика Опарина, д. 4
А. С. Саидова
Россия
Саидова Айна Салавдиновна - к.м.н.
117997 Москва, ул. Академика Опарина, д. 4
Л. А. Тарнаева
Россия
Тарнаева Лиана Александровна
117997 Москва, ул. Академика Опарина, д. 4
Что уже известно об этой теме?
► Генитоуринарный синдром (ГУМС) в менопаузе ассоциирован с дефицитом эстрогена и сопровождается не только атрофией слизистых вульвы и влагалища, но и недержанием мочи, гиперактивным мочевым пузырем, пролапсом гениталий.
► Локальная терапия эстриолом в постменопаузе позволяет эффективно устранять симптомы вульвовагинальной атрофии в менопаузе, а также уменьшать проявления недержания мочи. Также применение локального эстриола необходимо при использовании урогинекологического пессария в менопаузе.
► Использование фракционного СО2-лазера на коже вульвы дает видимый эстетический эффект и улучшает качество кожи на вульве в менопаузе. Но воздействие лазером в этой зоне болезненно, поэтому возможно использование локального анестетика в форме крема ЭМЛА.
Что нового дает статья?
► Статья дает четкие практические алгоритмы по комбинации различных методов лечения проявлений ГУМС в менопаузе для устранения не только атрофических изменений на слизистой влагалища и вульвы, но и купирования симптомов недержания мочи, гиперактивного мочевого пузыря, пролапса гениталий.
Как это может повлиять на клиническую практику в обозримом будущем?
► Статья открывает перспективы для комбинированного или комплексного лечения различных проявлений ГУМС с использованием современных доказательных данных.
Рецензия
Для цитирования:
Аполихина И.А., Горбунова Е.А., Саидова А.С., Тарнаева Л.А. Роль локальной гормональной терапии эстриолом в комплексном ведении женщин с генитоуринарным менопаузальным синдромом: серия клинических наблюдений. Акушерство, Гинекология и Репродукция. 2025;19(5):788-799. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.668
For citation:
Apolikhina I.A., Gorbunova E.A., Saidova A.S., Tarnaeva L.A. The role of local estriol therapy in comprehensive management of women with genitourinary menopausal syndrome: clinical observation series. Obstetrics, Gynecology and Reproduction. 2025;19(5):788-799. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.668

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.











































