Перейти к:
Эхинококкоз матки – возможная казуистика
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2024.535
Аннотация
Введение. Эхинококкоз – тяжелое паразитарное заболевание, вызываемое ленточными червями рода Echinococcus granulosus, с особой тропностью к тканям печени, легких, мышц, костей и, в казуистических случаях, малого таза. В связи с отсутствием патогномоничных признаков, а также низкой частотой встречаемости эхинококковых кист подобной локализации, дифференциальный диагноз с гинекологической патологией может быть существенно затруднен.
Цель: описание клинического случая эхинококковой кисты матки с целью оптимизации алгоритмов дифференциальной диагностики первичного эхинококкоза органов малого таза и гинекологической патологии, что необходимо для успешного проведения своевременного оперативного лечения.
Клиническое наблюдение. В 2023 г. пациентка К. обратилась с жалобами на дизурические явления, чувство тяжести в области малого таза. На основании данных анамнеза, клинической картины, лабораторных и инструментальных методов исследования принято решение о проведении хирургического лечения. Пациентке выполнена лапароскопическая экстирпация матки, удаление ¾ эхинококковой кисты. Полученный материал направлен на гистологическое исследование, окончательно подтвердившее диагноз.
Результаты. Дифференциальный диагноз эхинококкоза матки наиболее часто проводится с кистозными или дисэмбриогенетическими опухолями, гнойными или туберкулезными абсцессами, кистами яичника, опухолями яичников, а также миомой матки. Особенности МР-картины, такие как толстая уплотненная стенка, отсутствие внутренних септ, пристеночных и папиллярных разрастаний, а также солидного компонента, позволили заподозрить паразитарный генез новообразования.
Заключение. При лечении пациентов с кистозным новообразованием области малого таза, направленных из эндемичных районов, в перечень дифференциально-диагностического поиска необходимо включать эхинококкоз.
Ключевые слова
Для цитирования:
Тихомиров А.Л., Казенашев В.В., Дубинин А.А., Садикова Р.Р., Маминова М.В., Глоба Ю.С., Бухаров А.В. Эхинококкоз матки – возможная казуистика. Акушерство, Гинекология и Репродукция. 2024;18(3):425-436. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2024.535
For citation:
Tikhomirov A.L., Kazenashev V.V., Dubinin A.A., Sadikova R.R., Maminova M.V., Globa J.S., Bukharov A.V. Uterine hydatidosis: casuistry is possible. Obstetrics, Gynecology and Reproduction. 2024;18(3):425-436. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2024.535
Введение / Introduction
Гидатидозный эхинококкоз человека – тяжелое паразитарное заболевание, вызываемое личиночной стадией Echinococcus granulosus, поражающее многие органы и ткани, за исключением ногтей, волос и роговицы [1][2]. Наиболее высокие показатели заболеваемости цистным эхинококкозом на территории России регистрируются в Карачаево-Черкесской Республике, Ямало-Ненецком автономном округе, Республике Алтай, Оренбургской области, Чукотском автономном округе, Астраханской и Саратовской областях, Республиках Башкортостан, Калмыкия, Кабардино-Балкария, Дагестан и в Ставропольском крае [3]. Возрастной риск развития эхинококкоза женских половых органов варьирует от 8 до 72 лет [4]. Распространенный путь передачи возбудителя – контактный, в частности, через немытые руки, обсемененные яйцами эхинококка, которые могут быть обнаружены на шерсти инфицированных животных семейства собачьих и лисьих, а также встречаться в зараженных пищевых продуктах [5]. В жизненном цикле эхинококка человек является промежуточным хозяином, животное – окончательным [5]. Продолжительность жизни Echinococcus granulosus составляет от 5 до 20 мес [2].
При попадании в системный кровоток личинки возбудителя могут проникнуть фактически в любые органы и ткани [5]. Наиболее типичными локализациями эхинококковой кисты являются печень (63 %), легкие (25 %), мышцы (5 %) и кости (5 %), в то время как поражение прочих органов, включая репродуктивные, можно назвать казуистическими [6]. Вероятность обнаружения эхинококкоза в полости малого таза ничтожно мала и составляет около 0,20–2,25 %, среди которых в 80 % случаев поражаются яичники, в остальных случаях – матка [2][6]. У большинства пациенток заболевание протекает бессимптомно, однако по мере увеличения размеров эхинококковой кисты она манифестирует неспецифическими проявлениями, обусловленными сдавлением смежных органов [7]. Возможными осложнениями эхинококкоза области малого таза могут быть затрудненное мочеиспускание, обструкция генитального тракта или разрыв кисты с развитием клинической картины «острого» живота и анафилаксии, в то время как патогномоничные признаки данного заболевания, позволяющие диагностировать его на ранней стадии и предотвратить данные тяжелые осложнения, отсутствуют [8].
Атипичную локализацию эхинококкоза, в первую очередь, необходимо дифференцировать с доброкачественными и злокачественными новообразованиями. Подобные «нестандартные» случаи требуют от врача особо тщательного сбора жалоб, анамнеза, детального клинического осмотра, анализа результатов лабораторных и инструментальных методов исследования, а также серологических реакций [2]. В эпидемиологическом анамнезе обращают на себя внимание предшествующий контакт со шкурами животных, обусловленный родом профессиональной деятельности, а также употребление в пищу зараженного мяса, пребывание в эндемичных по эхинококкозу регионах [5]. Для клинической картины эхинококкоза типичных локализаций характерна полиморфность проявлений (головные, абдоминальные, паховые боли, кашель, лихорадка, желтуха и т. д.), что во многом определяется локализацией, размерами, множественностью инвазии, скоростью роста кисты, механическим и токсическим действием паразита [9]. Часто встречающимся, но не патогномоничным лабораторным признаком, указывающим на эхинококкоз, является эозинофилия [10]. Ведущая роль в постановке верного диагноза принадлежит серологической диагностике, в частности, методам иммуноферментного анализа (ИФА), в том числе с использованием рекомбинантных антигенов, исследованию кала методом полимеразной цепной реакции (ПЦР), морфологическому исследованию, а именно, выявлению цестод в фекалиях [11]. Однако, в случае атипичной локализации эхинококковой кисты данные исследования могут быть малоинформативными [10].
В свою очередь, миома матки – наиболее часто встречающееся доброкачественное, моноклональное, гормоночувствительное образование, формирующееся из гладкомышечных клеток [12]. По данным клинических методов исследования, оно выявляется у 10–20 % женщин репродуктивного возраста [13]. Наиболее характерными симптомами являются аномальные маточные кровотечения (АМК), хроническая тазовая боль, дизурические явления, обусловленные сдавлением мочевого пузыря или уретры, а также бесплодие и сопутствующие симптомы железодефицитной анемии [14]. Данное заболевание вот уже на протяжении многих лет занимает уверенное второе место среди всей гинекологической патологии, поэтому при выявлении в малом тазу каких-либо новообразований подозрение гинекологов часто падает на миому матки.
Дифференциальная диагностика эхинококковой кисты и прочих новообразований полости малого таза, включая миому матки, яичниковые кисты, тубоовариальные воспалительные образования, злокачественные опухоли, лишь на основании данных клинических и инструментальных методов исследования крайне затруднительна. Так, «гинекологическими» симптомами атипичной локализации возбудителя являются неинтенсивные боли, чувство тяжести в области малого таза, АМК, аменорея, пальпируемое образование плотноэластической консистенции [6]. К неспецифическим симптомам относятся субфеб-
рильная температура, слабость, анорексия, потеря веса, уртикарная сыпь на коже, диарея, представленные в небольшой части наблюдений [2]. Подвижность эхинококковой кисты во многом зависит от локализации по отношению к стенке матки. При наличии спаек с париетальной брюшиной, кишечником, сальником и другими органами брюшной полости гидатидные кисты становятся малоподвижными.
Визуализирующие методы исследования в большинстве случаев позволяют установить точную локализацию кистозного новообразования, но не идентифицировать его генез [15]. В связи с редкой частотой встречаемости эхинококкоза области малого таза, отсутствием патогномоничных признаков заболевания, не всегда однозначных результатов серологических тестов, дифференциально-диагностический поиск может представлять большие трудности для специалистов лучевой диагностики и лечащих врачей. Окончательный диагноз чаще всего устанавливается интраоперационно и подтверждается на основании данных патоморфологического заключения.
Оперативное вмешательство является «золотым стандартом» лечения эхинококкоза матки [2, 6]. На данный момент выделяют 4 возможных хирургических подхода: резекция/удаление пораженного органа вместе с целостной эхинококковой кистой, цистэктомия, эхинококкэктомия и эхинококкотомия. Целью оперативного вмешательства является минимально травматичное для окружающих тканей удаление эхинококковой кисты, что требует особо ювелирной работы хирурга, ведь повреждение оболочки может привести к анафилактическому шоку. Если данный подход невозможен, то содержимое кисты предварительно осторожно эвакуируют, не допуская попадания его в брюшную полость. После пункции для интраоперационной обработки полости кисты в качестве гермицида используют 80–100 % раствор глицерина или 30 % раствор хлористого натрия, после чего может быть выполнена открытая эхинококкэктомия [16]. При решении вопроса о характере оперативного вмешательства следует исходить из положения о том, что при неосложненных формах эхинококкоза на наружной поверхности фиброзной капсулы зародышевые элементы паразита отсутствуют [17]. Для профилактики гнойно-септических осложнений за 30 мин до операции осуществляется внутривенное введение антибиотиков [16].
Цель: описание клинического случая эхинококковой кисты матки с целью оптимизации алгоритмов дифференциальной диагностики первичного эхинококкоза органов малого таза и гинекологической патологии, что необходимо для успешного проведения своевременного оперативного лечения.
Материалы и методы / Materials and Methods
Рассмотрен клинический случай первичного эхинококкоза матки у пациентки К., 58 лет. Проведено комплексное обследование, включающее сбор жалоб, анамнеза, бимануального влагалищного исследования, данных лабораторных и инструментальных методов исследования. По показаниям выполнено оперативное вмешательство в объеме тотальной гистерэктомии с частью паразитарной кисты. Операционный материал отправлен на гистологическое исследование, подтвердившее диагноз эхинококковой кисты матки. Представлено заключение патоморфолога, на основании которого был собран консилиум с целью пересмотра заключения магнитно-резонансной томографии (МРТ) органов малого таза (ОМТ), выполненной в сторонней организации.
Клиническое наблюдение / Clinical case
Пациентка К., 58 лет, проживающая в Московской области, в июне 2023 г. обратилась с жалобами на сложности при мочеиспускании и задержку мочи.
Из анамнеза / From the medical history
В мае 2022 г. при ультразвуковом исследовании (УЗИ) органов брюшной полости выявлена кальцинированная гемангиома правой доли печени размерами 6,0×6,7 мм.
Эпидемиологический анамнез / Epidemiological history
Ранее проживала в Ставропольском крае, а также периодически выезжала в Кабардино-Балкарию,
Дагестан и Карачаево-Черкесскую Республику. В конце марта 2023 г. отметила трудности при мочеиспускании и задержку мочи. В середине апреля был эпизод острой задержки мочи. Вызвала на дом бригаду скорой медицинской помощи, проведено симптоматическое лечение. В мае 2023 г. пациентка обратилась к врачу по месту жительства, было проведено УЗИ ОМТ с использованием трансвагинального датчика. Выявлены эхо-признаки крупного жидкостного образования размерами до 108×90 мм. В целях дифференциальной диагностики со злокачественными опухолями 11.05.2023 была проведена МРТ ОМТ с внутривенным контрастированием по месту жительства. Пациентка направлена в ГУДП «Мединцентр» ГлавУпДК при МИД России для дальнейшего лечения.
Гинекологический анамнез / Gynecological history
Менструации с 13 лет, регулярные, через 28 дней по 5 дней, обильные, безболезненные. Беременности – 5. Роды – 1 (оперативные). Аборты – 2. Самопроизвольные выкидыши – 2. Постменопауза – 5 лет.
Состояние при поступлении / State at admission
Состояние удовлетворительное. Температура 36,5. Рост 160 см. Масса тела 74 кг. Индекс массы тела (ИМТ) 28,9. Артериальное давление (АД) 125/85 мм рт. ст. Частота сердечных сокращений ЧСС 76 уд/мин. Физикально: кожные покровы и слизистые, органы лимфатической, сердечно-сосудистой, дыхательной, эндокринной систем и желудочно-кишечного тракта без патологических изменений.
Локальный статус / Local status
При бимануальном влагалищном исследовании тело матки не пальпируется вследствие образования размером около 11 см в диаметре, оттесняющего мочевой пузырь и занимающего практически всю полость малого таза. Образование ограниченно смещаемое, безболезненное. Придатки недоступны пальпации.
Данные лабораторных методов исследования / Laboratory data
Выявлен повышенный уровень лейкоцитов за счет фракции эозинофилов. Изначально повышены скорость оседания эритроцитов (СОЭ), уровень печеночных трансаминаз, гамма-глутамилтранспептидазы, креатинина (табл. 1).
Серологическая реакция на эхинококкоз от 27.12.2021: отрицательная.
Данные инструментальных методов исследования / Instrumental study data
МРТ-исследование было выполнено 11.05.2023 по стандартизированному международному протоколу, включающему в себя как серии с динамическим контрастным усилением, так и постконтрастные серии в Т1-взвешенном изображении с подавлением сигнала от жировой ткани и без него (рис. 1).
Результаты МР-сканирования неоднозначны. Согласно заключению организации, где было проведено исследование: МР-картина кистозного образования матки размерами 10,3×9,2×7,2 см с тонкой задней стенкой до 3 мм (миома с кистозной дегенерацией?), сдавление мочевого пузыря и устья уретры извне кистозным образованием.
С учетом возраста пациентки, жалоб на дизурические явления, признаков сдавления смежных органов, неспецифических изменений в результатах лабораторных исследований, МРТ-признаков недифференцированного образования матки больших размеров выставлен наиболее вероятный предварительный диагноз – лейомиома с кистозной дегенерацией. Было принято решение о проведении планового оперативного вмешательства в объеме лапароскопической экстирпации матки. На основании комплексного обследования пациентки противопоказаний к проведению хирургического лечения не выявлено.
Таблица 1. Данные лабораторных исследований в динамике.
Table 1. Dynamic laboratory data analysis.
Показатель Parameter | 06.05.2023 | 02.06.2023 | 13.06.2023 | 03.09.2023 | Референсные значение Reference values |
Лейкоциты, ×109/л / Leukocytes, ×109/L | 10,4 | 10,82 | 11,9 | 10,46 | 3,5–10,0 |
Эритроциты, ×1012/л / Erythrocytes, ×1012/L | 4,59 | 4,74 | 4,5 | 4,54 | 3,5–4,7 |
Гемоглобин, г/л / Hemoglobin, g/L | 140 | 141 | 137 | 140 | 120–140 |
Тромбоциты, ×109/л / Platelets, ×109/L | 254 | 333 | 345 | 259 | 100–350 |
Эозинофилы, ×109/л / Eosinophils, ×109/L | 0,1 | 0,25 | 0,95 | 0,16 | 0,02–0,45 |
Эозинофилы, % / Eosinophils, % | 1,0 | 2,3 | 8,0 | 1,6 | 0–1 |
Нейтрофилы, ×109/л / Neutrophils, ×109/L | 6,03 | 7,33 | 6,0 | 7,39 | 1,92–6,84 |
Скорость оседания эритроцитов, мм/час Erythrocyte sedimentation rate, mm/hour | 36 | 48 | 12,3 | – | 2–15 |
Аланинаминотрансфераза, Ед/л | – | 65 | – | 24,5 | < 31 |
Аспартатаминотрансфераза, Ед/л | – | 42 | – | 30 | < 31 |
Гамма-глютамилтранспептидаза, Ед/л | – | 83 | – | – | < 32 |
Креатинин, мкмоль/л / Creatinine, µmol/L | – | 48 | – | 90 | 49–90 |
Примечание: выделены значения, превышающие референсные.
Note: values exceeding the reference range are highlighted.
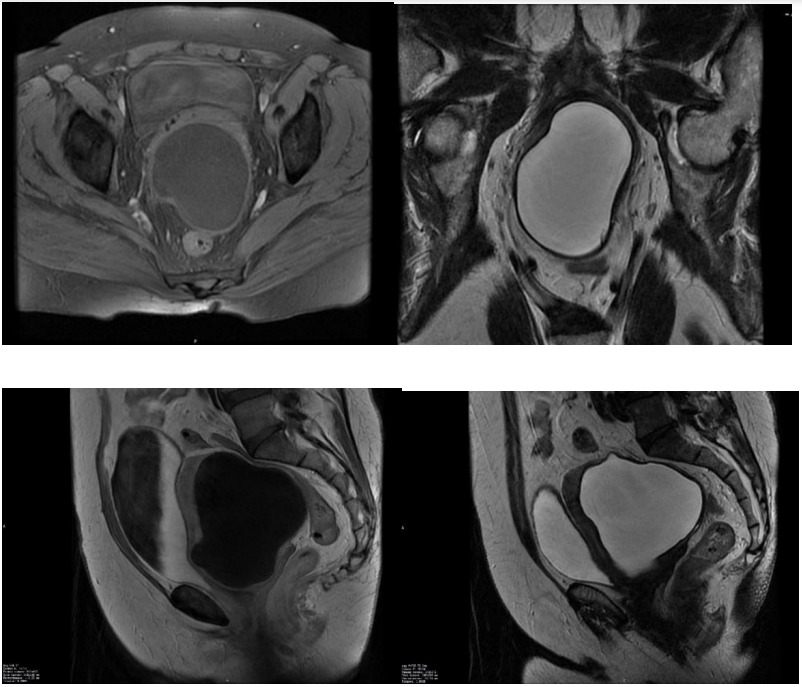
Рисунок 1. Пациентка К. Результаты магнитно-резонансной томографии органов малого таза от 11.05.2023.
Figure 1. Patient K. MRI-examination of pelvic organs dated of May 11, 2023.
Протокол операции / Surgery protocol
Лапароскопическая экстирпация матки с придатками от 08.06.2023. При ревизии: матка по всей задней поверхности подпаяна к жировым подвескам сигмовидной кишки и к передней стенке прямой кишки (Дугласово пространство тотально запаяно). Придатки без особенностей, не увеличены. В малом тазу свободной жидкости нет. Печень и желчный пузырь визуально без особенностей. При зондировании полости матки из цервикального канала выделилось около 25 мл полупрозрачной жидкости без запаха с мелкодисперсной взвесью белого цвета. В матку введен маточный манипулятор Clemont Ferrand. Матка выведена вперед и вверх. С техническими сложностями острым и тупым способом с применением аппарата LigaSure 5 мм сращения сальника с передней брюшной стенкой, а также матки с передней стенкой прямой кишки разделены. Пересечены круглые и воронко-тазовые связки с обеих сторон. Выполнена мобилизация придатков. Пересечена пузырно-маточная связка, а также кардинальные связки матки с пересечением маточных артерий и вен с применением аппарата LigaSure 5 мм. Матка и шейка матки представляют собой кистозную полость с толстыми фиброзными стенками, спаянную с передней поверхностью дистальной трети прямой кишки и нижней третью левого мочеточника.
Произведена круговая кольпотомия – тело матки и шейка матки отсечены от влагалищных сводов при помощи монополярного электрического тока вместе со стенкой капсулы кисты. Произведено вскрытие кисты по левому флангу (рис. 2А). В полости обнаружены следы бесцветной жидкости и отслоившаяся от внутренних стенок толстая фибриновая плёнка белого цвета, легко разрушающаяся при тракции (рис. 2B). Полость кисты дренирована. Стенки кисты вместе с задней стенкой влагалища циркулярно отсечены от мест сращения с передней поверхностью прямой кишки и нижней трети левого мочеточника при помощи аппарата LigaSure 5 мм. Диагноз окончательный, основной, был установлен интраоперационно: парази-
тарная киста матки. Матка с придатками и с иссечённым фрагментом (¾) кистозной полости извлечены из полости малого таза через влагалище. Внутренняя поверхность оставшегося фрагмента кисты (приблизительно ¼) чистая, белесоватого цвета, визуализируются грубые сращения со стенкой прямой кишки кзади, а также с задней поверхностью влагалища кпереди и левым мочеточником справа (рис. 2C).
Полость малого таза многократно промыта и дренирована, затем обработана раствором повидон-йод. Также влагалище промыто, обработано раствором повидон-йод и интракорпорально ушито 5 Z-образными швами с неполной герметичностью. Выполнен полный гемостаз. В правой подвздошной области установлен силиконовый дренаж Blake. Проведена ревизия органов брюшной полости, контроль гемостаза (рис. 2D). Произведена экссуфляция, порты удалены. Кожные раны ушиты. Кровопотеря 50 мл. Моча по катетеру 200 мл, светло-желтая.
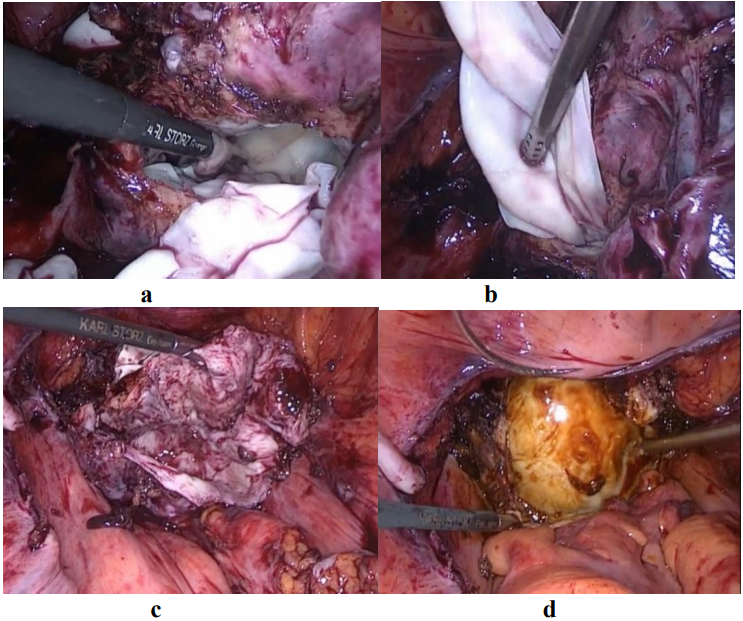
Рисунок 2. Пациентка К. Интраоперационные снимки от 08.06.2023: A – вскрыта полость кисты; B – пленка, выстилающая полость кисты; C – задняя поверхность кисты; D – состояние полости малого таза после операции.
Figure 2. Patient K. The intraoperative images dated of June 8, 2023: A – a cyst cavity is dissected; B – membrane lining a cyst cavity;
C – cyst posterior surface; D – pelvic organs post-surgery.
Результаты гистологического исследования / Histological examination results
Макроскопическая картина: фрагмент плёнчатой беловатой ткани, макропрепарат матки с придатками. Мик-
роскопическая картина: стенка кисты представлена хитиновой оболочкой. Придатки 1: в ткани яичника – серозная киста, в маточной трубе – хроническое активное воспаление. Придатки 2: яичник с инволюционными изменениями, маточная труба с признаками атрофии ворсинок слизистой, фиброзным изменением стромы. Матка: в строме экзоцервикса диффузная воспалительная инфильтрация с присутствием сегментоядерных лейкоцитов. В прилежащей клетчатке – гнойное воспаление с очагами микроабсцессов. Эндометрий индифферентного типа. В миометрии – узел лейомиомы с дистрофическими изменениями. Патологоанатомическое заключение: гистологическая картина паразитарной кисты малого таза, гнойного параметрита. Хронический сальпингит. Лейомиома матки. Серозная киста яичника.
Послеоперационный период / Post-surgery
На 5-е сутки после операции по дренажу увеличилось количество серозного отделяемого с геморрагической примесью до 500 мл. Было проведено дообследование 08.06.2023: общий анализ крови (ОАК), общий анализ мочи (ОАМ), анализ жидкости по дренажу на креатинин, УЗИ почек и мочевого пузыря, экскреторная компьютерная томографическая урография (КТ-урография). По данным УЗИ: УЗ-признаки удвоения правой почки, нефро-
птоз I степени слева; диффузные изменения (уплотнения) структуры чашечно-лоханочной системы почек; взвесь в содержимом мочевого пузыря. Результат ОАМ: желтая, мутная; относительная плотность 1,030; pH = 5,0; белок – 0,3 г/л; кровь +++; эритроциты – 30–40 в поле зрения; ураты – значительное количество. По данным КТ с боллюсным контрастированием: состояние после лапароскопической экстирпации матки с придатками по поводу лейомиомы матки с кистозной дегенерацией от 08.06.2023, дренирования малого таза. Неполное удвоение правой почки. Нарушение целостности правого мочеточника на уровне нижней трети с затеканием и депонированием контрастного вещества в малом тазу. Результат биохимического анализа жидкости из брюшной полости (отделяемое по дренажу): креатинин – 11194 мкмоль/л. Пациентка на 6-е сутки переведена в отделение урологии, где на 11-е сутки после гистерэктомии с придатками было проведено дренирование правого мочеточника катетером-стентом.
Через 3 мес в связи с жалобами на гематурию после консультации уролога 04.09.2023 выполнена оперативная цистоскопия: слизистая мочевого пузыря желто-розового цвета, устья расположены типично на валиках, устье правого мочеточника отечно, из него в просвет мочевого пузыря пролабируют 2 стента. При помощи щипцов произведено удаление стентов. По каналу уретероскопа в устье правого мочеточника до чашечно-лоханочной системы беспрепятственно проведена гидрофильная струна. Рентгеноскопический контроль: проксимальный конец струны в лоханке. Параллельно струне под рентгеновским и визуальным контролем в правый мочеточник заведен уретероскоп. В нижней трети мочеточника визуализируется сужение. Выполнено оптическое бужирование мочеточника. Выше места сужения определяется удвоение мочеточника. Послеоперационный период без осложнений. Пациентка выписана 05.09.2023 под наблюдение уролога по месту жительства.
Обсуждение / Discussion
Эхинококкоз занимает лидирующие позиции среди паразитарных нозологий, поражающих человека после контакта с животными [5]. Появление кисты возбудителя в репродуктивных органах чаще всего связано с предшествующей историей заболевания наиболее типичных локализаций; однако в казуистических случаях матка может служить первым и единственным местом прикрепления кисты [5]. Низкая частота встречаемости и медленное прогрессирование создают предпосылки для постановки неверного диагноза, что может способствовать упущению относительно безопасных хирургических возможностей. Дифференциальный диагноз эхинококкоза полости малого таза наиболее часто проводится с кистозными или дисэмбриогенетическими опухолями, гнойными или туберкулезными абсцессами, кистами яичника, гидросальпинксом, опухолями яичников, а также миомой матки.
Особая роль в постановке верного диагноза принадлежит инструментальным методам исследования. В таблице 2 представлена актуальная классификация Всемирной организации здравоохранения, отражающая УЗ-особенности различных типов кистозных новообразований [18].
Таблица 2. Классификация типов кист по данным ультразвукового исследования согласно Всемирной организации здравоохранения [18].
Table 2. The classification of cyst types according to ultrasound data by World Health Organization [18].
Классификация кистозных образований печени (ВОЗ, 2001) Classification of hepatic hydatid cysts (WHO, 2001) | |||
CE 1 | Равномерно анэхогенная киста с мелкими внутренними эхо-сигналами может быть видна только после репозиции пациента Uniformly anechoic cyst with fine internal echo signals may only be visible after patient repositioning Внутренние эхо-сигналы представляют собой «гидатидный песок» Internal echo signals represent "hydatid sand" (fluid and protoscolices originating from a ruptured vesicle) | Активная стадия Active stage | |
CE 2 | Киста с внутренней перегородкой Cyst with internal septation | ||
CE 3a | Дочерние кисты имеют отслоившиеся оболочки Daughter cysts contain laminated membranes | Переходная стадия Transitional stage | |
CE 3b | Дочерние кисты локализованы в твердом матриксе Daughter cysts located within a solid matrix | ||
CE 4 | Отсутствие дочерних кист Lack of daughter cysts Смешанный гипоэхогенный и гиперэхогенный матрикс в виде «клубка шерсти» Mixed hypoechoic and hyperechoic matrix, resembling a ball of wool | Неактивная стадия Inactive stage | |
CE 5 | Дугообразная, толстая, частично или полностью кальцинированная стенка Arch-like, thick partially or completely calcified wall | ||
Примечание: СE – цистный эхинококкоз.
Note: CE – cystic echinococcosis.
В описанном клиническом случае на основании данных клинической картины (дизурические явления, острая задержка мочи), лабораторных и инструментальных методов исследования (МР-картина кистозного образования матки размерами 10,3×9,2×7,2 см с тонкой задней стенкой до 3 мм, сдавление мочевого пузыря и устья уретры извне кистозным образованием) был выставлен наиболее вероятный диагноз: миома матки с кистозной дегенерацией, избрана тактика хирургического лечения в объеме лапароскопической экстирпации матки. Интраоперационно диагноз не был подтвержден, в связи с чем был собран консилиум, принявший решение об изменении тактики лечения. Пациентке выполнена экстирпация матки с ¾ кистозного новообразования. Окончательный диагноз – эхинококковая киста матки – был установлен на основании данных патологоанатомического заключения.
На основании полученных из лаборатории результатов было принято решение о пересмотре МРТ-заключения от 11.05.2023. С этой целью был собран консилиум, состоящий из врача лучевой диагностики, акушера-гинеколога и онколога.
После пересмотра результатов, полученных в сторонней организации, и при коллегиальном рассмотрении данных ретроспективно было установлено, что на представленных МР-томограммах визуализируется однокамерное кистозное новообразование в структуре миометрия, локализованное по задней стенке матки, выполняющее собой весь объем мио-
метрия, вовлекающее тело и шейку матки, за счёт чего полость и наружный контур органа деформированы (рис. 1). Кистозное новообразование обладает умеренно выраженным mass-эффектом, компримирует и смещает прилежащие органы и ткани, такие как ректо-сигмоидный отдел толстой кишки, частично – верхне-ампуллярный отдел прямой кишки и мочевой пузырь. Диагноз миомы с кистозным типом дегенерации исключен. На основании следующих особенностей – однокамерная объемная кистозная масса с толстой уплотнённой стенкой без внутренних перегородок в структуре, не имеющая пристеночных папиллярных разрастаний, а также солидного компонента, был выставлен дифференциальный ряд между абсцессом и гидатидной (паразитарной) кистой. При динамическом контрастном усилении установлено равномерное проградиентное накопление контрастного препарата в структуре стенки кистозного ново-
образования без значимого изменения перфузионных показателей по периферии. Учитывая конфигурацию изменения, в соответствии с сигнальными характеристиками, а также учитывая данные динамического контрастного усиления, при пересмотре МР-томограмм было установлено: МР-картина, более вероятно, соответствует гидатидной (паразитарной) кисте миометрия. На основании ретроспективного анализа данных клинической картины и результатов лабораторных исследований крови был полностью исключён воспалительный процесс.
Заключение / Conclusion
Описанный в статье клинический случай демонстрирует возможность атипичной первичной локализации эхинококковой кисты в органах малого таза, а также отражает основные алгоритмы дифференциальной диагностики данного заболевания с гинекологической патологией на основании данных визуализирующих методов исследования. Во избежание осложнений в виде анафилактического шока вследствие разрыва кисты, а также сдавления и нарушения функции смежных органов, врачам, в первую очередь хирургам и акушерам-гинекологам, необходимо помнить о возможности встречи с данным феноменом в их клинической практике и в обязательном порядке проводить тщательный сбор жалоб, данных эпидемиологического анамнеза, лабораторных и визуализирующих методов исследования. Возможным риском оперативного вмешательства по поводу эхинококковой кисты области малого таза может быть повреждение мочеточников, подвздошных сосудов, петель толстой кишки, а также других структур, находящихся в плотном конгломерате с фиброзной капсулой возбудителя, что требует повышенного внимания со стороны оперирующей бригады. Клинический случай призывает задуматься о необходимости междисциплинарного подхода при обращении «сложных» пациентов с целью увеличения вероятности постановки верного диагноза, выбора правильной лечебной тактики и выполнения оперативного вмешательства без осложнений.
Список литературы
1. Твердохлебова Т.И., Ковалев Е.В., Карпущенко Г.В. и др. Эхинококкоз на юге России: эпидемиологические и эпизоотологические аспекты. Инфекционные болезни. 2022;20(2):68–74. https://doi.org/10.20953/1729-9225-2022-2-68-74.
2. Ennaceur F., Toumi D., Jaouad F. et al. Primary echinococcus hydatid cyst of the uterus: An unusual location. Case Rep Surg. 2021;2021:9977326. https://doi.org/10.1155/2021/9977326.
3. Алёхина Н.А., Мартынова О.В., Соколова Я.О. и др. Эхинококкоз человека с изолированным и сочетанным поражением легкого в Астраханской области. Научно- методический электронный журнал «Концепт». 2017;39:2811–5.
4. Kumar K., Zaidi A., Husain N. Ovarian hydatid cyst: an uncommon site of presentation. Autops Case Rep. 2023;13:e2023461. https://doi.org/10.4322/acr.2023.461.
5. Alloun M., Alomar K., Shaker K. et al. A rare case of an isolated primary hydatid cyst in the uterus in a 7-year-old child: Case report and review of the literature. Int J Surg Case Rep. 2023;113:109077. https://doi.org/10.1016/j.ijscr.2023.109077.
6. Yordanov A., Boncev R., Kostov S. et al. A very rare case of echinococcus granulosus arising in the ovary and the uterus. Prz Menopauzalny. 2023;22(4):236–9. https://doi.org/10.5114/pm.2023.133791.
7. Seifi S., Shadman A., Mardi A., Asl E.M. Pelvic hydatid cyst presentation as an ovarian torsion: A rare case report. SAGE Open Med Case Rep. 2022;10:2050313X221136997. https://doi.org/10.1177/2050313X221136997.
8. Koç N. Primary hydatid cyst mimicking uterine leiomyoma. Turkiye Parazitol Derg. 2017;41(1):57–9. https://doi.org/10.5152/tpd.2017.4613.
9. Çay Ü., Alabaz D., Gündeşlioglu Ö. et al. Multi-organ/disseminated echinococcosis in children: Case series and review of the literature. J Paediatr Child Health. 2022;58(7):1193–200. https://doi.org/10.1111/jpc.15942.
10. Shmueli M., Van Buren J., Sagi O. et al. Performance of echinococcosis serology is associated with disease endemicity, hydatid cyst location, eosinophilia, imaging finding, and treatment. Acta Parasitol. 2023;69(1):233–41. https://doi.org/10.1007/s11686-023-00736-4.
11. Alvi M.A., Ali R.M.A., Khan S. et al. Past and present of diagnosis of echinococcosis: A review (1999–2021). Acta Trop. 2023;243:106925. https://doi.org/10.1016/j.actatropica.2023.106925.
12. Гинекология по Уильямсу. Под ред. Б.Л. Хоффман, Дж.О. Шорджа, Л.М. Хальворсон и др. Адаптированный перевод с английского под ред. Г.Т. Сухих, В.Н. Серова. М.: ГЭОТАР-Медиа, 2023. 1280 с.
13. Кириленко В.П., Грудницкая Е.Н., Воскресенский С.Л. Миома матки: пересмотр радикальных подходов и переход к стратегии органосохраняющих операций. Медицинские новости. 2022;(6):27–32.
14. Адамян Л.В., Сонова М.М., Арсланян К Н., Логинова О.Н. Современные аспекты комплексного лечения миомы матки. Лечащий врач. 2019;(3):46.
15. Lao X., Hu D., Ji L. et al. Magnetic resonance imaging and next-generation sequencing for the diagnosis of cystic echinococcosis in the intradural spine: a case report. J Med Case Rep. 2023;17(1):446. https://doi.org/10.1186/s13256-023-04197-1.
16. Заривчацкий М.Ф., Мугатаров И.Н., Каменских Е.Д. и др. Хирургическое лечение эхинококкоза печени. Пермский медицинский журнал. 2021;38(3):32–40.
17. Альперович Б.И. Хирургия печени. М.: ГЭОАР-Медиа, 2013. 352 c.
18. 2001 WHO classification of hepatic hydatid cysts. Radiopaedia. Режим доступа: https://radiopaedia.org/articles/2001-who-classification-of-hepatic-hydatid-cysts?lang=us. [Дата обращения: 15.04.2024].
Об авторах
А. Л. ТихомировРоссия
Тихомиров Александр Леонидович – д.м.н., профессор, профессор кафедры акушерства, гинекологии и репродуктивной медицины лечебного факультета
127006 Москва, Долгоруковская ул., д. 4
В. В. Казенашев
Россия
Казенашев Виктор Викторович – к.м.н., ассистент кафедры акушерства, гинекологии и репродуктивной медицины лечебного факультета
127006 Москва, Долгоруковская ул., д. 4
А. А. Дубинин
Россия
Дубинин Андрей Анатольевич – к.м.н., врач акушер-гинеколог
119049 Москва, 4-й Добрынинский пер., д. 4
Р. Р. Садикова
Россия
Садикова Рената Рамилевна – студент 6-го курса лечебного факультета
127006 Москва, Долгоруковская ул., д. 4
М. В. Маминова
Россия
Маминова Мария Владимировна – студент 5-го курса лечебного факультета
127006 Москва, Долгоруковская ул., д. 4
Ю. С. Глоба
Россия
Глоба Юлия Сергеевна – врач акушер-гинеколог
119049 Москва, 4-й Добрынинский пер., д. 4
А. В. Бухаров
Россия
Бухаров Андрей Владимирович – врач-рентгенолог
101000 Москва, Уланский пер., д. 22, стр. 1
Что уже известно об этой теме?
► Гидатидозный эхинококкоз человека – тяжелое паразитарное заболевание, вызываемое личиночной стадией Echinococcus granulosus. При попадании в системный кровоток личинки возбудителя могут проникнуть фактически в любые органы и ткани.
► Наиболее типичными локализациями эхинококковой кисты являются печень (63 %), легкие (25 %), мышцы (5 %) и кости (5 %), в то время как поражение прочих органов, включая репродуктивные, можно назвать казуистическими.
Что нового дает статья?
► Статья содержит описание основных алгоритмов дифференциальной диагностики эхинококкоза матки и гинекологической патологии на основании МРТ-изображений.
► Осложнением эхинококковой кисты больших размеров в области малого таза может быть ургентное состояние в виде повторяющихся эпизодов острой задержки мочи вследствие сдавления уретры кистозным новообразованием.
► Возможным осложнением оперативного вмешательства по поводу первичного эхинококкоза матки может быть повреждение смежных органов (мочеточников, кишечника, сосудов), плотно подпаянных к капсуле кисты.
Как это может повлиять на клиническую практику в обозримом будущем?
► Во избежание осложнений в виде анафилактического шока и нарушения функции смежных органов врачам необходимо помнить о возможности встречи с данным феноменом в клинической практике и в обязательном порядке проводить тщательный сбор жалоб, данных эпидемиологического анамнеза, лабораторных и визуализирующих методов исследования.
► Атипичную локализацию эхинококкоза, в первую очередь, необходимо дифференцировать с доброкачественными и злокачественными новообразованиями.
► Клинический случай призывает задуматься о необходимости междисциплинарного подхода при обращении «сложных» пациентов с целью увеличения вероятности постановки верного диагноза, выбора правильной лечебной тактики и выполнения оперативного вмешательства без осложнений.
Рецензия
Для цитирования:
Тихомиров А.Л., Казенашев В.В., Дубинин А.А., Садикова Р.Р., Маминова М.В., Глоба Ю.С., Бухаров А.В. Эхинококкоз матки – возможная казуистика. Акушерство, Гинекология и Репродукция. 2024;18(3):425-436. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2024.535
For citation:
Tikhomirov A.L., Kazenashev V.V., Dubinin A.A., Sadikova R.R., Maminova M.V., Globa J.S., Bukharov A.V. Uterine hydatidosis: casuistry is possible. Obstetrics, Gynecology and Reproduction. 2024;18(3):425-436. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2024.535

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.











































