Перейти к:
Психологический статус женщин с невынашиванием беременности
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.462
Аннотация
Введение. Беременность является уязвимым периодом для развития у женщины симптомов депрессии и тревожности, которые в свою очередь ассоциированы с повышенным риском перинатальных осложнений, послеродовой депрессии и поведенческих проблем у детей.
Цель: оценить распространенность симптомов депрессии и тревожности у беременных в I триместре с угрожающим абортом (УА), неразвивающейся беременностью (НБ) и у женщин с физиологическим течением беременности (ФБ); выявить основные предикторы психоэмоциональных нарушений у беременных.
Материалы и методы. Сформированы 3 группы беременных: 62 пациентки с УА, 60 пациенток с НБ и 57 женщин с ФБ. У всех участниц исследования собран клинический анамнез и проведено физикальное обследование, все беременные заполнили шкалу оценки тревоги Гамильтона, шкалу депрессии Бека.
Результаты. Средний балл по шкале Бека был достоверно выше в группе пациенток с НБ в сравнении с женщинами с УА и с ФБ (p < 0,05). Кроме того, значимые различия были выявлены между группами женщин с УА и с ФБ (p = 0,037). Клинически значимая депрессия была определена у 3,3 % женщин с НБ и у 1,6 % женщин с УА; доклиническую депрессию наблюдали у 13 % женщин с НБ и у 6,5 % женщин с УА. Средний балл по шкале Гамильтона был достоверно выше в группе пациенток с НБ в сравнении с женщинами с ФБ (p < 0,05), но значимо не отличался от такового в группе женщин с УА (p > 0,05). Средний балл по шкале тревожности в группе пациенток с УА был значимо выше в сравнении с женщинами с ФБ (p = 0,001). Клинически значимая тревожность легкой и средней степени выраженности зарегистрирована у 4,9 % женщин с УА и у 1,6 % женщин с НБ. Легкие симптомы тревожности (субклиническая тревожность) отмечены у 35,5 % женщин с УА, у 38,3 % женщин с НБ и у 15,7 % женщин с ФБ. Множественный линейный регрессионный анализ выявил, что отягощенный акушерский анамнез и длительность пребывания пациентки в стационаре имели наиболее сильную связь с симптомами депрессии и тревожности.
Заключение. Симптомы пренатальной тревожности и депрессии широко распространены и должны быть своевременно идентифицированы. Психологическое консультирование беременных, а также женщин с неблагоприятными исходами беременности необходимо для снижения риска развития осложнений беременности, ассоциированных с антенатальными аффективными расстройствами.
Для цитирования:
Салов И.А., Наумова Ю.В., Паршин А.В., Ломовицкая М.В. Психологический статус женщин с невынашиванием беременности. Акушерство, Гинекология и Репродукция. 2023;17(6):740-750. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.462
For citation:
Salov I.A., Naumova I.V., Parshin A.V., Lomovitskaya M.V. Psychological status of women with miscarriage. Obstetrics, Gynecology and Reproduction. 2023;17(6):740-750. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.462
Введение / Introduction
Беременность является одним из наиболее уязвимых периодов для развития у женщины симптомов депрессии, тревожности и нестабильности настроения [1][2].
Распространенность тревожно-депрессивной симптоматики во время беременности варьирует в зависимости от используемых критериев, но по данным ряда исследований, может достигать 16 % и более в виде легких и среднетяжелых симптомов, в то время как у 5 % беременных выявляется депрессивная симптоматика тяжелой степени [3].
Не вызывает сомнений роль совокупности факторов в нарушении психоэмоционального состояния беременных. Так, по данным опросов, проведенных в различных группах беременных во всем мире, некоторыми факторами стресса, которые обычно воздействуют на беременных, являются нехватка материальных ресурсов, неблагоприятные условия занятости, тяжелые семейные и домашние обязанности, напряженность в интимных отношениях и осложнения беременности [4].
Отдельные исследования, например, показали, что распространенность антенатальной тревожности колеблется от 14 до 59 %, достигая 34,4 % в странах с низким и средним уровнем дохода и 19,4 % в странах с высоким уровнем дохода [5]. Антенатальная депрессия, в свою очередь, выявляется у 15–65 % беременных, проживающих в странах с низким/средним уровнем дохода, и у 17 % женщин в странах с высоким уровнем дохода [6].
Беременность, как физиологический процесс, ввиду выраженных изменений в организме женщины может оказывать серьезное влияние на психологическое здоровье.
По данным ряда исследований, беременность и роды приводят к выраженным гормональным колебаниям, резким изменениям уровней эстрогена и прогестерона, а также к значительному подавлению гипоталамо-гипофизарно-надпочечниковой оси, что, возможно, повышает уязвимость к депрессии [7].
Осложненное течение беременности, потери беременности также могут быть ассоциированы с нарушениями в психоэмоциональной сфере. Невынашивание беременности, несмотря на высокий уровень научных знаний и достижений современной медицины, до сих пор остается острой проблемой, и распространенность ее не имеет тенденции к снижению. Так, по некоторым оценкам, ежегодно в мире происходит около 23 млн выкидышей. Совокупный риск выкидыша составляет до 15,3 % всех выявленных беременностей. Распространенность в популяции женщин, перенесших один выкидыш, составляет 10,8 %, два выкидыша – 1,9 %, три и более выкидыша – 0,7 % [8][9]. Среди патологических состояний, связанных с потерей беременности, психологические расстройства встречаются особенно часто.
Так, симптомы депрессии и тревоги встречаются в 2,7 раза чаще у женщин, сталкивающихся с угрозой выкидыша, а клинически выраженная тревожность отмечается почти у 50 % беременных этой категории [10].
В настоящее время доступно большое количество исследований, посвященных стрессу и аффективным состояниям во время беременности, как предикторам конкретных состояний беременности и исходов родов.
Симптомы депрессии и тревоги ассоциированы с повышенным риском преждевременных родов, низкой массой тела плода при рождении, задержкой внутриутробного развития, послеродовой депрессией и поведенческими проблемами у детей [4][11][12].
Ряд недавних исследований также показал, что симптомы депрессии и тревоги во время беременности могут оказывать прямое неблагоприятное воздействие на развитие мозга плода. Так, была обнаружена взаимосвязь между антенатальными симптомами депрессии и тревожности у женщины и изменениями микроструктуры миндалевидного тела головного мозга новорожденного [13]. Кроме того, ряд крупных лонгитудинальных исследований продемонстрировали взаимосвязь материнского антенатального стресса и тревожности с долгосрочными поведенческими и эмоциональными проблемами у потомства [14][15].
Эти данные подчеркивают необходимость раннего выявления антенатальной депрессии и тревоги и своевременного лечения для минимизации их негативного воздействия на течение беременности и развитие плода.
Цель: оценить распространенность симптомов депрессии и тревожности у беременных в I триместре с угрожающим абортом (УА), неразвивающейся беременностью (НБ) и у женщин с физиологическим течением беременности (ФБ); выявить основные предикторы психоэмоциональных нарушений у беременных.
Материалы и методы / Materials and Methods
Дизайн исследования / Study design
С марта 2022 г. по октябрь 2022 г. обследовано 179 женщин в возрасте от 18 до 42 лет в I триместре беременности. Пациентки с УА и НБ находились на стационарном лечении во 2-м гинекологическом отделении ГУЗ СГКБ № 1 им. Ю.Я. Гордеева (Саратов); женщины с ФБ состояли на диспансерном учете в женской консультации поликлиники № 8 ГУЗ СГКБ № 1 им. Ю.Я. Гордеева.
Критерии включения и исключения / Inclusion and exclusion criteria
Критерии включения: возраст от 18 до 42 лет; одноплодная беременность в сроке от 5 и до 13 недель; отсутствие соматической и психиатрической патологии; подписанное информированное согласие.
Критерии исключения: возраст менее 18 и более 42 лет; беременность в результате использования вспомогательных репродуктивных технологий; многоплодная беременность; срок беременности более 13 недель; экстрагенитальная патология; ранее выявленные психиатрические заболевания; отказ от участия в исследовании.
Группы обследованных / Patient groups
В группу женщин с УА были включены 62 пациентки с прогрессирующей беременностью, находившиеся на стационарном лечении по поводу жалоб на кровянистые выделения из половых путей различной интенсивности и/или тянущие боли в нижних отделах живота. По данным ультразвукового исследования (УЗИ), у всех пациенток этой группы была выявлена прогрессирующая маточная беременность.
В группу женщин с НБ вошли 60 женщин, у которых по данным УЗИ в ГУЗ СГКБ № 1 или амбулаторно была диагностирована неразвивающаяся беременность.
Группа ФБ (группа контроля) состояла из 57 женщин со стабильным течением беременности без серьезной соматической и психиатрической патологии.
Методы исследования / Study methods
Всем участницам исследования было проведено клинико-лабораторное обследование согласно клиническим протоколам и стандартам обследования пациенток с вышеуказанными нозологиями.
У всех участниц опроса был собран акушерский анамнез; у женщин с УА, находящихся на стационарном лечении, учитывалась также длительность пребывания в стационаре на момент проведения опроса.
Всем участницам было предложено ответить на вопросы о социальном статусе: возраст, образование, семейное положение, доход семьи (средний, ниже среднего, выше среднего); а также заполнить опросники Гамильтона (шкала тревожности) и Бека (шкала депрессии).
Шкала тревоги Гамильтона / Hamilton Anxiety Rating Scale
Шкала тревоги Гамильтона (англ. Hamilton Anxiety Rating Scale, HARS) – клиническая рейтинговая шкала, предназначенная для измерения тяжести тревожных расстройств пациента. Шкала состоит из 14 пунктов, 13 из них относятся к проявлениям тревоги в повседневной жизни, 14-ый – к проявлению тревоги при осмотре. Кроме того, первые 6 пунктов могут быть оценены отдельно как проявления тревожности в сфере психики, а остальные 8 – как проявления тревоги в соматической сфере.
Суммарно 17 баллов и менее указывают на легкую тяжесть тревожности, 18–24 балла указывают на тяжесть тревоги от легкой до умеренной, и, наконец, 25–30 баллов указывают на тревожность от умеренной до тяжелой степени [16].
Шкала депрессии Бека / Beck Depression Inventory
Опросник включает 21 вопрос-утверждение наиболее часто встречаемых симптомов и жалоб, характерных для депрессии.
Каждый пункт опросника состоит из 4–5 утверждений, соответствующих специфическим проявлениям/симптомам депрессии. Эти утверждения ранжированы по мере увеличения удельного веса симптома в общей степени тяжести депрессии. Тяжесть депрессивных симптомов оценивается по шкале от 0 до 3 по каждому пункту. Более высокая сумма баллов указывает на более тяжелые симптомы депрессии. Общая оценка составляет от 0 до 63 баллов.
Суммарно 0–13 баллов соответствуют минимальным проявлениям депрессии, 14–19 баллов – легкой депрессии, 20–28 баллов – умеренной депрессии и 29–63 баллов – тяжелой депрессии [17].
Этические аспекты / Ethical aspects
Все процедуры, выполненные в данном исследовании, соответствуют этическим стандартам Хельсинской декларации 1964 г. и ее последующим изменениям или сопоставимым нормам этики.
Все женщины были осведомлены о целях настоящего исследования, об использовании кода-идентификатора, обеспечивающего анонимность, при внесении полученных данных в базу. Женщины, согласившиеся на участие в исследовании, предоставили письменное информированное согласие и заполнили анкеты без посторонней помощи.
Статистический анализ / Statistical analysis
Статистический анализ выполнен с использованием Statistics IBM SPSS для Windows, версия 23.0 (IBM, США). Нормальность оценивали по критерию Колмогорова–Смирнова. Так как данные имели нормальное распределение, сравнения между группами были выполнены с использованием однофакторного регрессионного анализа ANOVA, в то время как критерий χ² был использован для сравнения процентов. Результаты представлены как среднее значение и стандартное отклонение (М ± SD), а также в виде общих чисел и процентов. Учитывая необходимость нескольких сравнений, поправка Бонферрони применялась для контроля вероятности групповой ошибки. Значения «p» были скорректированы поправкой Бонферрони для множественных тестов. Для корреляционного анализа использовалась корреляция Пирсона.
Для определения индивидуальных факторов, способствующих развитию тревожности и симптомов депрессии у беременных, использовали множественный регрессионный анализ. Возможные предикторы (независимые переменные) и зависимые переменные (баллы шкалы тревожности Гамильтона и шкалы депрессии Бека) проверены на наличие гипотезы; переменные «возраст» и «нозология» были исключены из регрессионного анализа как не соответствующие гипотезе. Интерпретация результатов включает сравнение значений коэффициента β, который интерпретируется относительно силы и направленности связи между отдельными переменными. Скорректированное значение R2 показывает, насколько хорошо регрессионная модель соответствует данным. Значение р < 0,05 считали статистически значимым.
Результаты / Results
Основные характеристики 3 групп беременных, включенных в исследование, представлены в таблице 1.
Таблица 1. Сравнительная характеристика
групп женщин с угрожающим абортом (УА),
неразвивающейся беременностью (НБ)
и физиологическим течением беременности (ФБ).
Table 1. Comparative characteristics
of women with threatened abortion (TA),
non-developing pregnancy (NP),
and physiological course of pregnancy (PP).
|
Показатель Parameter |
Группа УА TA Group n = 62 |
Группа НБ NP Group n = 60 |
Группа ФБ PP Group n = 57 |
р |
|
Клинико-анамнестическая характеристика / Clinical and anamnestic characteristics |
||||
|
Возраст, лет, Age, years, M ± SD |
28,89 ± 5,78 |
28,97 ± 5,27 |
29,04 ± 5,53 |
0,989 |
|
Номер настоящей беременности, М ± SD Ongoing pregnancy number, М ± SD |
2,27 ± 1,24 |
2,45 ± 1,27 |
2,09 ± 1,14 |
0,278 |
|
Количество выкидышей/НБ в анамнезе, М ± SD Number of miscarriages/NP in history, М ± SD |
0,82 ± 0,84 |
0,65 ± 0,88 |
0,39 ± 0,62 |
0,012 |
|
Срок гестации, недель, М ± SD Gestational age, weeks, M ± SD |
9,61 ± 2,22 |
9,05 ± 1,86 |
10,6 ± 1,98 |
< 0,01* |
|
Длительность пребывания в стационаре, койко/дней, М ± SD Duration of hospital stay, bed/days, M ± SD |
4,87 ± 1,70 |
|||
|
Высшее образование, n (%) Higher education, n (%) |
35 (56,5) |
33 (55,0) |
32 (56,1) |
0,872 |
|
Семейное положение (состоят в браке), n (%) Marital status (married), n (%) |
52 (83,9) |
56 (93,3) |
54 (94,7) |
0,104 |
|
Доход семьи: Family income: |
||||
|
средний, n (%) average, n (%) |
44 (71,0) |
46 (76,7) |
48 (84,2) |
> 0,05 |
|
ниже среднего, n (%) below average, n (%) |
10 (16,1) |
8 (13,3) |
7 (12,3) |
|
|
выше среднего, n (%) above average, n (%) |
8 (12,9) |
6 (10,0) |
2 (3,5) |
|
|
Баллы опросников / Questionnaire scores |
||||
|
Шкала депрессии Бека, баллы, М ± SD Beck Depression Inventory, score, M ± SD |
5,44 ± 2,97 |
6,75 ± 2,94 |
4,16 ± 2,27 |
< 0,01* |
|
Шкала оценки тревоги Гамильтона, баллы, М ± SD Hamilton Anxiety Rating Scale, score, M ± SD |
8,1 ± 4,43 |
7,83 ± 3,78 |
5,54 ± 2,39 |
< 0,01* |
Примечание: УА – угрожающий аборт;
НБ – неразвивающаяся беременность;
ФБ – физиологическое течение беременности.
Note: TA – threatened abortion;
NP – non-developing pregnancy;
PP – physiological course of pregnancy.
Беременные всех групп значимо не различались по возрасту и по количеству беременностей в анамнезе (p > 0,05 для всех сравнений). Однако в группе пациенток с УА отмечалось большее количество выкидышей/неразвивающихся беременностей в анамнезе в сравнении с группами с ФБ и НБ.
Срок гестации был значимо больше в группе ФБ в сравнении с группами женщин с УА и НБ (p < 0,05).
Доля беременных, имеющих высшее образование, также существенно не различалась в группах; высшее образование имели более половины опрошенных. Большая часть беременных, включенных в настоящее исследование, состояли в браке (83,9, 93,3 и 94,7 % соответственно), достоверно не различаясь в группах.
По уровню дохода семьи 3 группы беременных также были сопоставимы; более 70 % женщин во всех группах имели средний, по мнению респонденток, доход семьи.
Средние баллы опросников Бека и Гамильтона значимо (p < 0,01) различались в группах женщин с УА, НБ и ФБ (рис. 1).
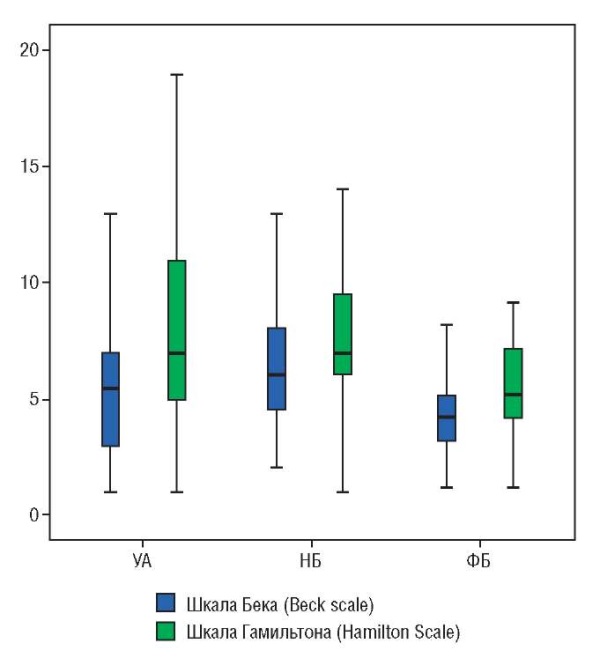
Рисунок 1. Баллы шкал Бека и Гамильтона
в группах женщин с угрожающим абортом (УА),
неразвивающейся беременностью (НБ)
и физиологической беременностью (ФБ).
Figure 1. Beck Depression Inventory
and Hamilton Anxiety Rating Scale scoring
in women with threatened abortion (TA),
non-developing pregnancy (NP),
and physiological course of pregnancy (PP).
Средний балл по шкале Бека был значимо выше в группе женщин с НБ в сравнении с пациентками с УА и женщинами с ФБ (p = 0,028 и p < 0,001 соответственно). Кроме того, значимые различия (p = 0,037) были выявлены между группами женщин с УА и с ФБ (рис. 2).
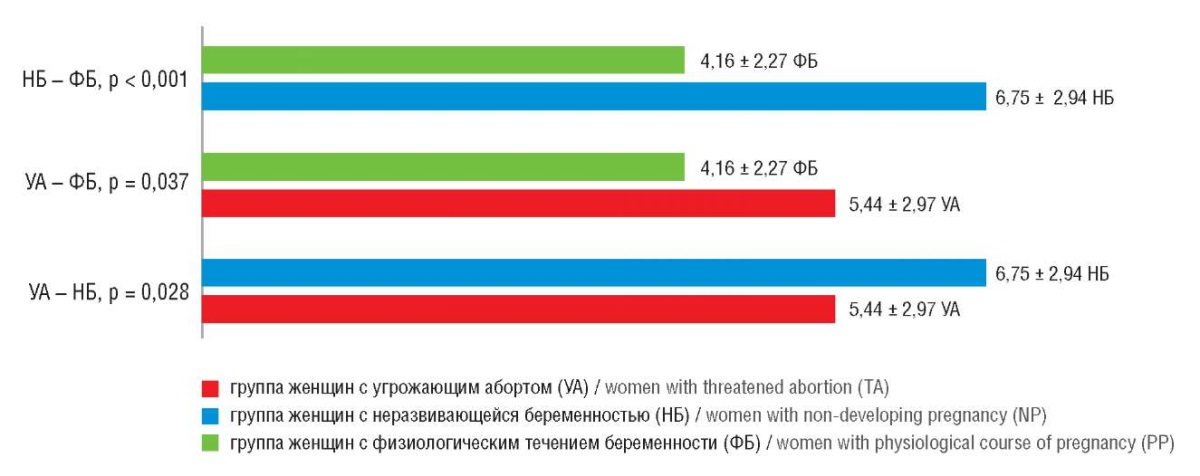
Рисунок 2. Парные сравнения баллов по шкале Бека
в группах женщин с угрожающим абортом (УА),
неразвивающейся беременностью (НБ)
и с физиологическим течением беременности (ФБ).
Figure 2. Paired Beck Depression Inventory scoring
in women with threatened abortion (TA),
non-developing pregnancy (NP)
and physiological course of pregnancy (PP).
Клинически значимая депрессия (> 14) была определена у 3,3 % женщин с НБ и у 1,6 % женщин с УА. Однако в обеих группах проявления депрессии соответствовали легкой степени. В группе женщин с ФБ симптомов клинической депрессии выявлено не было. Преддепрессию (доклиническая депрессия, 10–13 баллов) наблюдали у 13 % женщин с НБ и у 6,5 % женщин с УА (рис. 3).

Рисунок 3. Распространенность симптомов депрессии
в группах женщин с угрожающим абортом (УА),
неразвивающейся беременностью (НБ)
и физиологическим течением беременности (ФБ), % (n).
Figure 3. Prevalence of depressive symptoms
in women with threatened abortion (TA),
non-developing pregnancy (NP)
and physiological course of pregnancy (PP), % (n).
Средний балл по шкале Гамильтона также был достоверно выше в группе пациенток с НБ в сравнении с женщинами с ФБ (p = 0,003), но не отличался от такового в группе женщин с УА (p > 0,05). Средний балл по шкале тревожности в группе женщин с УА был значимо выше (p = 0,001) в сравнении с пациентками с ФБ (рис. 4).
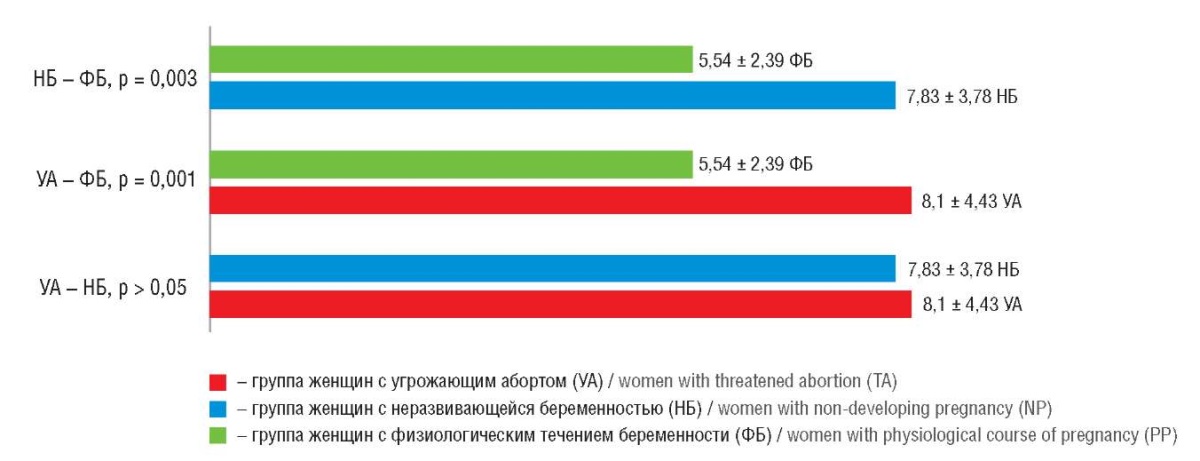
Рисунок 4. Парные сравнения баллов по шкале Гамильтона
в группах женщин с угрожающим абортом (УА),
неразвивающейся беременностью (НБ)
и с физиологическим течением беременности (ФБ).
Figure 4. Paired Hamilton Anxiety Rating Scale scoring
in women with threatened abortion (TA),
non-developing pregnancy (NP)
and physiological course of pregnancy (PP).
Клинически значимая тревожность легкой и средней степени выраженности (18–26 баллов по шкале Гамильтона) зарегистрирована у 4,9 % женщин с УА и у 1,6 % женщин с НБ. Легкие, клинически незначимые симптомы тревожности (8–17 баллов) отмечались у 35,5 % женщин с УА, у 38,3 % женщин с НБ и у 15,7 % женщин с ФБ (рис. 5).
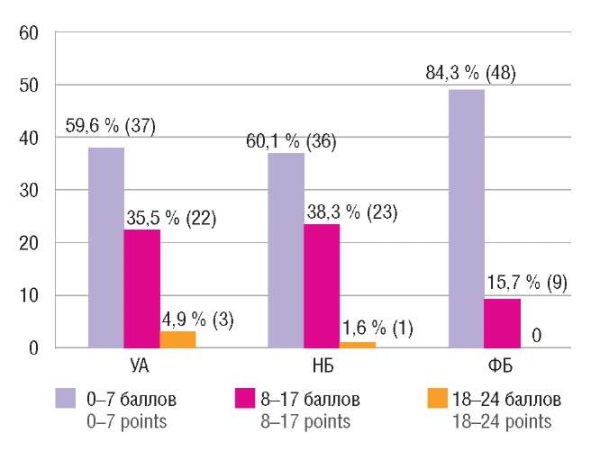
Рисунок 5. Распространенность и степень выраженности
симптомов тревожности у женщин с угрожающим абортом (УА),
неразвивающейся беременностью (НБ)
и физиологическим течением беременности (ФБ), % (n).
Figure 5. Prevalence and intensity of anxiety symptoms
in women with threatened abortion (TA),
non-developing pregnancy (NP)
and physiological course of pregnancy (PP), % (n).
Корреляционный анализ установил значимую взаимосвязь возраста пациенток, отягощенного акушерского анамнеза (ОАА) с выраженностью симптомов тревожности и депрессии. Отрицательная корреляционная взаимосвязь была выявлена между семейным положением респондентов (не состоящие в браке) и уровнем тревожности. Выраженность симптомов тревожности и депрессии у женщин с УА также коррелировала с длительностью пребывания пациентки в стационаре (табл. 2).
Таблица 2. Корреляции баллов шкал Бека и Гамильтона.
Table 2. Correlations between Beck Depression Inventory
and Hamilton Anxiety Rating Scale scores.
|
Шкала, баллы Scale, points |
Осложненная беременность Complicated pregnancy |
Возраст Age |
Образование Education |
Семейное положение Family status |
ОАА ВOН |
Длительность лечения Treatment duration |
Доход Income |
|
Шкала депрессии Бека Beck Depression Inventory |
0,449** |
0,355** |
0,07 |
–0,072 |
0,441** |
0,572** |
–0,128 |
|
Шкала оценки тревоги Гамильтона Hamilton Anxiety Rating Scale |
0,432** |
0,232* |
0,035 |
–0,218* |
0,433** |
0,559** |
–0,174 |
Примечание: **p < 0,01 – более сильная взаимосвязь;
*p < 0,05 – менее сильная взаимосвязь;
ОАА – отягощенный акушерский анамнез.
Note: **p < 0.01 – stronger relationship;
*p < 0.05 – less strong relationship;
ВOН – burdened obstetric history.
Множественный линейный регрессионный анализ определил, что отягощенный акушерский анамнез (коэффициент β = 0,44 и 0,52 соответственно; p < 0,001) и длительность пребывания пациентки в стационаре (коэффициент β = 0,37 и 0,31 соответственно; p < 0,001) имели наиболее сильную связь с симптомами депрессии и тревожностью (табл. 3, 4).
Таблица 3. Множественный линейный регрессионный анализ,
показывающий коэффициенты прогностических значений
независимых переменных для зависимой переменной,
баллы шкалы Бека.
Table 3. Multiple linear regression analysis showing
the predictive coefficients of independent variables
for a dependent variable, Beck Depression Inventory scoring.
|
Модель Model |
Коэффициентыa / Coefficientsa |
t |
p |
|||
|
Нестандартизированные коэффициенты Non-standardized coefficients |
Стандартизированные коэффициенты Standardized coefficients |
|||||
|
B |
Std. еrror |
Beta |
||||
|
1 |
(Constant) |
3,930 |
0,515 |
7,63 |
< 0,001 |
|
|
ОАА / ВOН |
2,477 |
0,440 |
0,588 |
5,63 |
< 0,001 |
|
|
2 |
(Constant) |
0,654 |
1,023 |
0,64 |
0,525 |
|
|
ОАА / ВOН |
1,852 |
0,437 |
0,440 |
4,23 |
< 0,001 |
|
|
Длительность стационарного лечения, дни |
0,778 |
0,216 |
0,374 |
3,60 |
0,001 |
|
Примечание: B – коэффициент регрессии;
Beta – стандартизированный коэффициент регрессии;
Std. еrror – средняя ошибка оценки коэффициента регрессии;
t – значение критерия Стьюдента;
р – уровень значимости;
а – зависимая переменная (баллы шкалы Бека);
предикторы: отягощенный акушерский анамнез (ОАА)
и длительность стационарного лечения;
R2 = 0,446, значение р модели < 0,01;
R2 и значение p указаны для модели 2.
Note: B – regression coefficient;
Beta – standardized regression coefficient;
Std. error – mean regression coefficient error;
t – value of Student’s test;
p – significance level;
a – dependent variable (Beck Depression Inventory scoring);
predictors: burdened obstetric history (BOH)
and duration of hospital treatment;
R2 = 0.446, model p value < 0.01;
R2 and p value are denoted for Model 2.
Таблица 4. Множественный линейный регрессионный анализ,
показывающий коэффициенты прогностических значений
независимых переменных для зависимой переменной,
баллы шкалы Гамильтона.
Table 4. Multiple linear regression analysis
showing the predictive coefficients of independent variables
for a dependent variable, Hamilton Anxiety Rating Scale scoring.
|
Модель Model |
Коэффициентыa / Coefficientsa |
t |
p |
|||
|
Нестандартизированные коэффициенты Non-standardized coefficients |
Стандартизированные коэффициенты Standardized coefficients |
|||||
|
B |
Std. еrror |
Beta |
||||
|
1 |
(Constant) |
5,025 |
0,777 |
6,46 |
< 0,001 |
|
|
ОАА / ВOН |
4,302 |
0,664 |
0,642 |
6,48 |
< 0,001 |
|
|
2 |
(Constant) |
0,687 |
1,582 |
0,43 |
0,666 |
|
|
ОАА / ВOН |
3,475 |
0,677 |
0,518 |
5,13 |
< 0,001 |
|
|
Длительность стационарного лечения, дни |
1,030 |
0,334 |
0,312 |
3,08 |
0,003 |
|
Примечание: B – коэффициент регрессии;
Beta – стандартизированный коэффициент регрессии;
Std. Error – средняя ошибка оценки коэффициента регрессии;
t – значение критерия Стьюдента;
р – уровень значимости;
а – зависимая переменная (баллы шкалы Гамильтона);
предикторы: отягощенный акушерский анамнез (ОАА)
и длительность стационарного лечения;
R2 = 0,446, значение р модели < 0,01;
R2 и значение p указаны для модели 2.
Note: B – regression coefficient;
Beta – standardized regression coefficient;
Std. error – mean regression coefficient error;
t – value of Student’s test;
p – significance level;
a – dependent variable (Hamilton Anxiety Rating Scale scoring);
predictors: burdened obstetric history (BOH)
and duration of hospital treatment;
R2 = 0.446, model p value < 0.01;
R2 and p value are denoted for Model 2.
Обсуждение / Discussion
Настоящее исследование направлено на оценку распространенности и степени выраженности тревожно-депрессивных симптомов у беременных с физиологическим течением беременности и у женщин с осложненной беременностью, а также на выявление возможных предикторов эмоциональных расстройств во время беременности.
Наши результаты показывают, что депрессивная и тревожная симптоматика широко распространена в ранние сроки беременности и встречается у каждой шестой женщины с физиологическим течением беременности. Распространенность субклинических тревожных расстройств была ожидаемо выше среди пациенток с УА и НБ в 2,3 и 2,5 раза соответственно по сравнению с женщинами с ФБ. Клинически выраженная тревожность отмечалась только у пациенток с осложненным течением беременности (в группах с УА и НБ).
Субклинические и легкие клинические проявления депрессии совокупно были выявлены у 16 % пациенток с НБ и у 8 % женщин с УА.
Полученные результаты в целом соответствуют данным мировой литературы.
Так, по данным С. Zhu с соавт., доля женщин с клинически выраженной депрессивной и тревожной симптоматикой была значительно выше среди женщин с угрожающим выкидышем по сравнению с женщинами со стабильной беременностью (депрессивные – 33,1 % против 17,0 %; тревожные – 48,8 % против 23,7 %). Авторы отмечают, что угроза выкидыша оставалась значимо связанной с большой депрессивной симптоматикой после поправки на потенциальные искажающие факторы [10].
Результаты исследований А. Lee с соавт. также показали высокую распространенность симптомов тревоги – около 54 % женщин испытывали тревожность в течение всей беременности; симптомы депрессии, по данным авторов, были выявлены у 34 % женщин; симптомы тревожности и депрессии были наиболее выражены в I и III триместрах беременности [18].
Психологическое благополучие беременной определяется взаимодействием социально-демографических, социально-экономических факторов, особенностей течения настоящей и предыдущих беременностей.
Так, некоторые исследования показали, что молодой возраст матери увеличивает вероятность антенатальной депрессии и тревоги [18][19]. Это может быть связано с тем, что более молодые женщины, как правило, имеют более низкий уровень образования и дохода, нестабильное экономическое положение. Напротив, другие исследования показали, что старший возраст матери может быть ассоциирован с высоким риском антенатальной депрессии. В частности, было обнаружено, что среди женщин старше 35 лет симптомы депрессии встречаются значительно чаще [20]. Это, вероятно, обусловлено беспокойством по поводу возможных акушерских осложнений и осложнений беременности, связанных с возрастом матери.
Согласно данным многочисленных исследований, низкий уровень образования [21], отсутствие оплачиваемой работы у женщины или ее партнера [22], недостаточная социальная поддержка беременной [23], отсутствие постоянного партнера или определенного уровня обязательств со стороны партнера [10], низкая самооценка [24] также играют существенную роль в развитии симптомов антенатальной депрессии и тревожности.
Важными предикторами психологического дистресса могут выступать акушерские и обусловленные беременностью факторы. Так, например, незапланированная или нежелательная беременность несет огромную эмоциональную нагрузку и является фактором риска симптомов депрессии у беременной [23].
Наличие предшествующих абортов, осложнений при предыдущих родах и/или беременности, а также тех, которые могут возникнуть в ходе текущей беременности, анамнеза кесарева сечения связаны, по данным ряда исследований, с повышенным риском антенатальной депрессии и тревожности [22].
Согласно результатам проведенного нами множественного регрессионного анализа, основными предикторами тревожно-депрессивной симптоматики являлись потери беременности в анамнезе и длительность пребывания пациенток в условиях стационара. Похожие данные были получены M.S. Doty с соавт.: распространенность тревожной симптоматики достигала 56 % среди беременных, находящихся на лечении в стационаре, vs. 25 % у беременных, наблюдавшихся амбулаторно [25]. Кроме того, семейное положение (отсутствие постоянного партнера/незарегистрированный брак) являлось предиктором симптомов тревоги. Роль прогестерона в развитии тревожно-депрессивной симптоматики, вероятно, носит условный характер ввиду тесной взаимосвязи уровня гормона с нозологией, включенной в настоящее исследование.
Однако, несмотря на значительную распространенность антенатальной депрессии и тревожности, по данным ряда авторов, эти нарушения часто остаются нераспознанными во время беременности [15].
Это во многом связано с преобладанием легких и субклинических форм, а также с отсутствием до настоящего времени точных методов оценки пренатальной тревожности и соответствующих инструментов скрининга аффективных расстройств у беременных.
Заключение / Conclusion
Беременные в значительной степени подвержены развитию депрессивных и тревожных симптомов; женщины с анамнезом, отягощенным по невынашиванию беременности, находятся в группе особого риска по развитию психологических расстройств; тревожность и депрессия во время беременности обусловлены совокупностью факторов, которые должны быть своевременно идентифицированы; психологическое консультирование беременных и женщин с неблагоприятными исходами беременности необходимо с целью своевременного выявления тревожности и депрессии, в том числе субклинических форм, для снижения риска развития состояний беременности, ассоциированных с антенатальными аффективными расстройствами. Кроме того, совместно с медицинскими психологами необходима разработка эффективных методов скрининга беременных на предмет выявления психоэмоциональных расстройств.
Список литературы
1. Li H., Bowen A., Bowen R. et al. Mood instability, depression, and anxiety in pregnancy and adverse neonatal outcomes. BMC Pregnancy Childbirth. 2021;21(1):583. https://doi.org/10.1186/s12884-021-04021-y.
2. Van Niel M.S., Payne J.L. Perinatal depression: A review. Cleve Clin J Med. 2020;87(5):273–7. https://doi.org/10.3949/ccjm.87a.19054.
3. Nisar A., Yin J., Waqas A. et al. Prevalence of perinatal depression and its determinants in Mainland China: A systematic review and meta-analysis. J Affect Disord. 2020;277:1022–37. https://doi.org/10.1016/j.jad.2020.07.046.
4. Lobel M., Cannella D.L., Graham J.E. et al. Pregnancy-specific stress, prenatal health behaviors, and birth outcomes. Health Psychol. 2008;27(5):604–15. https://doi.org/10.1037/a0013242.
5. Dennis C.L., Falah-Hassani K., Shiri R. Prevalence of antenatal and postnatal anxiety: systematic review and meta-analysis. Br J Psychiatry. 2017;210(5):315–23. https://doi.org/10.1192/bjp.bp.116.187179.
6. Dadi A.F., Miller E.R., Bisetegn T.A., Mwanri L. Global burden of antenatal depression and its association with adverse birth outcomes: an umbrella review. BMC Public Health. 20204;20(1):173. https://doi.org/10.1186/s12889-020-8293-9.
7. Steiner M., Dunn E., Born L. Hormones and mood: from menarche to menopause and beyond. J Affect Disord. 2003;74(1):67–83. https://doi.org/10.1016/s0165-0327(02)00432-9.
8. Quenby S., Gallos I.D., Dhillon-Smith R.K. et al. Miscarriage matters: the epidemiological, physical, psychological, and economic costs of early pregnancy loss. Lancet. 2021;397(10285):1658–67. https://doi.org/10.1016/S0140-6736(21)00682-6.
9. Клинические рекомендации – Привычный выкидыш – 2022-20232024 (16.01.2023). М.: Министерство здравоохранения Российской Федерации, 2022. 27 с. Режим доступа: http://disuria.ru/_ld/12/1264_kr22O26p2N96MZ.pdf. [Дата обращения: 15.10.2023].
10. Zhu C.S., Tan T.C., Chen H.Y. et al. Threatened miscarriage and depressive and anxiety symptoms among women and partners in early pregnancy. J Affect Disord. 2018;237:1–9. https://doi.org/10.1016/j.jad.2018.04.012.
11. Dole N., Savitz D.A., Hertz-Picciotto I. et al. Maternal stress and preterm birth. Am J Epidemiol. 2003;157(1):14–24. https://doi.org/10.1093/aje/kwf176.
12. Wadhwa P.D., Entringer S., Buss C., Lu M.C. The contribution of maternal stress to preterm birth: issues and considerations. Clin Perinatol. 2011;38(3):351–84. https://doi.org/10.1016/j.clp.2011.06.007.
13. Lautarescu A., Craig M.C., Glover V. Prenatal stress: Effects on fetal and child brain development. Int Rev Neurobiol. 2020;150:17–40. https://doi.org/10.1016/bs.irn.2019.11.002.
14. Dipietro J.A. Maternal stress in pregnancy: considerations for fetal development. J Adolesc Health. 2012;51(2 Suppl):S3–8. https://doi.org/10.1016/j.jadohealth.2012.04.008.
15. Alder J., Fink N., Bitzer J. et al. Depression and anxiety during pregnancy: a risk factor for obstetric, fetal and neonatal outcome? A critical review of the literature. J Matern Fetal Neonatal Med. 2007;20(3):189–209. https://doi.org/10.1080/14767050701209560.
16. Hamilton M. The assessment of anxiety states by rating. Br J Med Psychol. 1959;32(1):50–5. https://doi.org/10.1111/j.2044-83411959.tb00467.x.
17. Beck A.T., Steer R.A., Brown G.K. Manual for the Beck Depression Inventory-II. San Antonio (TX): Psychological Corporation, 1996. 38 p.
18. Lee A.M., Lam S.K., Sze Mun Lau S.M. et al. Prevalence, course, and risk factors for antenatal anxiety and depression. Obstet Gynecol. 2007;110(5):1102–12. https://doi.org/10.1097/01.AOG.0000287065.59491.70.
19. Glazier R.H., Elgar F.J., Goel V., Holzapfel S. Stress, social support, and emotional distress in a community sample of pregnant women. J Psychosom Obstet Gynaecol. 2004;25(3–4):247–55. https://doi.org/10.1080/01674820400024406.
20. Coll C.V.N., da Silveira M.F., Bassani D.G. et al. Antenatal depressive symptoms among pregnant women: Evidence from a Southern Brazilian population-based cohort study. J Affect Disord. 2017;209:140–6. https://doi.org/10.1016/j.jad.2016.11.031.
21. Francis L., Weiss B.D., Senf J.H. et al. Does literacy education improve symptoms of depression and self-efficacy in individuals with low literacy and depressive symptoms? A preliminary investigation. J Am Board Fam Med. 2007;20(1):23–7. https://doi.org/10.3122/jabfm.2007.01.060058.
22. Míguez M.C., Vázquez M.B. Risk factors for antenatal depression: A review.world J Psychiatry. 2021;11(7):325–36. https://doi.org/10.5498/wjp.v11.i7.325.
23. Giardinelli L., Innocenti A., Benni L. et al. Depression and anxiety in perinatal period: prevalence and risk factors in an Italian sample. Arch Womens Ment Health. 2012;15(1):21–30. https://doi.org/10.1007/s00737011-0249-8.
24. Benute G.R., Nomura R.M., Reis J.S. et al. Depression during pregnancy in women with a medical disorder: risk factors and perinatal outcomes. Clinics (Sao Paulo). 2010;65(11):1127–31. https://doi.org/10.1590/s180759322010001100013.
25. Doty M.S., Chen H.Y., Grace R. et al. Stress, anxiety and depression levels in pregnancy: outpatient versus inpatient. J Matern Fetal Neonatal Med. 2022;35(25):9608–13. https://doi.org/10.1080/14767058.2022.2049748.
Об авторах
И. А. СаловРоссия
Салов Игорь Аркадьевич – д.м.н., профессор, Заслуженный врач Российской Федерации, зав. кафедрой акушерства и гинекологии лечебного факультета, директор Университетской клиники акушерства и гинекологии.
410012 Саратов, ул. Большая Казачья, д. 112
Ю. В. Наумова
Россия
Наумова Юлия Владимировна – к.м.н., доцент кафедры акушерства и гинекологии лечебного факультета.
410012 Саратов, ул. Большая Казачья, д. 112
А. В. Паршин
Россия
Паршин Алексей Владимирович – к.м.н., доцент кафедры акушерства и гинекологии лечебного факультета.
410012 Саратов, ул. Большая Казачья, д. 112
М. В. Ломовицкая
Россия
Ломовицкая Марина Владимировна – ординатор кафедры акушерства и гинекологии лечебного факультета.
410012 Саратов, ул. Большая Казачья, д. 112
Рецензия
Для цитирования:
Салов И.А., Наумова Ю.В., Паршин А.В., Ломовицкая М.В. Психологический статус женщин с невынашиванием беременности. Акушерство, Гинекология и Репродукция. 2023;17(6):740-750. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.462
For citation:
Salov I.A., Naumova I.V., Parshin A.V., Lomovitskaya M.V. Psychological status of women with miscarriage. Obstetrics, Gynecology and Reproduction. 2023;17(6):740-750. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.462

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.











































