Перейти к:
Состояние плода и перинатальные исходы при предлежании плаценты
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.291
Аннотация
Введение. Акушерские кровотечения, связанные с аномалиями плацентации, занимают лидирующие позиции в структуре массивных кровотечений и материнской смертности, имеют увеличивающуюся актуальность в связи с ростом частоты абдоминального родоразрешения.
Цель: оценить состояние плода, показатели маточно-плацентарной и плодовой гемодинамики и перинатальные исходы при беременности с предлежанием плаценты.
Материалы и методы. В ретроспективное исследование вошли 112 женщин в возрасте 18–38 лет, родоразрешенных в период с января 2016 г. по сентябрь 2020 г. Сформированы 2 группы: основная – 42 пациентки, у которых беременность осложнилась предлежанием плаценты, и контрольная – 70 беременных, у которых имела место нормальная плацентация. Обследование женщин проводили при поступлении на родоразрешение в сроке гестации от 26 до 40 нед. Изучали параметры фетометрии и доплерометрии, показатели гемограммы, биохимического анализа крови и некоторые параметры гемостаза.
Результаты. Группы обследованных были сопоставимы по возрасту и антропометрическим данным. В основной группе по сравнению с контрольной течение беременности чаще осложнялось угрозой прерывания (45 % против 21 %; р = 0,03), анемией (уровень гемоглобина 107 г/л против 110 г/л; р = 0,044), синдромом задержки развития плода. Оценка состояния маточно-плацентарного и плодово-плацентарного кровотока выявила различия, свидетельствующие о наличии патофизиологических основ для формирования гипотрофии и гипоксии плода в группе женщин с предлежанием плаценты. В основной группе средний срок гестации на момент родоразрешения составил 35,0 ± 2,8 нед, в контрольной – 39,0 ± 1,3 нед (р = 0,003). Родоразрешение показало значительное увеличение риска преждевременных родов и частоты респираторных нарушений у новорожденных в основной группе.
Заключение. Полученные результаты свидетельствуют о необходимости тщательного подхода к ведению беременных с предлежанием плаценты в аспекте своевременного предупреждения развития анемии, плацентарных нарушений и гипотрофии. На этапе акушерского стационара III уровня необходимо быть готовым к декомпенсации плацентарных нарушений, рождению детей с респираторными нарушениями, задержкой развития плода.
Ключевые слова
Для цитирования:
Фаткуллина Ю.Н., Ящук А.Г., Лазарева А.Ю., Стеценко Н.А., Таджибоева Н.А., Файзуллина Л.А. Состояние плода и перинатальные исходы при предлежании плаценты. Акушерство, Гинекология и Репродукция. 2022;16(5):567-574. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.291
For citation:
Fatkullina Yu.N., Yashchuk A.G., Lazareva A.Yu., Stetsenko N.A., Tadzhiboeva N.A., Fayzullina L.A. Fetal status and perinatal outcomes in placenta previa. Obstetrics, Gynecology and Reproduction. 2022;16(5):567-574. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.291
Введение / Introduction
За последнее десятилетие произошло значительное снижение уровня материнской смертности, однако массивные акушерские кровотечения по-прежнему занимают лидирующие позиции в структуре ее причин, достигая 21,1 % [1–3]. В структуре причин фатальных акушерских кровотечений ведущими являются плацентарные факторы, из них 20 % приходится на плотное прикрепление плаценты, а 10 % – на ее предлежание [4]. Современное акушерство характеризуется ростом частоты родоразрешения путем операции кесарева сечения, что закономерно приводит и к росту случаев предлежания плаценты. По данным литературы, частота аномалий расположения плаценты колеблется от 0,1 до 3,0 % [3], а перинатальная смертность при данной патологии – от 22,2 до 41,7 ‰ [5].
Кровотечения, которые возникают антенатально, и связанная с ними анемизация, а также инфекционные осложнения при аномалиях расположения плаценты влияют на состояние плода, снижая его компенсаторные возможности. Высокая частота перинатальной заболеваемости и смертности при предлежании плаценты также обусловлена недоношенностью, наличием плацентарных нарушений и синдрома задержки развития плода [6–9]. Расположение плаценты в области нижнего сегмента ведет к отсутствию должной васкуляризации плацентарной площадки, что является предпосылкой развития фетоплацентарной недостаточности, которая препятствует нормальному развитию плода. К тому же, у 50 % женщин с предлежанием плаценты имеет место развитие гиповолемии и артериальной гипотензии, что снижает приток крови в межворсинчатое пространство.
Однако, несмотря на рост уровня аномалий плацентации и обилие современных исследований на эту тему, работ о состоянии гемодинамики в системе мать–плацента–плод, а также перинатальных исходах у женщин с предлежанием плаценты немного [10][11].
Цель: оценить состояние плода, показатели маточно-плацентарной и плодовой гемодинамики и перинатальные исходы при беременности с предлежанием плаценты.
Материалы и методы / Materials and Methods
Дизайн исследования / Study design
На базе кафедры акушерства и гинекологии ФБГОУ ВО БГМУ Минздрава России была проведена оценка течения беременности и перинатальные исходы от матерей с предлежанием плаценты с целью уточнения механизмов формирования перинатальной заболеваемости и разработки мер, направленных на ее снижение.
Проведено ретроспективное исследование, в которое вошли 112 женщин в возрасте 18–38 лет, родоразрешенных в период с января 2016 г. по сентябрь 2020 г. в ГБУЗ РКБ им. Г.Г. Куватова (Уфа). Были сформированы 2 группы: основная – 42 пациентки, у которых беременность осложнилась предлежанием плаценты, и контрольная – 70 беременных, у которых имела место нормальная плацентация.
Критерии включения и исключения / Inclusion and exclusion criteria
Критерии включения в основную группу: одноплодная беременность; наличие предлежания плаценты; согласие пациентки на исследование.
Критерии включения в контрольную группу: нормальная локализация плаценты; согласие беременной на исследование.
Критерии исключения: отказ беременной от участия в исследовании.
Этические аспекты / Ethical aspects
Исследование проведено в соответствии с этическими стандартами Хельсинской декларации 1964 г. и ее последующими изменениями. Все беременные подписали информированное согласие на участие в исследовании.
Методы исследования / Study methods
Обследование беременных происходило при поступлении на родоразрешение в стационар, в плановом или экстренном прядке, срок гестации при этом варьировал от 26 до 40 нед. Ретроспективно у всех женщин был проанализирован характер течения данной беременности. По данным обменных карт изучены параметры фетометрии, выполненной в скрининговые сроки. При оценке фетометрии рассматривали такие параметры, как копчико-теменной размер, бипариетальный размер головки, лобно-затылочный размер, длина бедра, окружность живота. Были исследованы показатели гемограммы, биохимического анализа крови и некоторые параметры гемостаза. Отбор проб крови производили стандартной методикой из локтевой вены. Кровь для общего анализа помещали в пробирку с фиолетовой крышкой с этилендиаминуксусной кислотой для предотвращения свертывания, для биохимического анализа – в пробирку с красной крышкой с диоксидом кремния для отделения сыворотки, для коагулограммы – в пробирку с голубой крышкой с цитратом натрия.
Образцы крови доставлялись в диагностическую лабораторию ГБУЗ РКБ им. Г.Г. Куватова. Анализ гемограммы был проведен на автоматизированном гематологическом анализаторе Mindray Auto Hematology Analyzer BC-3600 (Mindray, Германия), биохимические показатели исследовали на анализаторе Beckman Coulter Chemistry Analyzer AU-480 (Beckman Coulter, США), параметры гемостазиограммы – на двухканальном автоматизированном коагулометре Астра АСКа-2-01 (Астра, Россия).
Также беременным при поступлении на родоразрешение проводили доплерометрию, оценивали индексы резистентности в маточных артериях, в артерии пуповины. Для исследования был использован аппарат GE Logiq F8 (General Electric Austria GmbH, Австрия).
Статистический анализ / Statistical analysis
Полученные данные проанализированы с помощью пакета Statistica 10.0 (TIBCO Software Inc., США). Проведена проверка выборки на нормальность распределения по критерию Колмогорова–Смирнова, рассчитаны медиана (Ме) и квартили [Q1; Q3]. При сравнительной оценке средних величин применен критерий Манна–Уитни, различия считали значимыми при р < 0,05.
Результаты и обсуждение / Results and Discussion
Клинико-анамнестические данные / Clinical and anamnestic data
Средний возраст женщин в основной группе составил 33 [ 27; 38] года, в контрольной – 29 [ 24; 32] лет (р = 0,054). При постановке на учет индекс массы тела у беременных основной и контрольной групп составил соответственно 24,5 [ 23,6; 28,2] кг/м2 и 26,2 [ 25,1; 27,2] кг/м2. Достоверных различий между этими показателями не было (р = 0,256).
Анализ течения гестации / Analysis of gestation course
Анализ течения беременности показал следующее. При предлежании плаценты угроза прерывания беременности в I триместре встречалась значительно чаще (в 45 % случаев), чем в контрольной группе (в 21 %; р = 0,03). Выраженный ранний токсикоз также осложнял беременность в основной группе в 25 %, в контрольной – в 9 % (р = 0,004). У пациенток основной группы чаще регистрировали острые респираторные вирусные инфекции – в 12 % случаев против 7 % в контрольной группе (р = 0,002). Показатели гемограммы, биохимического анализа крови и некоторых параметров гемостаза представлены в таблице 1.
Таблица 1. Показатели анализа крови у обследованных беременных (Ме [Q1; Q3]).
Table 1. Blood parameters in the pregnant women examined (Ме [Q1; Q3]).
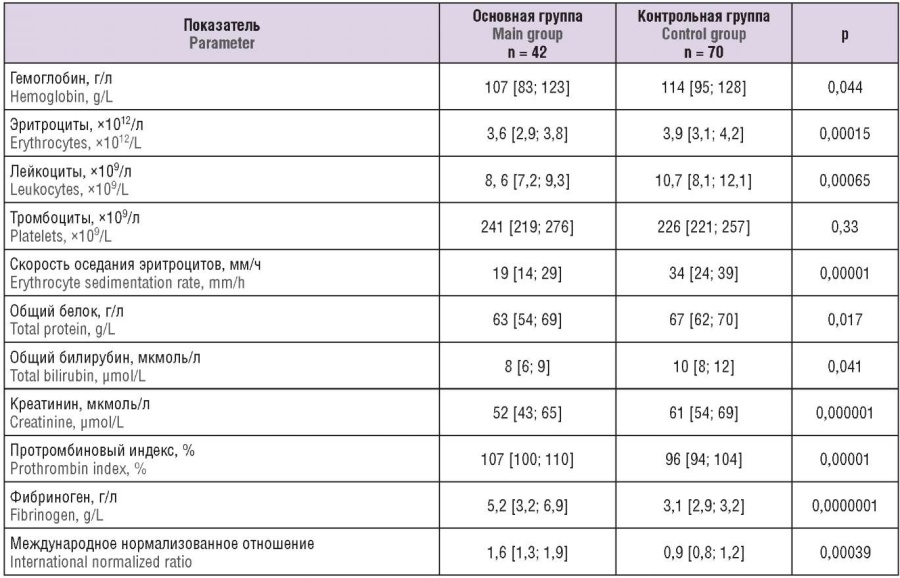
Женщины основной группы страдали анемией различной степени тяжести, среднее значение гемоглобина и эритроцитов было ниже, чем в контрольной группе, имело место снижение уровня общего белка крови, что способствовало замедлению роста и развития плода. Также в основной группе II триместр осложнился угрозой прерывания беременности – 52 % случаев против 14 % в контрольной группе (р = 0,000096) и маловодием – 16 % против 8 % (р = 0,0072).
Анализ данных фетометрии / Fetometry data analysis
В таблице 2 представлен сравнительный анализ показателей фетометрии плода во II и III триместрах гестации.
Таблица 2. Параметры фетометрии плода по данным ультразвукового скрининга (Ме [Q1; Q3]).
Table 2. Parameters of fetometry according to ultrasound screening (Ме [Q1; Q3]).
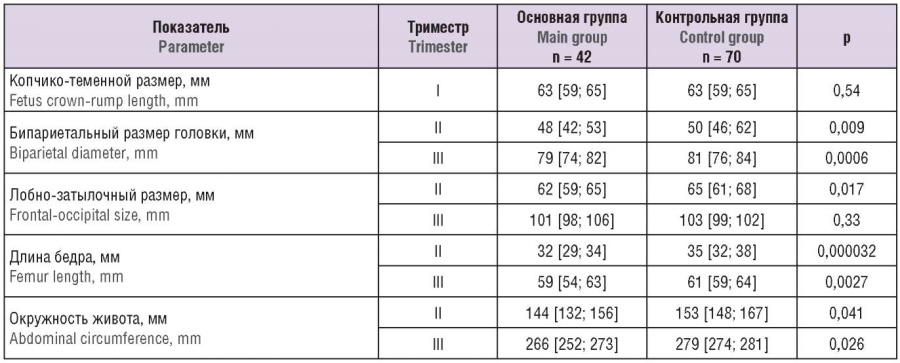
Из представленной таблицы 2 видно, что в самом начале гестации параметры копчико-теменного размера плода не различались в основной и контрольной группах, а вот далее по мере прогрессирования беременности определено отставание размеров плода у беременных с предлежанием плаценты; при этом все измеряемые параметры головки, конечностей и окружность живота отставали от показателей контрольной группы. Таким образом, для пациенток с предлежанием плаценты характерен синдром задержки развития плода по симметричному типу, что свидетельствует о развитии ранней формы плацентарной недостаточности и худшей трофической функции плаценты в условиях локализации ее в зоне нижнего маточного сегмента и шейки матки.
Анализ данных доплерометрии / Dopplerometry data analysis
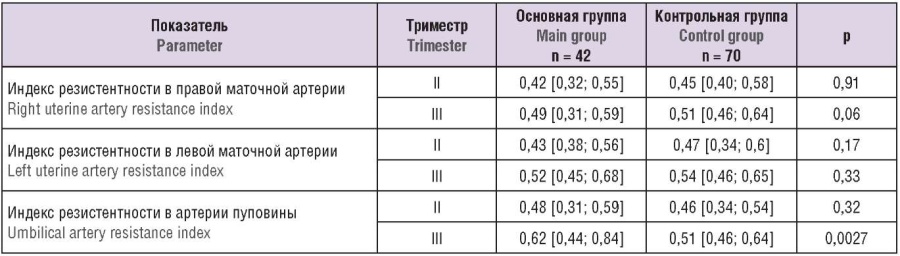
При оценке маточно-плацентарной гемодинамики установлено, что индексы резистентности в правой и левой маточных артериях несколько ниже у беременных основной группы по сравнению с контрольной, но разница не достигала статистической значимости. Индекс резистентности в артерии пуповины в основной группе в III триместре был выше, чем в контрольной (табл. 3).
Таблица 3. Некоторые параметры маточно-плацентарной и плодовой гемодинамики по данным доплерометрии (Ме [Q1; Q3]).
Table 3. Some parameters of uteroplacental and fetal hemodynamics according to Dopplerometry (Ме [Q1; Q3]).
Перинатальные исходы / Perinatal outcomes
При анализе сроков завершения беременности также были выявлены статистически значимые различия: в основной группе средний срок гестации на момент родоразрешения составил 35,0 ± 2,8 нед, в контрольной – 39,0 ± 1,3 нед (р = 0,003). Антропометрические показатели плода на момент родов различались: в основной группе средняя масса плода составила 2504 ± 596 г, рост плода – 46,0 ± 3,9 см, окружность груди – 31,0 ± 2,7 см, окружность головы 33,0 ± 2,7 см, в контрольной группе – 3453 ± 442 г (р = 0,001), 52,0 ± 2,1 см (р = 0,001), 33,7 ± 1,8 (р = 0,001), 33,7 ± 1,5 (р = 0,04), соответственно. Оценка по шкале Апгар на 1-й минуте у детей основной группы составила 5,3 ± 0,6 балла, в контрольной – 6,7 ± 1,0 балла (р = 0,004). Следовательно, при предлежании плаценты дети, как правило, недоношенные, что ведет к росту перинатальной патологии. По данным Е.А. Девятовой, при предлежании плаценты отмечается пятикратное возрастание частоты рождения детей недоношенными, что сопряжено с высоким риском поступления новорожденных в отделение интенсивной терапии и перинатальной/неонатальной смертности по сравнению с женщинами без предлежания плаценты [6].
В основной группе было 29,6 ± 8,96 % детей с синдромом задержки развития плода, в контрольной – 4,3 % (p = 0,003), дыхательные расстройства различной степени тяжести в основной группе встречались в 40,8 ± 9,64 % случаев, а контрольной группе – всего в 4,8 % случаев (p = 0,004).
Согласно данным литературы, выделяется группа детей так называемых ранних доношенных (англ. early-term, ЕТ) – ребенок, рожденный на сроке от 37,0 до 38,6 нед гестации, и группа полностью доношенных (англ. full-term, FT) – ребенок, рожденный на сроке от 39,0 до 41,6 нед гестации [12][13]. Ранние доношенные дети составляют лишь 29 % всех доношенных детей и, как правило, рождаются при наличии проблем у матери с состоянием здоровья или течением беременности. У младенцев, родившихся путем планового кесарева сечения на 37–38-й неделе беременности, вероятность ближайших неблагоприятных исходов возрастает на 13–66 % [14]. В неонатальном периоде у таких детей возникают дыхательные нарушения, гипогликемия, трудности вскармливания, нарушения терморегуляции, желтуха, неврологические нарушения, повторные госпитализации и в отдаленные периоды жизни – артериальная гипертензия, сахарный диабет 2-го типа и др. [15].
По результатам нашего исследования, сроки родоразрешения различались в сравниваемых группах. В основной группе пациенток с предлежанием плаценты и кровотечением 40,3 % женщин было родоразрешено в 34–37 нед гестации, 50 % – в сроках более 37 нед. Если средний срок родоразрешения в контрольной группе женщин с нормальной плацентацией составил 39,0 ± 1,3 нед, то в основной группе при предлежании плаценты при доношенном сроке гестации средний срок родоразрешения составил 37,5 ± 0,9 нед. Таким образом, новорожденные данной группы относятся к категории ранних доношенных детей, у которых имеются отличия в состоянии здоровья по сравнению с детьми от матерей с нормальной локализацией плаценты. Так, частота развития неонатальной желтухи в основной группе составила 19,2 %, в контрольной – 8,3% (р = 0,023), частота анемии в основной группе новорожденных составила 15,3 %, в контрольной группе – 11,1 % (р = 0,523), в переводе на II этап выхаживания в основной группе нуждались 58 % детей, в контрольной группе – лишь 6 %.
Антенатальной гибели плода не было зафиксировано ни в основной, ни в контрольной группе. Ранняя неонатальная смертность зарегистрирована в одном случае в основной группе, основным диагнозом явился синдром дыхательных расстройств у недоношенного ребенка с экстремально низкой массой тела. Причина родоразрешения – антенатальное кровотечение, возникшее на сроке гестации 26 нед беременности у пациентки с предлежанием плаценты и рубцом на матке.
В настоящее время проблема вынашивания беременности у женщин с предлежанием плаценты сфокусирована в основном на поиске эффективных методик родоразрешения данного контингента беременных, позволяющих снизить кровопотерю и сохранить репродуктивную функцию. Меньшее внимание уделяется оценке состояния плода и новорожденного, вместе с тем проведенное исследование показывает высокую частоту перинатальных осложнений. При предлежании плаценты значительно чаще встречается синдром задержки развития плода по симметричному типу и плацентарные нарушения. Высока частота преждевременного родоразрешения при предлежании плаценты, в связи с чем новорожденные дети имеют высокий риск развития респираторных нарушений и других осложнений, характерных для недоношенных детей. Наши результаты согласуются с мнением других авторов по поводу высокой частоты перинатальной заболеваемости [2][5][6][9][10][16–18]. Вместе с тем есть работы, в которых не получены данные по высокой частоте синдрома задержки развития плода у женщин с предлежанием плаценты [3]. Полученные в результате исследования данные возможно использовать при планировании ресурсов для оказания помощи новорожденным.
Заключение / Conclusion
Оценка течения беременности и перинатальных исходов у беременных с предлежанием плаценты показала высокую частоту осложнений гестационного процесса и течения неонатального периода у новорожденных. Высокий уровень технических сложностей кесарева сечения при данной патологии вынуждает акушеров-гинекологов действовать на опережение ситуации до развития кровотечения и в плановом порядке родоразрешать женщин. Помимо высокой частоты рождения недоношенных детей и детей с синдромом задержки развития плода, в данной группе высока частота рождения «ранних доношенных детей», которые дают высокую перинатальную заболеваемость и нуждаются в переводе на II этап выхаживания. Поиск надежных критериев безопасного пролонгирования беременности до доношенного срока гестации при предлежании плаценты с целью улучшения перинатальных исходов является актуальной задачей.
Список литературы
1. Баринов С.В., Дикке Г.Б, Шмаков Р.Г. Баллонная тампонада матки в профилактике массивных акушерских кровотечений. Акушерство и гинекология. 2019;(8):7–12. https://doi.org/10.18565/aig.2019.8.5-11.
2. Баринов С.В., Неустроева Т.Н. Анализ исходов родов у беременных с предлежанием плаценты в перинатальном центре Республики Саха (Якутия) с 2013 по 2019 гг. Мать и дитя в Кузбассе. 2020;(4):39–43. https://doi.org/10.24411/2686-7338-2020-10047.
3. Буштырев А.В. Предикция и профилактика акушерских кровотечений при аномалиях плацентации: Автореф. дис…канд. мед. наук. Санкт-Петербург, 2017. 26 с.
4. Памфамиров Ю.К., Самойленко А.В. Врастание плаценты. Стратегия лечения. Реалии. Ближайшие перспективы. Современные инновации. 2017;(3):33–5.
5. Медянникова И.В. Акушерские и перинатальные аспекты аномальной плацентации: Автореф. дис… канд. мед. наук. Пермь, 2007. 24 с.
6. Девятова Е.А. Аномалии расположения и прикрепления плаценты – факторы риска недонашивания беременности, кесарева сечения и неблагоприятных перинатальных исходов. Акушерство и гинекология. Новости. Мнения. Обучение. 2016;(3):17–24.
7. Колчина В.В., Азарова Л.В. Взаимосвязь аномалий расположения плаценты с факторами инфекционного генеза. Фундаментальные исследования. 2014;(7–4):723–7.
8. Туманова У.Н., Шувалова М.П., Щеголев А.И. Предлежание плаценты в генезе мертворождения (по данным Росстата в 2012–2016 годах). Международный журнал прикладных и фундаментальных исследований. 2018;(3):81–5. https://doi.org/10.17513/mjpfi.12153.
9. Щеголев А.И., Туманова У.Н., Шувалова М.П., Фролова О.Г. Гипоксия как причина мертворождаемости в Российской Федерации. Здоровье, демография, экология финно-угорских народов. 2014;(3):96–8.
10. Dandolu V., Graul A.B., Lyons A., Matteo D. Obstetrical hysterectomy, cesarean delivery and abnormal placentation. J Matern Fetal Neonatal Med. 2012;25(1):74–7. https://doi.org/10.3109/14767058.2011.565391.
11. Palacios-Jaraquemada J.M. Diagnosis and management of placenta accreta. Best Pract Res Clin Obstet Gynaecol. 2008;22(6):1133–48. https://doi.org/10.1016/j.bpobgyn.2008.08.003.
12. Petrou S. Health economic aspects of late preterm and early term birth. Semin Fetal Neonatal Med. 2019;24(1):18–26. https://doi.org/10.1016/j.siny.2018.09.004.
13. Darlow B.A, Cheong J.L.Y. The continuum of late preterm and early term births. Semin Fetal Neonatal Med. 2019;24(1):1–2. https://doi.org/10.1016/j.siny.2018.10.004.
14. Salemi J.L., Pathak E.B., Salihu H.M. Infant outcomes after elective earlyterm delivery compared with expectant management. Obstet Gynecol. 2016;127(4):657–66. https://doi.org/10.1097/AOG.0000000000001331.
15. Stewart D.L., Barfield W.D., AAP Committee on Fetus and Newborn. Updates on an at-risk population: late-preterm and early-term infants. Pediatrics. 2019;144(5):e20192760. https://doi.org/10.1542/peds.2019-2760.
16. Sentilhes L., Kayem G., Silver R.M. Conservative management of placenta accreta spectrum. Clin Obstet Gynecol. 2018;61(4):783–94. https://doi.org/10.1097/GRF.0000000000000395.
17. Silver R.M., Barbour K.D. Placenta accreta spectrum: accreta, increta, and percreta. Obstet Gynecol Clin North Am. 2015;42(2):381–402. https://doi.org/10.1016/j.ogc.2015.01.014.
18. Зиганшин А.М., Нагимова Э.М., Мараканов Р.М., Мудров В.А. Материнская смертность: структура и пути решения проблемы. Журнал акушерства и женских болезней. 2021;70(5):5–14. https://doi.org/10.17816/JOWD77771.
Об авторах
Ю. Н. ФаткуллинаРоссия
Фаткуллина Юлия Наилевна – аспирант кафедры акушерства и гинекологии с курсом ИДПО
450008 Уфа, улица Ленина, д. 3
А. Г. Ящук
Россия
Ящук Альфия Галимовна – д.м.н., профессор, зав. кафедрой акушерства и гинекологии с курсом ИДПО
450008 Уфа, улица Ленина, д. 3
А. Ю. Лазарева
Россия
Лазарева Анна Юрьевна – аспирант кафедры акушерства и гинекологии с курсом ИДПО
450008 Уфа, улица Ленина, д. 3
Н. А. Стеценко
Россия
Стеценко Наталия Алексеевна – аспирант кафедры акушерства и гинекологии с курсом ИДПО
450008 Уфа, улица Ленина, д. 3
Н. А. Таджибоева
Россия
Таджибоева Наджиба Абдумаджидовна – аспирант кафедры акушерства и гинекологии с курсом ИДПО
450008 Уфа, улица Ленина, д. 3
Л. А. Файзуллина
Россия
Файзуллина Лилиана Артуровна – аспирант кафедры акушерства и гинекологии с курсом ИДПО
450008 Уфа, улица Ленина, д. 3
Рецензия
Для цитирования:
Фаткуллина Ю.Н., Ящук А.Г., Лазарева А.Ю., Стеценко Н.А., Таджибоева Н.А., Файзуллина Л.А. Состояние плода и перинатальные исходы при предлежании плаценты. Акушерство, Гинекология и Репродукция. 2022;16(5):567-574. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.291
For citation:
Fatkullina Yu.N., Yashchuk A.G., Lazareva A.Yu., Stetsenko N.A., Tadzhiboeva N.A., Fayzullina L.A. Fetal status and perinatal outcomes in placenta previa. Obstetrics, Gynecology and Reproduction. 2022;16(5):567-574. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.291

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.











































