Перейти к:
Анатомия и функция мышечного комплекса, замыкающего влагалище, в норме и при пролапсе тазовых органов
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.615
Аннотация
Введение. В современной литературе мышцы тазового дна представлены описанием их анатомического расположения и указанием на точки их прикрепления, но их совокупная анатомо-топографическая и функциональная значимость описана недостаточно.
Цель: определить физиологическое значение и анатомические единицы мышечного комплекса, замыкающего влагалище, их топографию и функции в норме и при пролапсе тазовых органов (ПТО).
Материалы и методы. Поиск зарубежных литературных источников проводился в международных базах публикаций PubMed/MEDLINE, Google Scholar, Cochrane Library, русскоязычных – в поисковой системе eLibrary с неограниченной глубиной поиска по ключевым словам «тазовое дно», «половая щель», «влагалище», «сфинктеры», «пролапс тазовых органов», «недержание мочи», «анальная инконтиненция», «pelvic floor», «genital fissure», «vagina», «sphincters», «pelvic organ prolapse», «urinary incontinence», «anal incontinence». В обзор были включены работы, удовлетворявшие критериям включения: систематические обзоры, полнотекстовые оригинальные исследования, содержащие результаты патологоанатомических, клинических и аппаратных методов исследований, посвященных анатомии и физиологии тазового дна, а также монографии и учебники. Всего в описательный обзор включены 53 публикации.
Результаты. В отличие от животных, а также замыкательного аппарата уретры и прямой кишки, представленных внутренними и наружными сфинктерами, мышечный комплекс, сжимающий половую щель и нижнюю треть влагалища, состоит из 5 мышц. Мышцы m. bulbospongiosus поверхностного слоя тазового дна и m. transversus perinei superficialis, расположенная в теле промежности, позволяют удерживать сомкнутой половую щель. Находящийся в среднем слое наружный сфинктер уретры покрывает вентральную поверхность уретры и охватывает дистальный отдел влагалища, образуя m. sphincter urethrovaginalis, сокращение которого приводит к сужению как уретры, так и влагалища. Глубокий слой представлен m. levator ani, медиальные и передние пучки которой – m. pubovaginalis проходят по бокам влагалища, а латеральнее расположенная m. puborectalis огибает прямую кишку в виде мышечной стропы U-образной формы; обе они смыкают щель между медиальными ножками m. levator ani, суживая нижнюю треть влагалища. Все указанные мышцы имеют тесную анатомическую связь с соседними органами, что обусловлено их единым эмбриональным развитием, и определяют стабильность и функциональную активность всего комплекса тазовых органов в целом. Нарушение целостности указанного комплекса мышц (разрыв, перерастяжение время родов) или деградация их структуры, характеризующаяся потерей тонуса и силы сокращений, приводит к невозможности смыкания половой щели, увеличению расстояния между медиальными отделами m. levator ani в нижней трети влагалища и потере поддерживающей и замыкательной функций тазового дна и развитию ПТО. Кроме того, нарушение функции мышц-констрикторов, анатомически связанных с соседними органами, что обусловлено общностью их эмбрионального развития, способствует развитию мочевой и анальной инконтиненции, несмотря на целостность их сфинктеров.
Заключение. Мышечный комплекс, сжимающий половую щель и нижнюю треть влагалища, характеризуется отсутствием круговой мышцы и представлен 5 мышцами, имеющими тесную анатомическую связь с соседними тазовыми органами. Повреждение этого комплекса мышц приводит к сочетанным анатомо-топографическим и функциональным изменениям тазового дна, проявляющихся опущением/выпадением тазовых органов и мочевой/анальной инконтиненцией.
Ключевые слова
Для цитирования:
Дикке Г.Б., Макацария А.Д., Зиганшин А.М., Шайхиева Э.А., Бицадзе В.О. Анатомия и функция мышечного комплекса, замыкающего влагалище, в норме и при пролапсе тазовых органов. Акушерство, Гинекология и Репродукция. 2025;19(3):408-422. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.615
For citation:
Dikke G.B., Makatsariya A.D., Ziganshin A.M., Shaikhieva E.A., Bitsadze V.O. Anatomy and function of closing muscle complex of the vagina in health and pelvic organ prolapse. Obstetrics, Gynecology and Reproduction. 2025;19(3):408-422. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.615
Введение / Introduction
Согласно международной терминологии, пролапс тазовых органов (ПТО) представляет собой опущение (одного или более): передней и/или задней стенок влагалища и/или верхушки (свода) влагалища, матки (шейки) или купола влагалища после гистерэктомии относительно гименальной плоскости [1]. ПТО сопровождается рядом анатомо-топографических и функциональных нарушений смежных органов, приводящих к снижению трудоспособности и качества жизни женщин [2].
Распространенность симптоматического ПТО варьирует в широких пределах от 3 до 50 % [3]. Увеличение возраста и старение населения, ожидаемое к 2050 г., приведет к росту числа женщин, страдающих ПТО, примерно на 50 % [4].
При ПТО наблюдается снижение секреторной функции и сухость влагалища, pH отличается более высокими значениями, а микробиота – низкой численностью лактобактерий, повышенным разнообразием и обилием анаэробных видов бактерий, при этом отмечается повышение уровней провоспалительных цитокинов [5–7]. Эти изменения оказывают влияние на психоэмоциональное состояние и образ жизни 40 % пациенток [5]. Коррекция пролапса с помощью пессариев или хирургическое лечение способствуют восстановлению нормальной микрофлоры, однако в некоторых случаях требуются дополнительные меры [6].
Образ тела и чувство привлекательности у женщин с ПТО характеризуются более низкими значениями, повышают риск сексуальной дисфункции у 75 % из них [8]. Исследователи отмечают также отрицательное влияние ПТО на качество сна, повседневную активность, занятия спортом и физическими упражнениями [9][10].
Существует корреляция между стадией ПТО и площадью декубитальных язв слизистой шейки матки, которые встречаются с частотой 9 % [11]. Декубитальные язвы способствуют увеличению риска интраэпителиальной неоплазии и рака, профилактике которых способствует раннее выявление пролапса и его коррекция [12].
Несмотря на высокую частоту оперативных вмешательств при ПТО, которая на сегодня составляет 1,5–1,8 на 1000 женщин в год, достигая пика у женщин в возрасте 60–69 лет, не разработаны оптимальные методы оперативной коррекции, удовлетворяющие пациенток и врачей [3]. Хирургическое лечение ПТО улучшает качество жизни, связанное со здоровьем, у 7 из 10 пациентов в течение 2-летнего периода наблюдения, но частота рецидивов ПТО после оперативного лечения остается высокой – от 21,6 до 87,5 % (при использовании трансплантатов), при этом 20–30 % пациенток вновь подвергаются повторной хирургической коррекции [13–15].
Высокой остается годовая стоимость амбулаторного лечения недостаточности тазового дна: так, в США она составляет почти 300 млн долларов, а оперативное лечение в странах Европы – более 80 млн евро [16][17].
Таким образом, ПТО является актуальной проблемой современной гинекологии, что обусловливает необходимость детального изучения и разработки методик для ранней диагностики и своевременного восстановления нарушенных функций тазовых органов у женщин.
Для обеспечения эффективности лечебных стратегий при ПТО, как хирургических, так и консервативных, первостепенное значение имеет знание анатомии и физиологии тазового дна, в особенности замыкающего аппарата влагалища, которые до настоящего времени продолжают изучаться и уточняться. Сегодня хорошо изучены сфинктеры прямой кишки и уретры, но отсутствует четкое описание комплекса мышц, топография и совокупная функция которых позволяет удерживать сомкнутой половую щель и нижнюю треть влагалища.
Цель: определить физиологическое значение и анатомические единицы мышечного комплекса, замыкающего влагалище, их топографию и функции в норме и при ПТО.
Материалы и методы / Materials and Methods
Поиск зарубежных литературных источников проводился в международных базах публикаций PubMed/MEDLINE, Google Scholar, Cochrane Library, русскоязычных – в поисковой системе eLibrary по ключевым словам «тазовое дно», «половая щель», «влагалище», «сфинктеры», «пролапс тазовых органов», «недержание мочи», «анальная инконтиненция», «pelvic floor», «genital fissure», «vagina», «sphincters», «pelvic organ prolapse», «urinary incontinence», «anal incontinence» с неограниченной глубиной поиска. В обзор были включены работы, удовлетворявшие критериям включения: систематические обзоры, оригинальные исследования, содержащие результаты патологоанатомических, клинических и аппаратных методов исследований, посвященных анатомии и физиологии тазового дна, а также монографии и учебники. Всего в описательный обзор включены 53 публикации.
Результаты / Results
Физиологическое значение мышечного комплекса, сжимающего влагалище / Physiological significance of vagina-compressing muscle complex
Мышцы тазового дна (МТД) выполняют функцию, поддерживающую тазовые органы в правильном положении по отношению к вертикальной оси тела. Кроме того, они обеспечивают замыкающую и удерживающую функции вагинального, уретрального и анального отверстий.
Некоторые авторы проводят аналогию между ПТО и грыжей, указывая, что «грыжевыми воротами» тазового дна является нижняя треть и вход во влагалище, утратившие способность к смыканию, что является следствием либо разрушения комплекса мышц, замыкающих влагалище, в результате родовой травмы, либо их слабость, возникающая вследствие перерастяжения и сдавления мышц во время родов, нарушения их иннервации и дегенеративных изменений.
Половая щель (англ. genital hiatus; лат. rimapudendi) – пространство между большими половыми губами – важное анатомическое образование, замыкающее вход во влагалище. Размеры половой щели могут варьировать. Так, у женщин астеничного телосложения, многорожавших, родившихся недоношенными, с синдромом задержки внутриутробного развития, старшего возраста половая щель может быть широкой (вплоть до зияния); при этом малые половые губы зачастую выступают между большими, иногда приобретая причудливые формы [18][19].
Половая щель, находящаяся в сомкнутом состоянии, представляет собой механический барьер и препятствует проникновению инфекционных агентов в верхние половые пути. Напротив, ее зияние является фактором риска дисбиоза влагалища, что способствует травматизации промежности при родах и приводит к еще большей недостаточности МТД и дефекту смыкания половой щели [20].
Видимый дефект смыкания половой щели (зияние), когда происходит расширение щелевидного пространства между большими половыми губами, наблюдаемое у большинства рожавших женщин, приводит к потере поддерживающей функции тазового дна и медленному (в течение нескольких лет) опущению стенок влагалища и матки.
Зияние половой щели является первым и самым ранним объективным признаком ПТО и в настоящее время рассматривается в качестве меры потери апикальной поддержки, коррелируя со степенью пролапса [21]. Анализ, выполненный авторами, обнаружил, что высота мочеполовой щели (от середины уретры до промежностного тела) более 3,75 см является предиктором потери апикальной поддержки, и этот показатель может быть использован в качестве инструмента скрининга для решения вопроса о необходимости медицинского вмешательства [21].
Промежностное тело (лат. corpus perineale) – кожно-мышечно-фасциальная пластинка между задней спайкой и заднепроходным отверстием. Толщу промежности составляют поперечнополосатые мышцы, их сухожилия и фасции, образующие тазовое дно, соединяющиеся в сухожильном центре промежностного тела. Таким образом, промежностное тело отражает состояние тазового дна и является важным анатомическим образованием, играющим ведущую роль в смыкании половой щели и поддержании тазовых органов в нормальном положении. Уменьшение высоты промежностного тела менее 2 см указывает на его функциональную недостаточность [22].
I. Volloyhaug с соавт. (2013) определили, что сумма размеров мочеполовой щели и тела промежности 8,5 см и более на максимуме пробы Вальсальвы может помочь выявить женщин с отрывом m. levator ani, которые подвергаются повышенному риску пролапса (чувствительность – 70 %, специфичность – 70 %) [23].
Таким образом, высота мочеполовой щели 3,5 см и менее и высота тела промежности от 2 до 4,5 см могут свидетельствовать о нормальном анатомическом и функциональном состоянии половой щели.
Опорой для внутренних половых и смежных органов служит тазовое дно – мышцы и фасции, комплекс которых составляет поддерживающий аппарат, способствуя сохранению их нормального положения. Кроме того, тазовое дно участвует в мочеиспускании и дефекации, играет важную роль в поддержании внутрибрюшного давления и удержании мочи и кала, а также участвует в сексуальной функции.
Тазовые органы (мочевой пузырь, прямая кишка, матка) представляют собой емкости разного объема и функции, имеющие отводящие трубки (уретру, анус, цервикальный канал, соответственно) и замыкающие устройства (сфинктеры), представленные двумя частями – внутренним и наружным. Сфинктеры (от греч. sphinkter) уретры и прямой кишки способны крепко сжимать выходное отверстие полых органов, что позволяет им выполнять сложную работу по сбору и эвакуации физиологических отправлений, сохраняя при этом целостность, форму и нормальную микрофлору органов [24].
По определению, сфинктер – это кольцевидная мышца, своим сокращением замыкающая или суживающая какое-либо наружное отверстие или выход из полого органа [25]. Влагалище представляет собой уникальную анатомическую структуру, у которой отсутствует накопительная функция, а выделительная выполняется непрерывно, способствуя самоочищению влагалища. Считается, что в отличие от сфинктеров уретры и прямой кишки, влагалище не имеет такой круговой мышцы, однако в нижней трети влагалище прилегает к уретре и прямой кишке, и отходящие от них мышечные пучки окружают влагалище, суживая при этом его просвет, тем самым замыкая вход во влагалище [26]. Физиологические изменения во время беременности приводят к снижению поддерживающей и сфинктерной функции тазовых мышц, вызывают подвижность шейки мочевого пузыря и уретры, приводя к недостаточности функции сфинктера уретры. Данные механизмы срабатывают также при опущении стенок влагалища и матки [27].
Комплекс мышц, объединенных общим названием m. levator ani, составляющих тазовое дно, и особенно медиальная ее часть – лобково-прямокишечная мышца (m. puborectalis), играют основную роль в поддержке тазовых органов и смыкании нижней трети влагалища [28].
Наиболее частая причина недержания кала – это повреждение или нарушение иннервации m. puborectalis при частичном или полном отрыве от лонных костей, чрезмерном растяжении или сдавливании половых и тазовых нервов, либо разрыв внутреннего или внешнего анальных сфинктеров или обоих во время влагалищных родов [29][30].
M. puborectalis играет также основную роль в формировании и прохождении всех фаз копулятивного цикла, сила сокращений которой является основным фактором, определяющим внутривлагалищное давление [31]. Неудивительно, что женщины замечают влияние родов на силу МТД и сексуальную функцию. Последнее в первую очередь обусловлено снижением тонуса мышц и «релаксации влагалища» [32]. Учитывая растущую популярность косметической генитопластики, направленной на «сужение» влагалища, повышение тонуса и силы сокращений, МТД являются важным альтернативным направлением консервативной терапии [33].
Таким образом, нижнюю треть влагалища, уретру и прямую кишку/анус следует рассматривать как единый комплекс взаимосвязанных и взаимозависимых структур, а не функционирующие независимо друг от друга анатомические единицы. Общность эмбрионального развития органов малого таза и их топографическая близость определяют единство систем кровоснабжения, иннервации и регуляции, что обусловливает частое сочетание патологических изменений тазовых органов.
Эмбриональное развитие тазовых органов / Pelvic organs embryogenesis
Мочевой пузырь, половые органы и прямая кишка являются анатомическими производными общих зародышевых листков – эктодермы, мезодермы и эндодермы [34]. На 4-й неделе эмбрионального развития формируются отделы зародышевой кишки – передняя, средняя и задняя, из которой образуется клоакальная мембрана, которая к 6-й неделе разделяется на мочеполовую и заднепроходную мембраны. До 8-й недели внутриутробного развития у плодов любого пола наружные половые органы женские, и в отсутствие андрогенной стимуляции остаются таковыми. На 8-й неделе клоакальная мембрана превращается в мочеполовую бороздку спереди и заднепроходно-прямокишечный канал сзади, затем половые складки разделяются на 2 пары: мочеполовые, расположенные медиально и окружающие мочеполовую бороздку, и губномошоночные, расположенные латерально. Эти изменения происходят до формирования половых желез и не регулируются гормонами. В дальнейшем развитие половых органов происходит под влиянием половых гормонов, прежде всего тестостерона. Поскольку у плода женского пола уровни тестостерона в крови низкие, формируются индифферентные наружные половые органы, которые в дальнейшем подвергаются лишь незначительным изменениям. Впоследствии половой бугорок превращается в клитор, который под действием андрогенов может увеличиваться как во внутриутробном периоде, так и после рождения. На 12–14-й неделе у плода женского пола мочеполовые складки образуют малые половые губы, губномошоночные складки превращаются в большие половые губы, а мочеполовая бороздка остается открытой, образуя преддверие влагалища. Мочевыводящие и половые пути формируются из промежуточной мезодермы раннего зародыша, причем верхние три четверти влагалища формируются из мезодермы, дистальный отдел влагалища и вульва – из эндодермы, эпителий половых губ – из эктодермы. К 14-й неделе эмбриогенеза определяется положение наружного отверстия мочеиспускательного канала. На более поздних сроках эмбриогенеза андрогены уже не способны вызывать срастание губномошоночных складок и смещение мочеполовых складок вперед. В данный период происходят изменения, приводящие к разнообразным формам строения наружных половых органов [34].
Однако эмбриональное развитие структур тазового дна изучено недостаточно, и постоянно публикуются новые концепции [35]. Тазовое дно состоит из нескольких групп мышц различного эмбрионального происхождения: некоторые развиваются из клоакальных структур, а другие – из крестцовых миотомов. Описано, что самая ранняя стадия развития тазового дна, включающего урогенитальную, аноректальную и промежностную области, – это инвагинация желточного мешка через 4 недели после оплодотворения с образованием передней, средней и задней кишки. На начальном этапе закладки и развития органов половой системы (во время индифферентной стадии) мышцы таза формируются из двух отчетливых мышечных групп – лобково-каудальной и мышцы Гегенбауэра (близкой к клоаке) [36]. Первая группа образует седалищно-копчиковую, лобково-крестцовую и мышцу, поднимающую задний проход. Вторая образуется после опускания мочеполовой перегородки (которая отделяет прямую кишку сзади от мочевого пузыря, уретры и влагалища) и формирует сфинктерные мышцы (ануса и уретры), бульбокавернозную, седалищно-кавернозную, поверхностную и глубокую поперечные мышцы. Промежностное тело образуется на стыке урогенитальной перегородки и клоакальной мембраны.
Считается, что Для дифференцировки мышц промежности характерны несколько закономерностей, которые являются общими для различных мышечных групп человеческого тела: изменение направления мышечных волокон от исходного краниокаудального, характерного для миотома; миграция мышечного зачатка в более или менее отдаленные области; слияние частей последовательных миотомов в одну мышцу; продольное расщепление; тангенциальное расщепление двух и более слоев; дегенерация миотомов с образованием апоневрозов и связок [35][37].
По мнению Г. Херт (2003), промежностные мышцы образуются из вертикальных выступов третьего и четвертого крестцовых миотомов. Мышечные волокна первоначально окружают отверстие клоаки, но с разделением клоаки на урогенитальный синус и прямую кишку эти волокна меняют направление, так что урогенитальный синус и задний проход приобретают собственные сфинктеры, и в области заднего прохода часть периферических мышечных волокон формируют мышцы, поднимающие задний проход [37].
Сфинктер влагалища у животных / Animal vaginal sphincter
Изучение процессов формирования МТД у животных привело к выделению сфинктеров влагалища. Первые описания, свидетельствующие о наличии сфинктеров у мышей, стали работы M. Spraycar (1995), когда в дистальной части влагалища морфологически были идентифицированы структуры, напоминающие утолщения круглой гладкой мускулатуры, отличающиеся от m. bulbocavernosus, которые затем получили название sphincter vaginae [38]. Доказательством наличия сфинктеров у животных явились и генетические исследования мышей, которые подтвердили участие в развитии концевых отделов пищеварительного и урогенитального трактов генов HoxА-10, HoxD-12 и HoxD-13 у мышей и HoxА-13 у человека. Мутации этих генов у мышей приводят к выраженным нарушениям анатомических соотношений в области малого таза, а также аномалиям развития нижних конечностей [39][40]. Наличие сфинктеров подтверждается в исследованиях A. Giraldi с соавт. (2002), где описана характеристика сфинктера влагалища у белых крыс [41].
Несмотря на подтверждение наличия сфинктеров влагалища у животных, в доступной литературе мы не нашли работ, свидетельствующих о наличии сфинктеров во влагалище у женщин, что привело нас к изучению данной проблемы.
Топография мышечного комплекса, сжимающего влагалище, в норме / Topography of normal vagina-compressing muscle complex
Мышцы тазового дна делят на 3 слоя – поверхностный, средний и глубокий.
Поверхностный слой мышц тазового дна / Superficial muscle layer of the pelvic floor
Поверхностный слой представлен несколькими мышцами, из которых луковично-губчатая – m. bulbospongiosus (парная мышца, обхватывающая с обеих сторон вход во влагалище), сокращаясь, вызывает сужение влагалищного отверстия. Эта мышца покрывает поверхностные части луковиц преддверия и вестибулярных желез, спереди окружает стенку влагалища, заканчиваясь на теле клитора. Мышечные пучки вплетаются сзади в тело промежности, где они смешиваются с пучками внешнего сфинктера заднего прохода и контралатеральной мышцей (рис. 1). Кроме смыкания половой щели, сокращение ее вызывает выделение секрета бартолиновых желез и сдавление глубокой дорсальной вены клитора, что способствует его эрекции, а также смещению вниз [42].
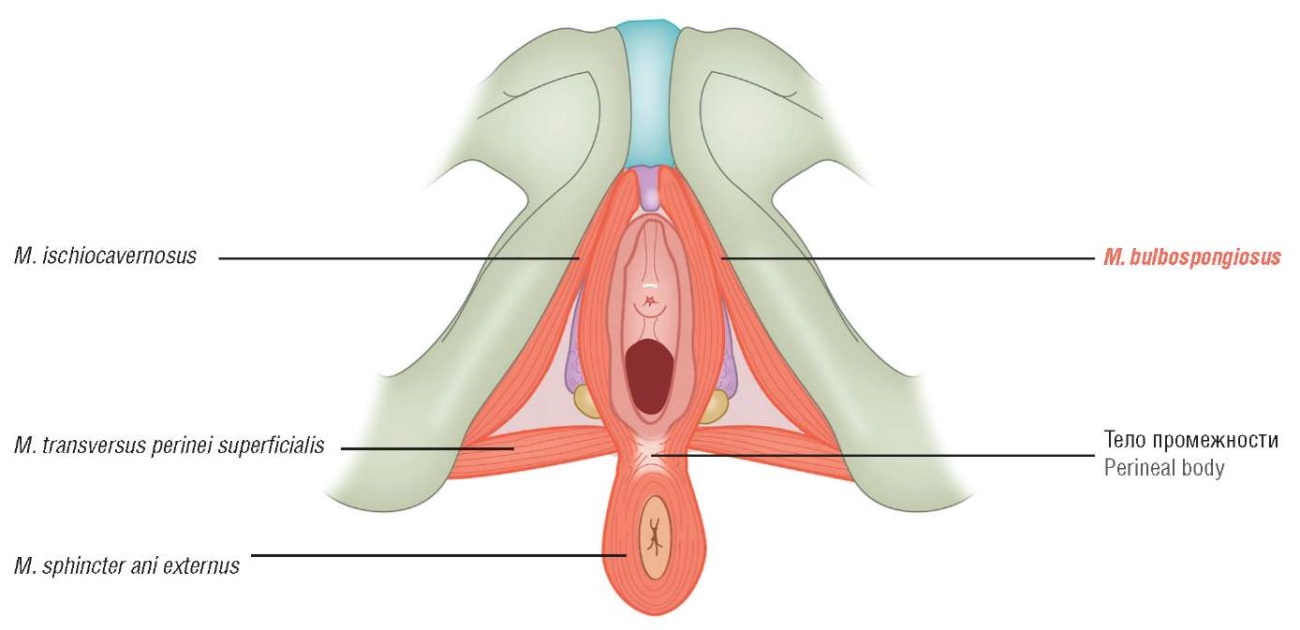
Рисунок 1. Мышцы промежности, схема. M. bulbospongiosus выделена красным цветом [43].
Figure 1. Perineal muscles, scheme. M. bulbospongiosus is highlighted in red [43].
Любое повреждение тканей промежности сопровождается нарушением целостности комплекса m. bulbospongiosus (ранее называвшейся m. constrictor cunni) и поверхностной поперечной мышцы промежности (m. transversus perinei superficialis), что приводит к невозможности смыкания половой щели, и если поврежденные мышцы восстановлены неадекватно, то результатом будет зияние половой щели, что в дальнейшем приводит к развитию ПТО [44].
Средний слой мышц тазового дна / Middle muscle layer of the pelvic floor
Средний слой мышц называется мочеполовой диафрагмой и включает мышцу, сжимающую мочеиспускательный канал (m. constrictor urethrae, по другим источникам – m. compressor urethrae), и глубокую поперечную мышцу промежности (m. transversus perinei profundus).
Наружный сфинктер уретры покрывает вентральную поверхность уретры в форме подковы [45]. В каудальном направлении мышечные волокна увеличиваются в размерах, охватывая дистальный отдел влагалища и образуя уретровагинальный сфинктер (m. sphincter urethrovaginalis) (рис. 2) [46].
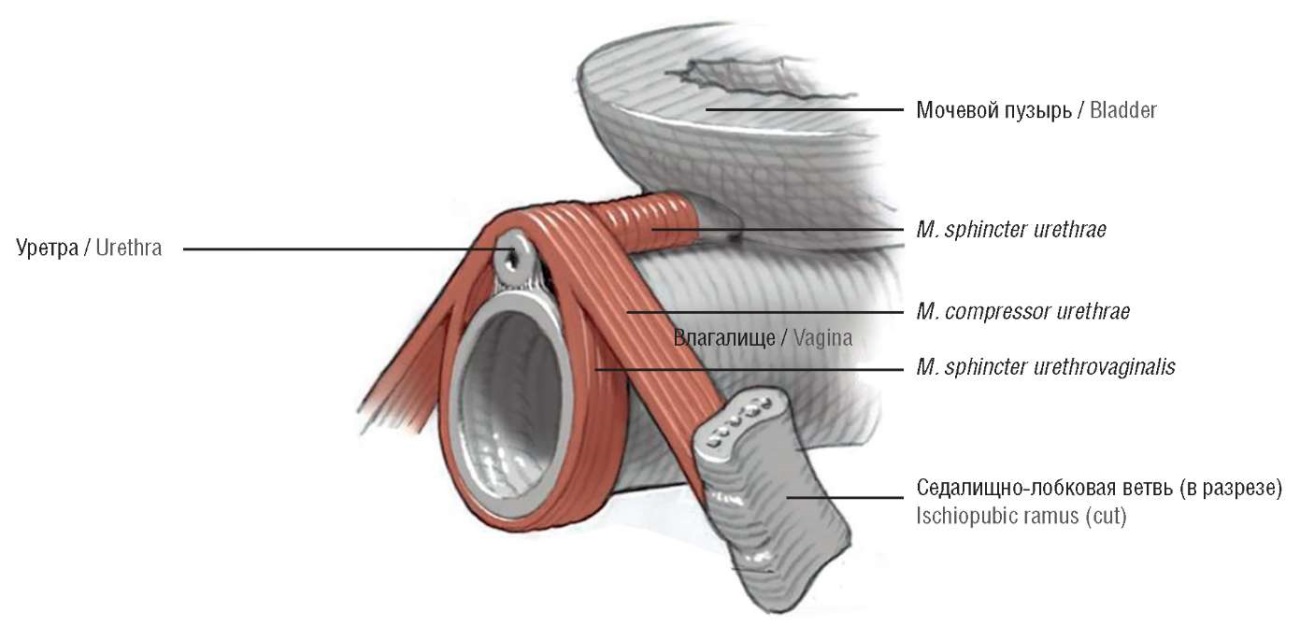
Рисунок 2. Топография уретровагинального сфинктера, схема [46].
Figure 2. Topography of the urethrovaginal sphincter, scheme [46].
Уретровагинальный сфинктер представляет собой тонкую, плоскую и широкую мышцу, которая соединяется с мышцей-констриктором уретры. Эти волокна также проходят во влагалище до начала вестибулярной луковицы и переходят на заднюю стенку влагалища. Сокращение этих волокон приводит к сужению как уретры, так и влагалища [47].
В 2022 г. P. Petros предложил пересмотреть причины ургентного и стрессового недержания мочи, представленные дисфункцией детрузора и уретральной недостаточностью соответственно, прочно укоренившиеся в литературе, что, по его мнению, является неудачной концепцией, и представил Систему интегральной теории, согласно которой оба варианта недержания мочи являются дисфункциями бинарного механизма контроля мочевого пузыря, в основном обусловленных слабостью поддерживающих мышц влагалища (лобково-копчиковая мышца, продольная мышца ануса) и связок (пубо-уретральные и маточно-крестцовые) из-за дефектного коллагена/эластина [48].
Внутренний слой мышц тазового дна / Internal muscle layer of the pelvic floor
Внутренний слой мышц или диафрагму таза образует мышца, поднимающая задний проход (m. levator ani), которая представляет собой хорошо развитую мышцу, состоящую из трех парных пучков (ножек) – лобково-копчиковой (m. pubococcygealis), подвздошно-копчиковой (m. iliococcygealis) и седалищно-копчиковой (m. ischiococcygealis) мышц. При акушерской травме повреждение внутреннего слоя тазового дна имеет наибольшее значение в изменении положения тазовых органов [49].
Самые медиальные и передние пучки лобково-копчиковой мышцы называются m. pubovaginalis, они проходят по бокам влагалища, прикрепляются к копчику, часть волокон огибают сзади влагалище и при сокращении сужают его [50].
В медиальной части m. levator ani выделяют лобково-прямокишечную мышцу (m. puborectalis), которая проходит позади прямой кишки, огибая ее в области аноректального соединения в виде мышечной стропы U-образной формы (рис. 3). При сокращении m. puborectalis задняя стенка прямой кишки приближается к передней (отверстие кишки приобретает форму поперечной щели), одновременно происходит поднятие ее кпереди и кверху вместе с дном таза. Находясь в постоянном тонусе, эта мышца поддерживает аноректальный угол, благодаря которому возникает препятствие для прохождения фекальных масс в нижние отделы прямой кишки. Особое значение эта мышца имеет у женщин, поскольку смыкает щель между ее медиальными пучками и суживает нижнюю треть влагалища [50].
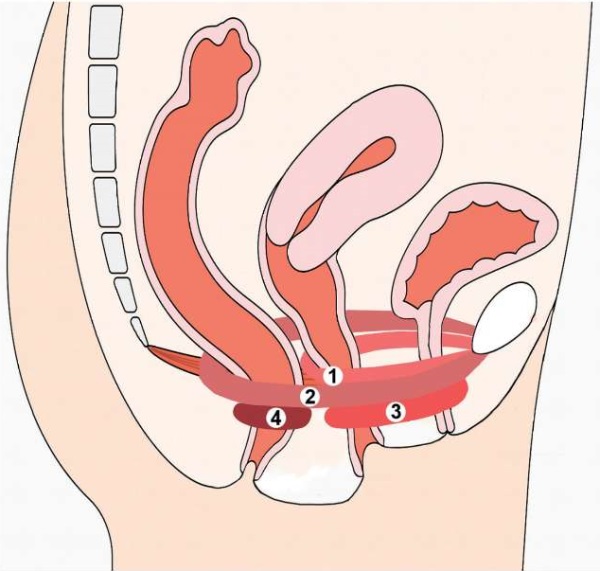
Рисунок 3. Топография мышечного комплекса тазового дна, сжимающего уретру, влагалище и прямую кишку, схема: 1 – m. pubovaginalis; 2 – m. puborectalis; 3 – m. sphincter urethrovaginalis; 4 – sphincter ani externus [рисунок автора Дикке Г.Б.].
Figure 3. Topography of the pelvic floor muscle complex that compresses the urethra, vagina and rectum, diagram: 1 – m. pubovaginalis; 2 – m. puborectalis; 3 – m. sphincter urethrovaginalis; 4 – sphincter ani externus [drawn by the author Dikke G.B.].
Щель тазовой диафрагмы (между контралатеральными ножками m. levator ani) была описана отечественными авторами еще в 1939 г., но признание роли и значения m. levator ani, выполняющих функцию замыкания влагалища при напряжениии расширения при расслаблении, принадлежит В. Berglas и I.C. Rubin (1953), исследовавших опорные структуры матки методом миографии [51].
Различия в данных / Data discrepancy
Анализ литературных данных позволил нам выявить различия в описании МТД у разных авторов. В совокупности лобково-копчиковая и лобково-прямокишечная мышцы вместе ранее назывались лобково-висцеральной мышцей (m. pubovisceralis) [52]. Однако ни один из этих терминов не отражает ее анатомо-функциональное состояние, которое характеризует ее как мышцу, замыкающую нижнюю треть влагалища.
J.O. Lawson (1974) считал, что части лобково-висцеральной мышцы прикрепляются к мочеиспускательному каналу, влагалищу, промежностному телу и анальному каналу, и этим частям он присвоил названия pubourethralis, pubovaginalis, puboperinealis и puboanalis соответственно [53]. У Й.В. Роен с соавт. (1988) мышца, сжимающая влагалище, описывается как луковично-губчатая [54]. Э. Новак (2002) описывает ее расположение в поверхностном пространстве промежности, где находятся седалищно-пещеристая и луковично-губчатая мышцы, а также поверхностная поперечная мышца промежности [49]. В анатомическом атласе М.С. Баггиш (2009) мышца описывается как луковично-пещеристая [55]. П. Петрос (2016) разделяет МТД на 3 слоя – верхний, средний и нижний. Верхний состоит из передней части лобково-копчиковой мышцы спереди и поднимающей мышечной пластины; средний – из продольной мышцы ануса, короткой мышцы, соединяющей верхний и нижний мышечные слои; нижний – из мышц, лежащих на мембране промежности – наружный анальный сфинктер и мышечные волокна позади-анальной пластины. Верхний слой выполняет двоякую функцию – поддерживает органы и участвует в открытии и закрытии уретры, влагалища и ануса [52].
P. Baramee с соавт. (2020) описали анатомическую взаимосвязь между m. bulbospongiosus, m. sphincter ani externus, передним и задним мышечными пучками m. levator ani и m. transversus perinei superficialis. Согласно полученным ими результатам, МТД имеют 3 мышечных слинга: передний слинг, образованный передним мышечным пучком m. levator ani, средний слинг включает m. transversus perinei superficialis и задний, образованный задним мышечным пучком m. levator ani (рис. 4) [56]. S. Muro с соавт. (2019) описали, что задние мышечные пучки m. sphincter ani externus объединяются, чтобы прикрепиться к анококцигеальной связке ниже копчика и позади m. sphincter ani externus [57]. Следовательно, эти 3 мышечных слинга и анококцигеальная связка поддерживают тазовое дно у женщин и предотвращают выпадение тазовых органов.
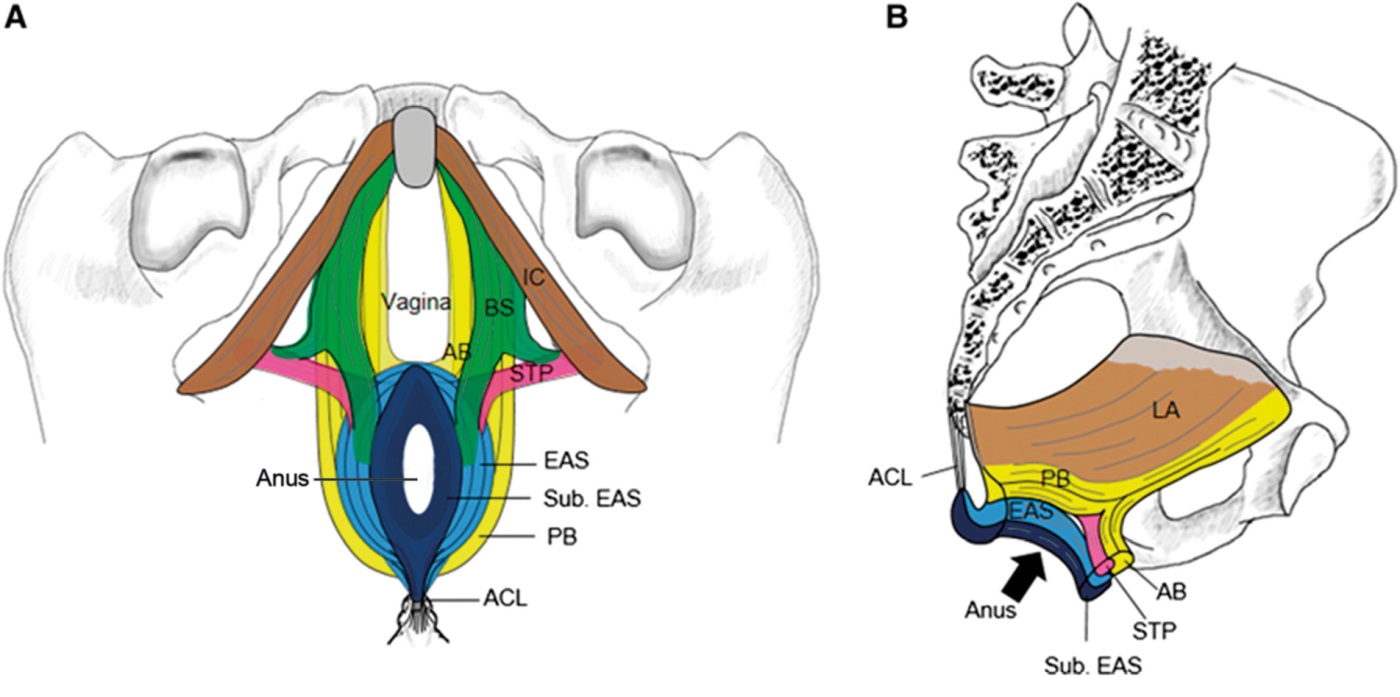
Рисунок 4. А – схематическое изображение трех мышечных строп в тазовом дне, показанных с нижней стороны; В – передняя мышечная стенка анального канала с медиальной стороны [56].
Примечание: AB – передний пучок передней части m. levator ani; ACL – anococcygeal ligament; BS – m. bulbospongiosus; EAS – sphincter ani externus; LA – m. levator ani; PB – задний пучок передней части m. levator ani; STP – m. transversus perinei superficialis; Sub. EAS – подкожная часть EAS; IC – m. ischiocavernosus.
Figure 4. A – schematic representation of the three muscular slings in the pelvic floor viewed from the inferior side; B – the anterior muscular wall of the anal canal viewed from the medial side [56].
Note: AB – anterior fasciculus of the anterior part of m. levator ani; ACL – anococcygeal ligament; BS – m. bulbospongiosus; EAS – sphincter ani externus; LA – m. levator ani; PB – posterior fasciculus of the anterior part of m. levator ani; STP – m. transversus perinei superficialis; Sub. EAS – subcutaneous part of EAS; IC – m. ischiocavernosus.
Мышечный комплекс, замыкающий влагалище, при пролапсе тазовых органов / Muscle complex closing vagina in pelvic organ prolapse
Этиологическое значение в формировании ПТО имеет расширение щели между медиальными пучками m. levator ani. При напряжении (проба Вальсальвы) происходит еще более широкое разведение ножек m. levator ani, так называемое «раздувание» (англ. ballooning). Чаще всего это состояние наблюдается у пациенток с отрывом лобково-крестцовой мышцы. У пациенток с «раздуванием» повышена вероятность развития цистоцеле и пролапса влагалища и матки, по крайней мере I–II степени [58].
Повреждение m. puborectalis является распространенным следствием родов через естественные родовые пути. Оно оказывает наибольшее влияние на функцию тазового дна, особенно если повреждение происходит с обеих сторон. Травма m. levator ani означает полный или частичный отрыв m. puborectalis от нижней ветви лобковой кости, что можно выявить пальпаторно с помощью навыка, доступного каждому клиницисту, не требующего специализированного оборудования [35]. Двусторонний отрыв m. levator ani, характеризующийся расстоянием между центром просвета уретры и местом прикрепления m. levator ani к нижней лобковой ветви, по данным ультразвукового исследования, 25 мм или более в состоянии покоя, связан с ПТО тяжелой степени, затрагивающим несколько компартментов [59].
Тем не менее прогноз после травмы m. levator ani является неопределенным, так как исследования показывают, что травма этой мышцы может разрешиться со временем. К. van Delft с соавт. обнаружили, что большинство травм, диагностированных через 3 месяца после родов, уже не были очевидны через 12 месяцев у 62 % пациенток [60]. Подтверждением является факт, что женщины с дефектами m. levator ani по-прежнему способны сокращать МТД, и свидетельствует о возможности неповрежденных мышц компенсировать функцию поврежденных [61].
Травма m. levator ani в родах (отрыв или неполный разрыв медиальных пучков лонно-копчиковой мышцы – лонно-влагалищной и лонно-прямокишечной), учитывая их анатомию и функцию, может привести к формированию стрессового недержания мочи, а также к дисхезии (запоры) или анальной инконтиненции [57]. По данным систематического обзора и метаанализа 9 статей, общая распространенность травмы лонно-влагалищной и лонно-прямокишечной мышц в родах составила 24 и 40 % соответственно после оперативных вагинальных родов (скорректированное отношение шансов = 4,1; 95 % доверительный интервал = 1,4–11,9). Риск этой травмы был в 3 раза выше у женщин с травмой анального сфинктера; при этом у пациенток с сочетанной травмой частота анальной инконтиненции была одинаковой по сравнению с изолированной травмой сфинктера, но с более выраженными симптомами при отсутствии влияния на недержание мочи [62].
Пациентки с полным отрывом m. levator ani подвержены в 4,7 раза большему риску развития ПТО по сравнению с частичным отрывом, имеют в 3 раза чаще более выраженную стадию пролапса преимущественно в переднем компартменте, в 2,8 раза чаще наблюдается вовлечение нескольких компартментов [63].
Однако травма m. levator ani во время вагинальных родов объясняет только часть изменений, остальные можно объяснить слабостью тазовых мышц и, возможно, повреждением других структур [64][65]. Так, повреждение m. levator ani может быть результатом перерастяжения тканей в родах. Превышение пределов растяжения мягких тканей вызывает дисбаланс в репаративных и деградирующих процессах и сопровождается снижением тонуса и сократительной способности мышц на 40 %, что проявляется увеличением расстояния между медиальными порциями m. levator ani, ведет к расширению и удлинению щели между ними и дальнейшему формированию ПТО [66].
Кроме того, в процессе родов может быть травмирован n. pudendus. Растяжение и компрессионное повреждение n. pudendus вызывает временную денервацию тазового дна, что наблюдается у 38–42 % женщин. При серьезном повреждении нерва восстановление его функции может быть отсрочено [67].
Неспособность щели между медиальными пучками m. levator ani оставаться закрытой не только связана с нарушениями функции тазового дна, но также способствует рецидиву после хирургического вмешательства – частота послеоперационных неудач по поводу пролапса в 2–3 раза выше [67].
Таким образом, мышечный комплекс, сжимающий нижнюю треть влагалища и половую щель, представлен, по меньшей мере, пятью мышцами тазового дна, тесно связанными с соседними органами. В связи с этим ПТО может в различной степени сочетать любой из трех компартментов (передний, средний и задний) с вовлечением тазовых органов с сопутствующими симптомами, связанными с каждым из них.
Анатомическая и функциональная терминология мышц тазового дна / Pelvic floor muscles: anatomical and functional terminology
Впервые Terminologia Anatomica была разработана, адаптирована и опубликована в 1998 г., а затем переиздана в 2019 г. совместным усилиями Федеративного комитета по анатомической терминологии (англ. Federal Committee on Anatomical Terminology, FCAT) и Международной федерации ассоциаций анатомов (англ. International Federation of Associations of Anatomists, IFAA) [68]. Названия большинства мышц указывают на точки их прикрепления к костям таза (например, m. pubococcygealis) или по отношению к мягким тканям (например, m. bulbospongiosus). Мышцы-констрикторы включают названия костных точек прикрепления и органов, которые они сжимают (например, m. pubovaginalis), либо отражают констрикторную функцию конкретного органа (например, m. constrictor urethrae, m. sphincter urethrovaginalis).
Напротив, четкого терминологического описания функций МТД до настоящего времени не существует. В 2005 г. Международное общество по борьбе с недержанием мочи (англ. International Continence Society, ICS) опубликовало документ, в котором предлагается стандартизировать терминологию функций и дисфункций МТД на основе признаков и симптомов [69]. Совместный отчет Международной урогинекологической ассоциации (англ. International Urogynecological Association, IUGA) и ICS представил в 2010 г. терминологию более 200 отдельных определений, 16 «функциональных признаков МТД», включая 10 «характеристик мышечных действий» [1].
Однако авторы систематического обзора 2018 г. пришли к выводу, что в литературе наблюдается большое разнообразие терминов, концептуальных и рабочих определений функций МТД, что затрудняет сбор данных и эффективную коммуникацию между работниками здравоохранения и научным сообществом, препятствует прогрессу науки и клинической практики. Представленные результаты обзора свидетельствуют об острой необходимости внедрения стандартизированной терминологии, основанной на надежной теоретической основе, охватывающей различные дисциплины, смежные области, исследователей и политиков, чтобы улучшить понимание функций МТД у женщин и обеспечить более высокое качество исследований и медицинской помощи [70].
Заключение / Conclusion
ПТО остается актуальной проблемой, требующей ранней диагностики. Знание анатомии и умение определять функциональные нарушения поддерживающего и замыкательного мышечного комплекса тазового дна имеет принципиальное значение для своевременного выявления групп риска и эффективности лечения, как оперативного, так и консервативного. Мышечный комплекс, сжимающий половую щель и нижнюю треть влагалища, в отличие от животных, характеризуется отсутствием круговой мышцы и представлен пятью мышцами, имеющими тесную анатомическую связь с соседними органами, что определяет стабильность и функциональную активность тазовых органов, а также частое сочетание анатомо-топографических и функциональных изменений тазовых органов при его повреждении. Формированию ПТО способствуют нарушение целостности указанного комплекса мышц и/или потеря тонуса и силы сокращений, что приводит к невозможности смыкания половой щели, увеличению расстояния между медиальными отделами m. levator ani в нижней трети влагалища и потере поддерживающей и замыкательной функций тазового дна, а также нарушению функции констриктора уретры в силу их анатомической связи, обусловленной общностью эмбрионального развития, что способствует развитию мочевой и анальной инконтиненции даже при сохранении целостности их сфинктеров.
Список литературы
1. Haylen B.T., de Ridder D., Freeman R.M. et al.; International Urogynecological Association; International Continence Society. An International Urogynecological Association (IUGA)/International Continence Society (ICS) joint report on the terminology for female pelvic floor dysfunction. Int Urogynecol J. 2010;21(1):5–26. https://doi.org/10.1007/s00192-009-0976-9.
2. Raju R., Linder B.J. Evaluation and management of pelvic organ prolapsed. Mayo Clin Proc. 2021;96(12)3122–9. https://doi.org/10.1016/j.mayocp.2021.09.005.
3. Barber M.D., Maher C. Epidemiology and outcome assessment of pelvic organ prolapsed. Int Urogynecol J. 2013;24(11):1783–90. https://doi.org/10.1007/s00192-013-2169-9.
4. Pelvic Organ Prolapse: ACOG Practice Bulletin, Number 214. Obstet Gynecol. 2019;134(5):e126–e142. https://doi.org/10.1097/AOG.0000000000003519.
5. Erekson E.A., Li F.-Y., Martin D.K., Fried T.R. Vulvovaginal symptoms prevalence in postmenopausal women and relationship to other menopausal symptoms and pelvic floor disorders. Menopause. 2016;23(4):368–75. https://doi.org/10.1097/GME.0000000000000549.
6. Bouchard M.E., Rousseau E., Fortier L.-C., Girard I. Pathophysiology of vaginal erosions in women using pessary: a pilot study examining vaginal microbiota. J Obstet Gynaecol Can. 2021;43(8):943–8. https://doi.org/10.1016/j.jogc.2021.04.008.
7. Kim M., Lee S., Kim H.S. et al. Microbiome alterations in women with pelvic organ prolapse and after anatomical restorative interventions. Sci Rep. 2023;13(1):17547. https://doi.org/10.1038/s41598-023-44988-6.
8. Moroni R.M., da Silva Lara L.A., Ferreira C.H.J. et al. Assessment of body image, sexual function, and attractiveness in women with genital prolapse: a cross-sectional study with validation of the Body Image in the Pelvic Organ Prolapse (BIPOP) Questionnaire. J Sex Med. 2019;16(1):126–36. https://doi.org/10.1016/j.jsxm.2018.11.005.
9. Carroll L., O' Sullivan C., Perrotta C., Fullen B.M. Biopsychosocial profile of women with pelvic organ prolapse: a systematic review. Womens Health (Lond). 2023;19:17455057231181012. https://doi.org/10.1177/17455057231181012.
10. Carroll L., O' Sullivan C., Doody C. et al. Pelvic organ prolapse: the lived experience. PLoS One. 2022;17(11):e0276788. https://doi.org/10.1371/journal.pone.0276788.
11. Deshpande H.G., Madkar C.S., Kiwalkar S.R. Relationship of decubitus ulcer on cervix in pelvic organ prolapse with POP-Q Staging. J Obstet Gynaecol India. 2019;69(3):266–71. https://doi.org/10.1007/s13224-018-1127-3.
12. Isikhuemen M.E., Ekwedigwe K.C., Sunday-Adeoye I. et al. Decubitus ulcers among women with utero-vaginal prolapse. J Women's Health Care. 2018;7(433):3. https://doi.org/10.4172/2167-0420.1000433.
13. Mattsson N.K., Karjalainen P.K., Tolppanen A.-M. et al. Pelvic organ prolapse surgery and quality of life-a nationwide cohort study. Am J Obstet Gynecol. 2020;222(6):588.e1–588.e10. https://doi.org/10.1016/j.ajog.2019.11.1285.
14. Lallemant M., Clermont-Hama Y., Giraudet G. et al. Long-term outcomes after pelvic organ prolapse repair in young women. J Clin Med. 2022;11(20):6112. https://doi.org/10.3390/jcm11206112.
15. Chang O.H., Davidson E.R.W., Thomas T.N. et al. Predictors for pelvic organ prolapse recurrence after sacrocolpopexy: a matched case-control study. Female Pelvic Med Reconstr Surg. 2021;27(1):e165–e170. https://doi.org/10.1097/SPV.0000000000000874.
16. Sung V.W., Washington B., Raker C.A. Costs of ambulatory care related to female pelvic floor disorders in the United States. Am J Obstet Gynecol. 2010;202(5):483.e1–4. https://doi.org/10.1016/j.ajog.2010.01.015.
17. Subramanian D., Szwarcensztein K., Mauskopf J.A., Slack M.C. Rate, type, and cost of pelvic organ prolapse surgery in Germany, France, and England. Eur J Obstet Gynecol Reprod Biol. 2009;144(2):177–81. https://doi.org/10.1016/j.ejogrb.2009.03.004.
18. Михайлов А. Эстетическая и реконструктивная лабиопластика. Методы хирургической коррекции половых губ. Lap Lambert Academic Publishing, 2013. 136 с.
19. Зиганшин А.М., Кулавский В.А., Кулавский Е.В. Синдром задержки внутриутробного роста плода как фактор риска нарушений развития вульвы у новорожденных девочек. XI Всемирный конгресс «Перинатальная медицина». М., 2013. 42.
20. Каримова Г.А., Токтар Л.Р., Хамошина М.Б. и др. Коррекция нарушения биоценоза влагалища у женщин с несостоятельностью тазового дна. Акушерство и гинекология. Новости. Мнения. Обучение. 2018;6(3):73–8. https://doi.org/10.24411/2303-9698-2018-13911.
21. Lowder J.L., Oliphant S.S., Shepherd J.P. et al. Genital hiatus size is associated with and predictive of apical vaginal support loss. Am J Obstet Gynecol. 2016;214(6):718.e1–8. https://doi.org/10.1016/j.ajog.2015.12.027.
22. Asfour V., Digesu G.A., Fernando R., Khullar V. Ultrasound imaging of the perineal body: a useful clinical tool. Int Urogynecol J. 2020;31(6):1197–202. https://doi.org/10.1007/s00192-019-04166-7.
23. Volloyhaug I., Wong V., Shek K.L., Dietz H.P. Does levator avulsion cause distension of the genital hiatus and perineal body? Int Urogynecol J. 2013;24(7):1161–65. https://doi.org/10.1007/s00192-012-1993-7.
24. Колесников Л.Л. Сфинктерология: монография. М.: ГЭOТАР-Медиа, 2008. 152 с.
25. Sphincter muscle. Encyclopedia Britannica, 18 Aug 2017. Режим доступа: https://www.britannica.com/science/sphincter-muscle. [Дата обращения: 15.01.2025].
26. Oelrich T.M. The striated urogenital sphincter muscle in the female. Anat Rec. 1983;205(2):223–32. https://doi.org/10.1002/ar.1092050213.
27. Jundt K., Scheer I., Schiessl B. et al. Incontinence, bladder neck mobility, and sphincter ruptures in primiparous women. Eur J Med Res. 2010;15(6):246–52. https://doi.org/10.1186/2047-783x-15-6-246.
28. Gordon K.Е., Reed O. The role of the pelvic floor in respiration: a multidisciplinary literature review. J Voice. 2020;34(2):243–9. https://doi.org/10.1016/j.jvoice.2018.09.024.
29. Tejedor P., Bodega-Quiroga I., Plaza J. et al. Quality of life and 3D-EUS assessment for anal incontinence after childbirth. Rev Esp Enferm Dig. 2019;111(6):453–9. https://doi.org/10.17235/reed.2019.6040/2018.
30. Kinter K.J., Newton B.W. Anatomy, Abdomen and Pelvis, Pudendal Nerve. Treasure Island (FL): StatPearls Publishing, 2025 Jan. 2023 Feb 10.
31. Jung S.-A., Pretorius D.H., Padda B.S. et al. Vaginal high-pressure zone assessed by dynamic 3-dimensional ultrasound images of the pelvic floor. Am J Obstet Gynecol. 2007;197(1):52.e1–7. https://doi.org/10.1016/j.ajog.2007.04.026.
32. Thibault-Gagnon S., Yusuf S., Langer S. et al. Do women notice the impact of childbirth-related levator trauma on pelvic floor and sexual function? Results of an observational ultrasound study. Int Urogynecol J. 2014;25(10):1389–98. https://doi.org/10.1007/s00192-014-2331-z.
33. Dietz H.P., Moegni F., Shek K.L. Diagnosis of levator avulsion injury: a comparison of three methods. Ultrasound Obstet Gynecol. 2012;40(6):693–8. https://doi.org/10.1002/uog.11190.
34. Moore K.L., Persaud T.V.N., Torchia M.G. The developing human: clinically oriented embryology. 10th edition. Elsevier, 2015. 524 р.
35. Koch W.F., Marani E. Early development of the human pelvic diaphragm. Adv Anat Embryol Cell Biol. 2007;192:1–111.
36. Fritsch H., Fröhlich B. Development of the levator ani muscle in human fetuses. Early Hum Dev. 1994;37(1):15–25. https://doi.org/10.1016/0378-3782(94)90143-0.
37. Херт Г. Оперативная урогинекология: руководство для врачей. Пер. с англ. под ред. Н.А. Лопаткина, О.И. Аполихина. М.: ГЭОТАР-Медиа, 2003. 531 с.
38. Stedman T.L. Stedman's medical dictionary. Ed. M. Spraycar. 26th edition. Williams & Wilkins, 1995. 2030 р.
39. Scott M.P. Hox genes, arms and the man. Nat Genet. 1997;15(2):117–8. https://doi.org/10.1038/ng0297-117.
40. Kondo T., Zákány J., Innis J.W., Duboule D. Of fingers, toes and penises. Nature. 1997;390(6655):29–30. https://doi.org/10.1038/36234.
41. Giraldi A., Alm P., Werkström V. et al. Morphological and functional characterization of a rat vaginal smooth sphincter. Int J Impot Res. 2002;14(4):271–82. https://doi.org/10.1038/sj.ijir.3900886.
42. Grimes W.R., Stratton M. Pelvic floor dysfunction. 2022 Jun 27. Treasure Island (FL): StatPearls Publishing, 2025 Jan. 2023 Jun 26.
43. Slagter R., DeRuiter M.C., Gobée O.P., LUMC. Leiden – Drawing Muscles In Female Superficial Perineal Pouch – no labels. At AnatomyTOOL.org.Вy License: Creative Commons Attribution-Non-Commercial-Share Alike. Режим доступа: https://anatomytool.org/content/leiden-drawing-muscles-female-superficial-perineal-pouch-no-labels. [Дата обращения: 15.01.2025].
44. Siahkal S.F., Iravani M., Mohaghegh Z. et al. Investigating the association of the dimensions of genital hiatus and levator hiatus with pelvic organ prolapse: a systematic review. Int Urogynecol J. 2021;32(8):2095–109. https://doi.org/10.1007/s00192-020-04639-0.
45. Yucel S., Baskin L.S. An anatomical description of the male and female urethral sphincter complex. J Urol. 2004;171(5):1890–7. https://doi.org/10.1097/01.ju.0000124106.16505.df.
46. Venema P.L., Heesakkers J.P., de Vries A.M., van Koeveringe G.A. The female urethral closure mechanism during physical stress. Neurourol Urodyn. 2024;43(7):1647–54. https://doi.org/10.1002/nau.25489.
47. Yiou R., Costa P., Haab F., Delmas V. Functional anatomy of the pelvic floor. Prog Urol. 2009;19(13):916–25. (In French). https://doi.org/10.1016/j.purol.2009.09.002.
48. Petros P. The case against urethral failure is not a critical factor in female urinary incontinence. Now what? The integral theory system. Neurourol Urodyn. 2022;41(6):1270–80. https://doi.org/10.1002/nau.24988.
49. Гинекология по Эмилю Новаку. Под ред. Дж. Берека, И. Адаши, П. Хилларда. Пер. с англ. М.: Практика, 2002. 896 с.
50. Merriam-Webster S. Merriam-Webster’s Medical Dictionary. Springfield, Mass, 1996. 634 p.
51. Berglas B., Rubin I.C. Study of the supportive structures of the uterus by levator myography. Surg Gynecol Obstet. 1953;97(6):677–92.
52. Петрос П. Женское тазовое дно. Функции, дисфункции и их лечение в соответствии с Интегральной теорией. М: МЕДпресс-информ, 2022. 400 с.
53. Lawson J.O. Pelvic anatomy. I. Pelvic floor muscles. Ann R Coll Surg Engl. 1974;54(5):244–52.
54. Роен Й.В., Йокочи Ч., Лютьен-Дреколл Э. Большой атлас по анатомии – Фотографическое описание человеческого тела. Под ред. Т.Н. Карпенко. М.: АСТ, 2003. 500 с.
55. Баггиш М.С., Каррам М.М. Атлас анатомии таза и гинекологической хирургии. M.: МИА, 2018. 1384 с.
56. Baramee P., Muro S., Suriyut J. et al. Three muscle slings of the pelvic floor in women: an anatomic study. Anat Sci Int. 2020;95(1):47–53. https://doi.org/10.1007/s12565-019-00492-4.
57. Muro S., Tsukada Y., Harada M. et al. Anatomy of the smooth muscle structure in the female anorectal anterior wall: convergence and anterior extension of the internal anal sphincter and longitudinal muscle. Colorectal Dis. 2019;21(4):472–80. https://doi.org/10.1111/codi.14549.
58. Dietz H.P., Shek C., De Leon J., Steensma A.B. Ballooning of the levator hiatus. Ultrasound Obstet Gynecol. 2008;31(6):676–80. https://doi.org/10.1002/uog.5355.
59. Kozma B., Larson K., Scott L. et al. Association between pelvic organ prolapse types and levator-urethra gap as measured by 3D transperineal ultrasound. J Ultrasound Med. 2018;37(12):2849–54. https://doi.org/10.1002/jum.14644.
60. van Delft K.W., Thakar R., Sultan A.H. et al. The natural history of levator avulsion one year following childbirth: a prospective study. BJOG. 2015;122(9):1266–73. https://doi.org/10.1111/1471-0528.13223.
61. Hilde G., Staer-Jensen J., Siafarikas F. et al. How well can pelvic floor muscles with major defects contract? A cross-sectional comparative study 6 weeks after delivery using transperineal 3D/4D ultrasound and manometer. BJOG. 2013;120(11):1423–9. https://doi.org/10.1111/1471-0528.12321.
62. Amin Z., El-Naggar A.K., Offiah I. et al. Systematic review and meta-analysis of the prevalence of levator ani avulsion with obstetric anal sphincter injury and its effects on pelvic floor dysfunction. Int Urogynecol J. 2024;35(5):955–65. https://doi.org/10.1007/s00192-024-05756-w.
63. Serrano S., Henriques A., Valentim-Lourenço A., Pereira I. Levator ani muscle avulsion in patients with pelvic floor dysfunction – Does it help in understanding pelvic organ prolapse? Eur J Obstet Gynecol Reprod Biol. 2022;279:140–5. https://doi.org/10.1016/j.ejogrb.2022.09.033.
64. Cheng W., English E., Horner W. et al. Hiatal failure: effects of pregnancy, delivery, and pelvic floor disorders on level III factors. Int Urogynecol J. 2023;34(2):327–43. https://doi.org/10.1007/s00192-022-05354-8.
65. García del Salto L.G., de Miguel Criado J., Aguilera del Hoyo L.F. et al. MR imaging-based assessment of the female pelvic floor. Radiographics. 2014;34(5):1417–39. https://doi.org/10.1148/rg.345140137.
66. Pan H.Q., Kerns J.M., Lin D.L. et al.Dual simulated childbirth injury delays anatomic recovery. Am J Physiol Renal Physiol. 2009;296(2):F277–83. https://doi.org/10.1152/ajprenal.90602.2008.
67. Lien K.-C., Mooney B., DeLancey J.O.L., Ashton-Mille J.A. Levator ani muscle stretch induced by simulated vaginal birth. Obstet Gynecol. 2004;103(1):31–40. https://doi.org/10.1097/01.AOG.0000109207.22354.65.
68. FIPAT. Terminologia Anatomica. 2nd ed. FIPAT.library.dal.ca. Federative International Programme for Anatomical Terminology, 2019. 318 р.
69. Messelink B., Benson T., Berghmans B. et al. Standardization of terminology of pelvic floor muscle function and dysfunction: report from the pelvic floor clinical assessment group of the International Continence Society. Neurourol Urodyn. 2005;24(4):374–80. https://doi.org/10.1002/nau.20144.
70. Saltiel F., Miranda-Gazzola A.P.G., Vitória R.O., Figueiredo E.M. Terminology of pelvic floor muscle function in women with and without urinary incontinence: a systematic review. Phys Ther. 2018;98(10):876–90. https://doi.org/10.1093/ptj/pzy084.
Об авторах
Г. Б. ДиккеRussian Federation
Дикке Галина Борисовна, д.м.н., проф.
190013 Санкт-Петербург, Московский проспект, д. 22, литера М
А. Д. Макацария
Russian Federation
Макацария Александр Давидович - д.м.н., проф., академик РАН.
Scopus Author ID: 57222220144. WoS ResearcherID: M-5660-2016.
119048 Москва, ул. Трубецкая, д. 8, стр. 2
А. М. Зиганшин
Russian Federation
Зиганшин Айдар Миндиярович - д.м.н., проф. Scopus Author ID: 57693505600. WoS ResearcherID: V-1442-2017. eLibrary SPIN-code: 2037-3120.
450008 Уфа, ул. Ленина, д. 3
Э. А. Шайхиева
Russian Federation
Шайхиева Элина Айдаровна
450076 Уфа, ул. Гафури, д. 74
В. О. Бицадзе
Russian Federation
Бицадзе Виктория Омаровна - д.м.н., проф., профессор РАН. Scopus Author ID: 6506003478. WoS ResearcherID: F-8409-2017.
119048 Москва, ул. Трубецкая, д. 8, стр. 2
Что уже известно об этой теме?
► Распространенность пролапса тазовых органов (ПТО) составляет от 3 до 50 % и сопровождается рядом анатомо-топографических и функциональных нарушений тазового дна и органов малого таза, приводящих к снижению трудоспособности и качества жизни женщин.
► Мышцы тазового дна поддерживают тазовые органы в правильном положении по отношению к вертикальной оси тела, обеспечивают замыкающую и удерживающую функции вагинального, уретрального и анального отверстий. Замыкающий аппарат влагалища у животных представлен круговой мышцей, отсутствующей у людей.
► Тазовое дно представлено тремя слоями мышц – поверхностным, средним и глубоким, анатомическое расположение которых описывают с указанием на точки их прикрепления. Представление мышечного комплекса, замыкающего влагалище, имеет разноречивые трактовки при отсутствии единой функциональной терминологии.
Что нового дает статья?
► В отличие от животных, у женщин замыкательный аппарат уретры и прямой кишки представлен внутренними и наружными сфинктерами; мышечный комплекс, сжимающий половую щель и нижнюю треть влагалища, состоит из 5 мышц, которые совокупно обеспечивают замыкательную функцию.
► M. bulbospongiosus и transversus perinei superficialis поверхностного слоя тазового дна удерживают сомкнутой половую щель. M. sphincter urethrovaginalis в среднем слое сужает уретру и влагалище. M. pubovaginalis и m. puborec-
talis (медиальные ножки m. levator ani) глубокого слоя сжимают нижнюю треть влагалища.
► Мышцы, замыкающие влагалище, анатомически связаны с соседними тазовыми органами, что обусловлено общностью их эмбрионального развития, и нарушение их анатомии и функции при ПТО способствует развитию мочевой и анальной инконтиненции, несмотря на целостность сфинктеров.
Как это может повлиять на клиническую практику в обозримом будущем?
► Надежная теоретическая основа понимания анатомии и функций мышц тазового дна у женщин будет способствовать разработке и внедрению стандартизированной терминологии, улучшению и обеспечению более высокого качества исследований и медицинской помощи.
► Знание анатомии и умение определять функциональные нарушения поддерживающего и замыкательного мышечного комплекса тазового дна имеет принципиальное значение для своевременного выявления групп риска и эффективности лечения как оперативного, так и консервативного.
Рецензия
Для цитирования:
Дикке Г.Б., Макацария А.Д., Зиганшин А.М., Шайхиева Э.А., Бицадзе В.О. Анатомия и функция мышечного комплекса, замыкающего влагалище, в норме и при пролапсе тазовых органов. Акушерство, Гинекология и Репродукция. 2025;19(3):408-422. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.615
For citation:
Dikke G.B., Makatsariya A.D., Ziganshin A.M., Shaikhieva E.A., Bitsadze V.O. Anatomy and function of closing muscle complex of the vagina in health and pelvic organ prolapse. Obstetrics, Gynecology and Reproduction. 2025;19(3):408-422. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2025.615
JATS XML

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.










































