Перейти к:
Лечение и реабилитация при раке шейки матки: опыт организации маршрутизации пациентов
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.461
Аннотация
Радикальное хирургическое вмешательство, химиолучевая, иммунная терапия у пациенток с раком шейки матки (РШМ) приводят к тяжелым морфофункциональным, психологическим, сексуальным расстройствам и социальной дезадаптации. С целью оптимизации лечения и последующей реабилитации пациенток с РШМ разработан подход к маршрутизации, включающий путь пациента на этапе диагностики и лечения с четко регламентированными по времени этапами, а также программа реабилитации с дальнейшим пожизненным диспансерным наблюдением. Пререабилитация на этапе от постановки диагноза до начала терапии, реабилитация после онкогинекологического лечения способствуют повышению качества жизни (КЖ) данной когорты больных.
Для цитирования:
Акавова С.А., Солопова А.Г., Блинов Д.В., Ачкасов Е.Е., Галкин В.Н., Корабельников Д.И., Мнацаканьян А.Н., Петренко Д.А., Быковщенко Г.К., Хазан П.Л. Лечение и реабилитация при раке шейки матки: опыт организации маршрутизации пациентов. Акушерство, Гинекология и Репродукция. 2023;17(5):625-637. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.461
For citation:
Akavova A.A., Solopova A.G., Blinov D.V., Achkasov E.E., Galkin V.N., Korabelnikov D.I., Mnatsakanyan A.N., Petrenko D.A., Bykovshchenko G.K., Khazan P.L. Treatment and rehabilitation for cervical cancer: the experience of patient journey management. Obstetrics, Gynecology and Reproduction. 2023;17(5):625-637. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.461
Введение / Introduction
В настоящее время отмечается рост заболеваемости злокачественными новообразованиями (ЗНО) женской репродуктивной системы. Кроме того, увеличивается распространенность онкопатологий среди молодых женщин репродуктивного возраста [1][2]. Несмотря на усовершенствование методов диагностики и лечения, рак шейки матки (РШМ) остается актуальной проблемой для мирового медицинского общества: на 100 тыс. населения фиксируется 123,7 случаев [3]. Стоит отметить, что данный показатель в Российской Федерации (РФ) превышает таковой в мире – 5,2 и 3,1 %, соответственно. Согласно самым новым данным, опубликованным Всемирной организацией здравоохранения (ВОЗ) по заболеваемости РШМ, в РФ она составляет 19,7 на 100 тыс. населения. Диапазон показателя варьирует от 8,7 случаев на 100 тыс. населения Европейского региона до 18,2 случаев на 100 тыс. населения в Юго-Восточной Европе [4]. Такая разница может быть связана с уровнем диагностики патологии в разных странах, возможностях вакцинации от вируса папилломы человека (ВПЧ), а также доступности хирургических методик. За 10 лет (2008–2018 гг.) заболеваемость РШМ выросла на 22,3 %, причем в 2018 г. преимущественно за счет пациенток более молодого возраста (40–49 лет). Такая же тенденция наблюдается и относительно смертности от РШМ: ее прирост за 20-летний период среди женщин 35–59 лет составил 85,2 % [1]. Во всем мире смертность от РШМ составляет 3,4 %, а ее «доля» в структуре смертности от всех ЗНО достигает 7,7 %.
Однако нерешенной проблемой является несвоевременная диагностика и лечение РШМ, имеющая многофакторный характер и обусловленная сложностями во взаимодействии с женщинами, обращающимися за медицинской помощью, включая аспекты преемственности между амбулаторными и стационарными лечебно-профилактическими учреждениями, доступность диагностических методов, а также ведение пациенток как на этапе от постановки диагноза до начала лечения, так и в восстановительном периоде после терапии. Разработка стратегий, направленных на устранение препятствий во всех этих аспектах, позволит не только сократить время ожидания лечения, но и обеспечить улучшение исходов у пациенток с РШМ.
Маршрутизация пациента при раке шейки матки / Patient journey in cervical cancer
Пациенту, столкнувшемуся с РШМ, необходимо понимать свои дальнейшие действия, оставаясь один на один с диагнозом. В рамках организационной работы были сформированы так называемые пути пациента (англ. patient flow/patient journey), включающие в себя четкий регламент по маршрутизации пациенток с ЗНО шейки матки, определяющие сроки каждого этапа. Разработка путей пациента регламентировалась приказом Департамента здравоохранения г. Москвы от 15.01.2020 №16 «Об оказании медицинской помощи по профилю «онкология» в медицинских организациях государственной системы здравоохранения города Москвы». На этапе постановки диагноза в центре амбулаторной онкологической помощи (ЦАОП) ГБУЗ ГКОБ № 1 ДЗМ пациентки проходят перечень обязательных обследований, необходимых для последующей верификации диагноза в стационаре (рис. 1).
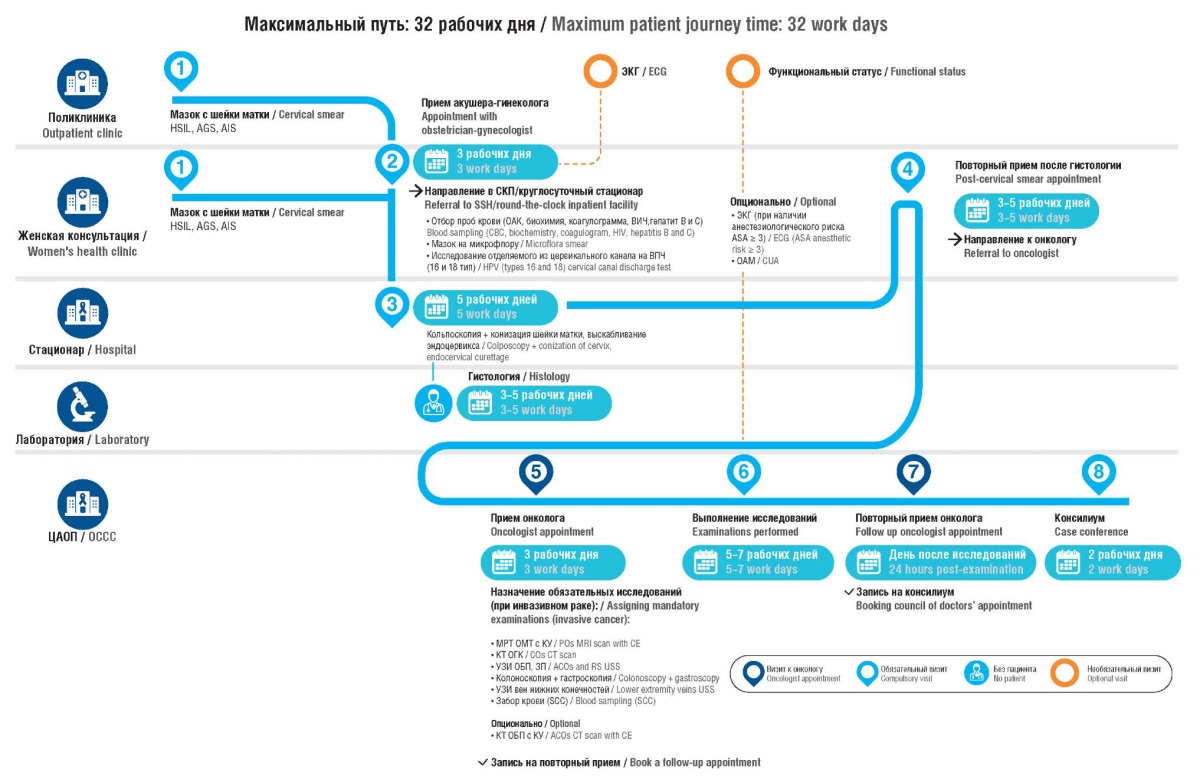
Рисунок 1. Путь пациента с раком шейки матки на этапе постановки диагноза
(рисунок авторов).
Примечание: HSIL – плоскоклеточное интраэпителиальное
поражение высокой степени;
AGS – атипичные клетки железистого эпителия;
AIS – аденокарцинома in situ;
СКП – стационар кратковременного пребывания;
ASA – Американское общество анестезиологов;
ЭКГ – электрокардиограмма;
ОАК – общий анализ крови;
ОАМ – общий анализ мочи;
ЦАОП – центр амбулаторной онкологической помощи;
ВПЧ – вирус папилломы человека;
МРТ – магнитно-резонансная томография;
КТ – компьютерная томография;
УЗИ – ультразвуковое исследование;
ОМТ – органы малого таза;
ОГК – органы грудной клетки;
ОБП – органы брюшной полости;
ЗП – забрюшинное пространство;
КУ – контрастное усиление;
SCC – антиген плоскоклеточной карциномы.
Figure 1. The cervical cancer patient journey at diagnosis stage
(drawn by authors).
Note: HSIL – high grade squamous intraepithelial lesions;
AGS – atypical glandular cells;
AIS – adenocarcinoma in situ;
SSH – short stay hospital;
ASA – American Society of Anesthesiologists;
ECG – electrocardiogram;
CBC – complete blood count;
CUA – common urine analysis;
OCCC – outpatient cancer care center;
HPV – human papillomavirus;
MRI – magnetic resonance imaging;
CT – computer tomography;
USS – ultrasound scan;
POs – pelvic organs;
COs – chest organs;
ACOs – abdominal cavity organs;
RS – retroperitoneal space;
CE – contrast enhancement;
SCC – squamous cell carcinoma antigen.
В контексте пререабилитации в ЦАОП организована работа кабинета психолога, позволяющего пациенткам получать профильную психологическую помощь на любом этапе верификации, что помогает улучшить качество жизни (КЖ) пациентки. В случае гистологического подтверждения РШМ проводится мультидисциплинарный онкологический консилиум для определения дальнейшей тактики. В рамках стационара ГБУЗ ГКОБ № 1 ДЗМ реализуется проведение радикального хирургического лечения первым этапом по решению онкологического консилиума. По результатам послеоперационного патогистологического исследования осуществляется повторная консультация врача-онколога в ЦАОП (рис. 2).

Figure 2. The cervical cancer patient journey
after oncological case conference
(drawn by authors).
Note: OCCC – outpatient cancer care center;
NAT – neoadjuvant therapy;
CT – computer tomography;
MRI – magnetic resonance imaging;
COs – chest organs;
ACOs – abdominal cavity organs;
POs – pelvic organs;
CE – contrast enhancement;
CBC – complete blood count;
USS – ultrasound scan;
ECG – electrocardiography;
SCC – squamous cell carcinoma antigen;
IHS – immunohistochemical study; – different treatment tactics after сase conference.
– different treatment tactics after сase conference.
Рисунок 2. Путь пациента с раком шейки матки
после проведения онкологического консилиума
(рисунок авторов).
Примечание: ЦАОП – центр амбулаторной онкологической помощи;
НАТ – неоадъювантная терапия;
КТ – компьютерная томография;
МРТ – магнитно-резонансная томография;
ОГК – органы грудной клетки;
ОБП – органы брюшной полости;
ОМТ – органы малого таза;
КУ – контрастное усиление;
ОАК – общий анализ крови;
УЗИ – ультразвуковое исследование;
ЭКГ – электрокардиография;
SCC – антиген плоскоклеточной карциномы;
ИГХ – иммуногистохимическое исследование; – разные тактики лечения после консилиума.
– разные тактики лечения после консилиума.
После успешного завершения специализированного противоопухолевого лечения пациент переходит в 3-ю клиническую группу с дальнейшим пожизненным диспансерным наблюдением. Назначение и проведение контрольных обследований первые 12 мес после окончания противоопухолевого специализированного лечения – в рамках ЦАОП. По истечению 12 мес (при условии отсутствия признаков рецидива) обследования проводятся в медицинской организации, оказывающей первичную специализированную медико-санитарную помощь.
Перечень и кратность контрольных обследований в рамках диспансерного наблюдения регламентируются приказом Департамента здравоохранения города Москвы от 11 сентября 2020 г. №1032 «О диспансерном наблюдении за взрослыми со злокачественными новообразованиями и пациентами с заболеваниями из групп риска по развитию злокачественных новообразований».
Описательный анализ этапов пути пациента с раком шейки матки / Narrative synthesis of the cervical cancer patient journey stages
Постановка диагноза / Establishing diagnosis
Для диагностики РШМ проводится анализ анамнестических данных пациентки (характерны ациклические маточные кровотечения в репродуктивном периоде или в постменопаузе), физикального гинекологического исследования. Из инструментальных методов исследования информативны ультразвуковое исследование (УЗИ) органов малого таза, магнитно-резонансная томография (МРТ) с контрастированием для оценки первичной опухоли и распространенности процесса. Для верификации диагноза обязательным является гистологическое исследование патологического участка, полученного в ходе биопсии, или операционного материала (подтверждение злокачественности, определение гистологического типа, степени дифференцировки, глубины инвазии, стадии заболевания). Стадирование осуществляется по классификациям Международной федерации гинекологии и акушерства (International Federation of Gynecology and Obstetrics, FIGO, 2019) и TNM (8-е издание, 2016) [5][6].
Лечение / Treatment
Хирургические методы / Surgical approaches
Тотальная гистерэктомия является стандартным методом лечения пациенток с РШМ, однако объемы оперативного вмешательства и другие особенности определяются в зависимости от стадии заболевания, рисков его прогрессирования, пула сопутствующих патологий и индивидуальных параметров больной. Но обязательным минимальным объемом хирургического вмешательства при РШМ выступает радикальная гистерэктомия, которая может рекомендоваться при низком и промежуточном рисках прогрессирования до IIB стадии РШМ [5][6].
Ввиду высокой распространенности РШМ среди женщин фертильного возраста, для которых радикальная хирургическая операция станет крайне травмирующим фактором, разрушившим мечты о материнстве и создании семьи, восприятие собственного тела и ощущение женственности, популярность набирают органосохраняющие модификации операций при их допустимости в соответствии со стадией онкологического процесса [7]. Так, например, при радикальной вагинальной трахелэктомии (РВТ) осуществляют резекцию шейки матки одновременно с влагалищной манжетой и параметральной клетчаткой, тазовую лимфаденэктомию, а после сшивают маточно-влагалищный анастомоз, что сохраняет возможность беременности и деторождения в будущем [7][8]. Таким образом, РВТ оказывает менее калечащее влияние на женщин молодой когорты ввиду более низкой частоты послеоперационных осложнений, сохранение возможности материнства, а также демонстрирует хорошие отдаленные результаты по показателям общей выживаемости у пациенток с ранней стадией РШМ [8][9].
Химиолучевая, иммунная терапия / Chemoradiation, immune therapy
В случае распространенного онкологического процесса (глубокая инвазия в строму, параметрий, лимфоваскулярное пространство), наличия других неблагоприятных факторов, таких как большой объем опухоли, неадекватная резекция краев первичного очага при хирургическом этапе, пациенткам показано адъювантное лечение РШМ с применением химиолучевой терапии [10]. Сочетанную химиолучевую терапию в настоящее время рекомендует Национальный институт рака (англ. National Cancer Institute, NCI) США в связи с хорошими показателями общей выживаемости при применении данной тактики.
Существует значительный интерес к оптимизации лечения пациентов с местнораспространенным РШМ, выходя за рамки стандартного лечения химиолучевой терапией, которое применялось в течение последних 30 лет [5][10][11]. В большинстве случаев РШМ ассоциирован с персистирующей инфекцией ВПЧ высокого онкогенного риска, вирусные онкопротеины которого приводят к изменениям на клеточном уровне и иммортализации. В результате может развиться иммунная толерантность, приводящая к запуску злокачественного процесса. Знание механизма ВПЧ-зависимого онкогенеза позволяет предположить, что иммунная терапия или блокада иммунных контрольных точек могут активизировать противоопухолевый иммунный ответ. Текущие клинические испытания изучают терапевтический потенциал этих подходов [10][11]. По данным литературы, микросателлитная нестабильность (МСН) является неблагоприятным прогностическим фактором при заболеваниях шейки матки, и ее наличие указывает на высокую вероятность злокачественной патологии данной локализации. К тому же мутации, ассоциированные с МСН и другими факторами, иммуногенны. Из-за присущей этим опухолям с МСН иммуногенности для улучшения результатов лечения изучаются комбинированные стратегии иммуномодуляции, включая химиотерапию, лучевую терапию, иммунотерапию и применение ингибиторов иммунных контрольных точек [11][12]. Так, комбинация химиотерапевтического препарата цисплатина с бевацизумабом (иммунотерапия) представляет собой вариант первой линии при метастатическом/рецидивирующем (м/р) РШМ [13][14]. Впервые эффективность добавления бевацизумаба к химиотерапии при лечении м/р РШМ была продемонстрирована в исследовании GOG 240 и составила 36–48 %; при этом выживаемость увеличилась на 17 мес [14].
Несмотря на многообещающие результаты недавно появившейся иммунотерапии и ее различных комбинированных опций, применение данных методов остается дискутабельным и требует проведения дальнейших исследований.
Последствия противоопухолевого лечения / Post-antitumor treatment sequelae
Женщина, столкнувшаяся с диагнозом ЗНО, испытывает негативное воздействие самого факта наличия данного заболевания. Поэтому оправданно начинать психотерапевтическую поддержку уже на этапе постановки диагноза, до начала хирургического лечения и/или химиолучевой терапии. Данные методы лечения, особенно радикальное хирургическое вмешательство, способствуют нарушению психоэмоционального статуса пациентки, ее общего самочувствия, восприятия образа собственного тела, сексуальной функции, социальной и профессиональной реализации. Таким образом, страдают все сферы жизни женщины и снижается ее общее качество (КЖ). В связи с этим представляется необходимым проведение комплексной реабилитационной программы, которая призвана восстановить морфофункциональные, психосоциальные и сексуальные аспекты [13][15].
Постовариэктомический синдром / Post-ovariectomy syndrome
Наиболее часто встречаемым негативным последствием радикального хирургического лечения выступает постовариэктомический синдром (ПОЭС). Он особенно ярко манифестирует у пациенток фертильного возраста, так как происходит резкое одномоментное удаление репродуктивных желез, продуцирующих женские половые стероиды, что способствует срыву гормональной регуляции и быстрому истощению защитно-адаптивных ресурсов организма. При этом наступает хирургическая менопауза, обуславливающая развитие ПОЭС. Для данного синдрома характерны: генитоуринарный менопаузальный синдром (ГУМС), проявляющийся инволютивно-дегенеративными изменениями урогенитального тракта в виде вульвовагинальной атрофии (ВВА), дизурии, недержания мочи, хронического болевого синдрома, зуда и жжения во влагалище, контактных кровянистых выделений, диспареунии; развиваются вегето-сосудистые расстройства, нарушения метаболических процессов и нервно-психической сферы [15–18].
На фоне ГУМС эпителий мочеполовых путей истончается, теряет защитные свойства ввиду смены локального микробиоценоза, что создает благоприятные условия для активации условно-патогенной и патогенной флоры. Это способствует рецидивирующим восходящим инфекциям урогенитального тракта, что, несомненно, вносит дополнительный отрицательный вклад в КЖ пациентки [17–20].
Расстройства желудочно-кишечного тракта / Gastrointestinal disorders
Авторы исследований отмечают высокую частоту поражений желудочно-кишечного тракта в рамках как хирургического, так и лучевого лечения РШМ [21]. Чаще всего наблюдается нарушение стула.
Лимфедема / Lymphedema
Еще одним инвалидизирующим осложнением радикальной гистерэктомии, в особенности с расширенной лимфаденэктомией, является лимфедема нижних конечностей, проявляющаяся через 3–6 мес после оперативного лечения. Лимфедема сопровождается болью, припухлостью, ограничением движения и онемением. Женщины начинают стесняться своего внешнего вида и все реже контактировать с окружением [20–23].
Поздние осложнения лучевой терапии / Late complications of radiation therapy
Поздние лучевые повреждения органов малого таза у пациенток с РШМ после лучевой и химио-лучевой терапии встречаются с различной частотой, варьируя от 5 до 80%. Такой широкий диапазон обусловлен отсутствием согласованных критериев оценки лучевых поражений [24][25]. В некоторых исследованиях рассматриваются только тяжелые патологии, такие как язвы и свищи (распространенность от 9 до 15 %), в то время как другие охватывают все осложнения, включая более легкие формы. Чаще всего поражаются органы, расположенные в непосредственной близости от облучаемой области, такие как влагалище, мочевой пузырь и ректосигмовидная кишка (лучевой эпителиит влагалища, лучевой цистит, лучевой ректит). На развитие поздних лучевых поражений действуют такие факторы, как общая доза облучения, объем тканей, на которые воздействуют, режим фракционирования, способ доставки излучения, индивидуальная чувствительность [25][26]. Также влияют хронические заболевания, сопутствующие расстройства мочевого пузыря, влагалища или кишечника, операции на брюшной полости или органах малого таза, предшествующие курсы лучевой терапии в анамнезе, курение. Одной из характерных особенностей поздних лучевых поражений является развитие радиационно-индуцированного фиброза, при котором в более глубоком слое пораженного органа образуется фиброзный «каркас», часто вовлекающий кровеносные сосуды и приводящий к образованию телеангиэктазий, кровоизлияний и профузных кровотечений. По мере прогрессирования фиброза и повреждения всей стенки органа клинические симптомы ухудшаются [24–27]. Поэтому решающее значение имеет мультидисциплинарный подход к диагностике и реабилитации, включающий хирургическое и консервативное лечение, реконструктивно-пластическую хирургию и паллиативную помощь.
Сексуальная дисфункция / Sexual dysfunction
Тема, которую большинство пациенток избегают и стараются не затрагивать на приеме у специалиста, – сексуальная дисфункция. Это расстройство развивается в исходе ПОЭС, ГУМС, ВВА, психологического и эмоционального неблагополучия. Женщина может бояться вступать в половой контакт с партнером из-за болевого синдрома, невозможности испытать удовольствие, изменений своего тела и страха оказаться непривлекательной. Все это сказывается на личных отношениях, общем состоянии нервной системы, настроении и КЖ пациентки [28–33].
Подходы к оценке качества жизни после лечения рака шейки матки / Approaches to assessing quality of life after cervical cancer treatment
Субъективные методы оценки качества жизни / Subjective assessment methods for quality of life
Качество жизни пациенток можно субъективно оценить с помощью специальных анкет-опросников, содержащих различные тематические вопросы, ответам на которые присваиваются определенные баллы. Сумму полученных баллов интерпретируют согласно соответствующим шкалам. В практике ведения пациенток онкогинекологического профиля используются: опросник КЖ Европейской организации исследования и лечения рака QLQ-C30 (англ. European Organisation for Research and Treatment of Cancer, EORTC), а также его модификация со специальным модулем для РШМ – EORTC QLQ-CX24; опросник функциональной оценки терапии рака (англ. Functional Assessment of Cancer Therapy-General, FACT-G), позволяющий проанализировать физическое, эмоциональное и социальное благополучие; субклинические или клинические тревожные расстройства и депрессию можно обнаружить при заполнении госпитальной шкалы тревоги и депрессии (англ. Hospital Anxiety and Depression Scale, HADS), «норма» по которой находится в диапазоне от 0 до 7 баллов, а 8 и более баллов соответствуют психологическим проблемам; индекс женской сексуальной функции (англ. Female Ssexual Function Index, FSFI), содержащий 19 вопросов по теме полового влечения, уровня сексуального возбуждения и выделения влагалищной смазки, удовлетворения от полового контакта, частоты и интенсивности оргазма, дискомфорта и диспареунии (сексуальная дисфункция верифицируется при индексе менее 26,55 баллов); опросник САН (самочувствие, активность, настроение) [15–17][34].
Объективная оценка эффективности лечения и реабилитации / Objectively assessed treatment and rehabilitation effectiveness
Для динамической оценки состояния пациентки в процессе лечения и реабилитации полезными могут быть следующие объективные методы: измерение антропометрических данных (индекс массы тела, окружность талии и бедер), рН-среды и микробиоценоза влагалища, УЗИ и МРТ органов малого таза, брюшной полости, забрюшинного пространства, лабораторные анализы крови, включая фактор некроза опухоли альфа (англ. tumor necrosis factor alpha, TNF-α), интерлейкин-6 (англ. interleukin-6, IL-6), раковый эмбриональный антиген (англ. carcinoembryonic antigen, CEA) и онкомаркеры СА-125 и СА-19.9, а также специфические для РШМ маркеры – антиген плоскоклеточной карциномы (англ. squamous cell carcinoma antigen, SCC) и онкопротеин р16INK4a. SCC представляет собой важный прогностический маркер, так как отражая степень дифференцировки клеток, он может указывать на рецидив заболевания или его прогрессирование, а онкопротеин р16INK4a не выявляется при отсутствии дисплазии эпителия шейки матки [35–37].
Реабилитация пациенток после лечения рака шейки матки / Rehabilitation of treated cervical cancer patients
На КЖ пациенток с РШМ влияет множество факторов, поэтому восстановление таких больных требуется во всех аспектах с междисциплинарном подходом. К основным принципам организации реабилитации онкогинекологических больных относятся: работа мультидисциплинарной реабилитационной команды; своевременное выявление социальной и психологической дезадаптации, мониторинг КЖ, психологического и физического статуса пациентки в течение всего лечения; разработка индивидуального комплекса восстановительных мероприятий [15][37–39].
Программа реабилитации основана на модификации образа жизни; психотерапевтической поддержке; климато- и ландшафтотерапии; укреплении мышц тазового дна, БОС-терапии (методы с применением биологической обратной связи); физиотерапевтических методах (гипербарическая оксигенация, магнитотерапия, электросон, ксенонотерапия).
Модификация образа жизни / Lifestyle modification
Самым первостепенным шагом является модификация образа жизни, в которую входят: разнообразное сбалансированное питание, богатое витаминами, микроэлементами; нутритивная поддержка; снижение массы тела при ожирении; повышение физической активности (йога, групповые кардиотренировки, аэробика, плавание, пилатес и др.); соблюдение режима труда и отдыха; нормализация сна; прогулки на свежем воздухе; снижение экзогенного стресса, дискомфорта [39–43].
Методом реабилитации, оказывающим благоприятное воздействие одновременно на физическое и эмоциональное состояние, является терренкур – вариант реабилитации, предусматривающий дозированные физические нагрузки в виде пешеходных прогулок, восхождений в гористой местности по определённым, размеченным маршрутам. С учетом индивидуальных особенностей и сопутствующих заболеваний предлагаются разные тропы: до 500 м, до 1500 м, до 3000 м. Красивые виды горной местности наряду со свежим воздухом повышают настроение, успокаивают и расслабляют пациенток.
Укрепление мышц тазового дна / Pelvic floor muscle strengthening
Очень важным в реабилитации женщин онкогинекологического профиля является укрепление мышц тазового дна (упражнения Кегеля и набирающая популярность БОС-терапия).
Для обеспечения хорошего функционального состояния мышц тазового дна обычно используют изометрические упражнения. При слабости мышц тазового дна внутренним половым органам женщины не удается сохранить свое нормальное положение, что нарушает их функции. Поэтому укрепление тазовой диафрагмы – задача актуальная практически при всех патологических состояниях в области малого таза [43].
В последнее время все больше внимания привлекает инновационный реабилитационный метод БОС-терапии, во время которой происходит непрерывный мониторинг физиологических показателей (активности мышц тазового дна и мышц брюшины) в режиме реального времени и сознательном управлении ими с помощью мультимедийных или игровых подходов.
Например, пациент, напрягая и расслабляя мышцы тазового дна, управляет полетом птицы на экране специальной программы БОС-терапии, что позволяет ему в игровой форме научиться правильно активировать и тренировать мышцы тазового дна, тем самым укрепляя их.
Обработка сигналов активности мышц тазового дна аппаратным обеспечением устройства БОС-терапии и передача их на монитор происходят в режиме реального времени. Пациентка может видеть на экране отображающуюся активность своих мышц тазового дна. Также к пациентке присоединен пояс регистрации активности брюшных мышц, работа которых тоже отражается на экране. По принципу обратной связи женщина может видеть на мониторе графическое отображение работы своих мышц и изменять, регулировать их сокращение для достижения необходимых условий тренировки, каждый раз закрепляя эффект [15][16][44][45].
Физиотерапевтические методы / Physiotherapy methods
Для реабилитации важную роль играют физиотерапевтические методы, такие как гипербарическая оксигенация, магнитотерапия, лимфодренажная терапия, электросон, дарсонвализация и т. д. Физиотерапевтические методы способствуют улучшению локальной микроциркуляции, снижению тазовой боли и отеков, лимфедемы, восстановлению чувствительности и тонуса мышечных волокон, укреплению связочного аппарата [15][38][40][41][44].
Психотерапевтическая поддержка / Psychotherapeutic support
Психотерапия – неотъемлемый компонент комплексной реабилитации. На всем периоде ведения пациенток с РШМ, включая реабилитацию, требуется психологическая поддержка (групповая/индивидуальная психотерапия). Доказано, что включение психотерапии в курс лечения/реабилитации позволяет повысить выживаемость. Психотерапия корректирует психический статус пациента, а также сама по себе благоприятно воздействует на КЖ, способствуя нормализации гормонального баланса [46][47]. Пациенткам с РШМ особенно важно наличие психологической поддержки, поскольку сам факт постановки диагноза в значительной степени снижает КЖ, а также они сталкиваются с осложнениями противоопухолевого лечения. Психореабилитация онкологических больных – отдельное направление в реабилитации, имеющее свои подходы и методики, которые совершенствуются с каждым годом. Психотерапевты, психологи, сексологи работают с измененным восприятием собственного тела пациентками, их социальной дезадаптацией, сексуальной дисфункцией, страхом рецидива/смерти/боли, чувством тревоги и апатии. Психотерапевтическая беседа должна начинаться с объяснения патогенеза заболевания, симптомов, способов терапии, чтобы избавить от неверных представлений о болезни, чувства неопределенности, которые порождают тревожность у пациента. Дальнейшая коррекция предусматривает работу с индивидуальными проблемами психоэмоционального спектра [48][49].
Санаторно-курортное лечение / Sanatorium-resort therapy
Компонентами санаторно-курортного лечения с использованием природных ресурсов являются минеральные воды, климато- и ландшафтотерапия. Одновременное положительное влияние факторов окружающей среды на физиологические и психологические мишени позволяет эффективно контролировать КЖ. Лечебные прогулки, солнечные ванны, аэротерапия, терренкур оказывают благоприятное воздействие на физическое и эмоциональное состояние пациентки [15].
Заключение / Conclusion
Агрессивное лечение РШМ отрицательно отражается на всех сферах жизни женщины, снижая ее общее качество. Объемные хирургические вмешательства, химиолучевая терапия способствуют развитию ПОЭС, ГУМС, ВВА, постлучевых поражений, лимфедемы, растройств желудочно-кишечного тракта, рецидивирующих инфекций мочеполового тракта, психологическим и социальным проблемам, сексуальной дисфункции. С учетом тенденции к «омоложению» ЗНО женской репродуктивной системы, психоэмоциональный дисбаланс еще сильнее выражен у пациенток репродуктивного возраста, которым важно осуществить мечту материнства и создания семьи, сохранить свою привлекательность и социальную активность.
Разработанная маршрутизация пациенток с РШМ включает четкие этапы с установленными на каждый из них сроками. Такой подход в сочетании с началом психотерапевтической поддержки как меры пререабилитации способствует укреплению надежды пациентки на позитивный исход, противодействуя насколько возможно снижению КЖ и развитию дистресса. В тактике ведения больных после лечения РШМ необходимо использовать комплексную «активную» реабилитацию и проведение в ЦАОП контрольных обследований первые 12 мес после окончания противоопухолевого специализированного лечения.
Список литературы
1. Sung H., Ferlay J., Siegel R.L. et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021;71(3):209–49. https://doi.org/10.3322/caac.21660.
2. Soerjomataram I., Bray F. Planning for tomorrow: global cancer incidence and the role of prevention 2020–2070. Nat Rev Clin Oncol. 2021;18(10):663–72. https://doi.org/10.1038/s41571-021-00514-z.
3. Cостояние онкологической помощи населению России в 2021 году. Под ред. А.Д. Каприна, В.В. Старинского, А.О. Шахзадовой. М.: МНИОИ имени П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2022. 239 с. Режим доступа: https://oncologyassociation.ru/wp-content/uploads/2022/05/sostoyanie-onkologicheskojpomoshhi-naseleniyu-rossii-v-2021-godu.pdf. [Дата обращения: 25.08.2023].
4. Европейский портал информации здравоохранения. Заболеваемость раком шейки матки. Режим доступа: https://gateway.euro.who.int/ru/indicators/hfa_377-2360-incidence-of-cervix-uteri-cancer-per-100-000/?id=19308&fullGraph=true. [Дата обращения: 25.08.2023].
5. Клинические рекомендации. Рак шейки матки. М.: Министерство здравоохранения Российской Федерации, 2020. 66 c. Режим доступа: https://oncology-association.ru/wp-content/uploads/2020/09/rak_shejki_ matki.pdf. [Дата обращения: 25.08.2023].
6. Хохлова С.В., Коломиец Л.А., Кравец О.А. и др. Практические рекомендации по лекарственному лечению рака шейки матки. Злокачественные опухоли: Практические рекомендации RUSSCO #3s2. 2021;11:197–217. https://doi.org/10.18027/2224-5057-2021-11-3s2-13.
7. Smith E.S., Moon A.S., O'Hanlon R. et al. Radical trachelectomy for the treatment of early-stage cervical cancer: a systematic review. Obstet Gynecol. 2020;136(3):533–42. https://doi.org/10.1097/AOG.0000000000003952.
8. Kuznicki M.L., Chambers L.M., Morton M. et al. Fertility-sparing surgery for early-stage cervical cancer: a systematic review of the literature. J Minim Invasive Gynecol. 2021;28(3):513–526.e1. https://doi.org/10.1016/j.jmig.2020.10.013.
9. Okugawa K., Yahata H., Ohgami T. et al. An update of oncologic and obstetric outcomes after abdominal trachelectomy using the FIGO 2018 staging system for cervical cancer: a single-institution retrospective analysis. J Gynecol Oncol. 2023;34(3):e41. https://doi.org/10.3802/jgo.2023.34.e41.
10. Bhatla N., Tomar S., Meena J. et al. Adjuvant treatment in cervical, vaginal and vulvar cancer. Best Pract Res Clin Obstet Gynaecol. 2022;78:36–51. https://doi.org/10.1016/j.bpobgyn.2021.07.005.
11. Dyer B.A., Feng C.H., Eskander R. et al. Current status of clinical trials for cervical and uterine cancer using immunotherapy combined with radiation. Int J Radiat Oncol Biol Phys. 2021;109(2):396–412. https://doi.org/10.1016/j.ijrobp.2020.09.016.
12. Rubinstein M.M., Makker V. Optimizing immunotherapy for gynecologic cancers. Curr Opin Obstet Gynecol. 2020;32(1):1–8. https://doi.org/10.1097/GCO.0000000000000603.
13. Corte L.D., Barra F., Foreste V. et al. Advances in paclitaxel combinations for treating cervical cancer. Expert Opin Pharmacother. 2020;21(6):663– 77. https://doi.org/10.1080/14656566.2020.1724284.
14. Tewari K.S., Sill M.W., Long H.J. et al. Improved survival with bevacizumab in advanced cervical cancer. N Engl J Med. 2014;370(8):734–43. https://doi.org/10.1056/NEJMoa1309748.
15. Блинов Д.В., Солопова А.Г., Плутницкий А.Н. и др. Организация здравоохранения в сфере реабилитации пациенток с онкологическими заболеваниями репродуктивной системы. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2022;15(1):119–30. https://doi.org/10.17749/2070-4909/farmakoekonomika.2022.132.
16. Seland M., Skrede K., Lindemann K. et al. Distress, problems and unmet rehabilitation needs after treatment for gynecological cancer. Acta Obstet Gynecol Scand. 2022;101(3):313–22. https://doi.org/10.1111/aogs.14310.
17. Lev-Sagie A. Vulvar and vaginal atrophy: physiology, clinical presentation, and treatment considerations. Clin Obstet Gynecol. 2015;58(3):476–91. https://doi.org/10.1097/GRF.0000000000000126.
18. Nappi R.E., Palacios S., Panay N. et al. Vulvar and vaginal atrophy in four European countries: evidence from the European REVIVE Survey. Climacteric. 2019;19(2):188–97. https://doi.org/10.3109/13697137.2015.1107039.
19. Krychman M., Graham S., Bernick B. et al. The women's EMPOWER survey: women's knowledge and awareness of treatment options for vulvar and vaginal atrophy remains inadequate. J Sex Med. 2017;14(3):425–33. https://doi.org/10.1016/j.jsxm.2017.01.011.
20. Zhang J., Ju X., Feng Z. et al. Progressive resistance exercise training to prevent lower-limb lymphedema after cervical cancer surgery: a feasibility study. Asia Pac J Oncol Nurs. 2021;9(1):32–8. https://doi.org/10.1016/j.apjon.2021.12.002.
21. Pieterse Q.D., Kenter G.G., Maas C.P. et al. Self-reported sexual, bowel and bladder function in cervical cancer patients following different treatment modalities: longitudinal prospective cohort study. Int J Gynecol Cancer. 2013;23(9):1717–25. https://doi.org/10.1097/IGC.0b013e3182a80a65.
22. Bona A.F., Ferreira K.R., de Moura Carvalho R.B. et al. Incidence, prevalence, and factors associated with lymphedema after treatment for cervical cancer: a systematic review. Int J Gynecol Cancer. 2020;30(11):1697–704. https://doi.org/10.1136/ijgc-2020-001682.
23. Hu H., Fu M., Huang X. et al. Risk factors for lower extremity lymphedema after cervical cancer treatment: a systematic review and meta-analysis. Transl Cancer Res. 2022;11(6):1713–21. https://doi.org/10.21037/tcr-22-1256.
24. Сычева И.В. Лучевые повреждения органов малого таза у онкогинекологических больных и их лечение. Cвидетельство о регистрации базы данных RU RU2020620609, 27.03.2020. Заявка №2020620908 от 19.06.2020. Программы ЭВМ. Базы данных. Топологии интегральных микросхем. М.: Федеральный институт промышленной собственности. 2020;(4):99–105.
25. Fawaz Z.S., Barkati M., Beauchemin M.C. et al. Cervical necrosis after chemoradiation for cervical cancer: case series and literature review. Radiat Oncol. 2013;8:220. https://doi.org/10.1186/1748-717X-8-220.
26. Kirchheiner K., Fidarova E., Nout R.A. et al. Radiation-induced morphological changes in the vagina. Strahlenther Onkol. 2012;188(11):1010–7. https://doi.org/10.1007/s00066-012-0222-0.
27. Leiper K., Morris A.I. Treatment of radiation proctitis. Clin Oncol (R Coll Radiol). 2007;19(9):724–9. https://doi.org/10.1016/j.clon.2007.07.008.
28. Barker C.L., Routledge J.A., Farnell D.J. et al. The impact of radiotherapy late effects on quality of life in gynaecological cancer patients. Br J Cancer. 2009;100(10):1558–65. https://doi.org/10.1038/sj.bjc.6605050.
29. Ji J., Zhu H., Zhao J.Z. et al. Negative emotions and their management in Chinese convalescent cervical cancer patients: a qualitative study. J Int Med Res. 2020;48(9):300060520948758. https://doi.org/10.1177/0300060520948758.
30. Mantegna G., Petrillo M., Fuoco G. et al. Long-term prospective longitudinal evaluation of emotional distress and quality of life in cervical cancer patients who remained disease-free 2-years from diagnosis. BMC Cancer. 2013;13:127. https://doi.org/10.1186/1471-2407-13-127.
31. Park S.Y., Bae D.S., Nam J.H. et al. Quality of life and sexual problems in disease-free survivors of cervical cancer compared with the general population. Cancer. 2007;110(12):2716–25. https://doi.org/10.1002/cncr.23094.
32. Bjelic-Radisic V., Jensen P.T., Vlasic K.K. et al. Quality of life characteristics inpatients with cervical cancer. Eur J Cancer. 2012;48(16):3009–18. https://doi.org/10.1016/j.ejca.2012.05.011.
33. Froeding L.P., Ottosen C., Rung-Hansen H. et al. Sexual functioning and vaginal changes after radical vaginal trachelectomy in early stage cervical cancer patients: a longitudinal study. J Sex Med. 2014;11(2):595–604. https://doi.org/10.1111/jsm.12399.
34. Wiegel M., Meston C., Rosen R. The female sexual function index (FSFI): cross-validation and development of clinical cutoff scores. J Sex Marital Ther. 2005;31(1):1–20. https://doi.org/10.1080/00926230590475206.
35. Liu Z., Shi H. Prognostic role of squamous cell carcinoma antigen in cervical cancer: a meta-analysis. Dis Markers. 2019;2019:6710352. https://doi.org/10.1155/2019/6710352.
36. Прилепская В.Н. ВПЧ-ассоциированные заболевания шейки матки: скрининг, методы обследования, принципы лечения. Гинекология. 2019;21(3):6–8. https://doi.org/10.26442/20795696.2019.3.190595.
37. Бегович Ё., Солопова А.Г., Хлопкова С.В. и др. Возможности и перспективы эпигенетической реабилитации у пациенток с наружной формой генитального эндометриоза. Врач. 2022;33(5):5–8. https://doi.org/10.29296/25877305-2022-05-01.
38. Власина А.Ю., Солопова А.Г., Иванова Е.А., Блбулян Т.А. «Противораковая диета», или принципы рационального питания онкогинекологических больных в период реабилитации. Врач. 2020;31(4):3–7. https://doi.org/10.29296/25877305-2020-04-01.
39. Li X., Liu L., He J. et al. Analysis of the effectiveness of the application of pelvic floor rehabilitation exercise and the factors influencing its selfefficacy in postoperative patients with cervical cancer. Front Oncol. 2023;13:1118794. https://doi.org/10.3389/fonc.2023.1118794.
40. Li H., Zhou C.K., Song J et al. Curative efficacy of low frequency electrical stimulation in preventing urinary retention after cervical cancer operation. World J Surg Oncol. 2019;17(1):141. https://doi.org/10.1186/s12957-019-1689-2.
41. Cullen K., Fergus K., DasGupta T. et al. Toward clinical care guidelines for supporting rehabilitative vaginal dilator use with women recovering from cervical cancer. Support Care Cancer. 2013;21(7):1911–7. https://doi.org/10.1007/s00520-013-1726-6.
42. Sacomori C., Araya-Castro P., Diaz-Guerrero P. et al. Pre-rehabilitation of the pelvic floor before radiation therapy for cervical cancer: a pilot study. Int Urogynecol J. 2020;31(11):2411–8. https://doi.org/10.1007/s00192-020-04391-5.
43. Huang Y.-C., Chang K.-V. Kegel Exercises. In: StatPearls. Treasure Island (FL): StatPearls Publishing; May 1, 2023.
44. Wu X., Liu Y., Zhu D. et al. Early prevention of complex decongestive therapy and rehabilitation exercise for prevention of lower extremity lymphedema after operation of gynecologic cancer. Asian J Surg. 2021;44(1):111–5. https://doi.org/10.1016/j.asjsur.2020.03.022.
45. Cross D., Waheed N., Krake M., Gahreman D. Effectiveness of supervised Kegel exercises using bio-feedback versus unsupervised Kegel exercises on stress urinary incontinence: a quasi-experimental study. Int Urogynecol J. 2023;34(4):913–20. https://doi.org/10.1007/s00192-022-05281-8.
46. Макацария А.Д., Блинов Д.В., Бицадзе В.О., Хизроева Д.Х. Лечение эстриолом вульвовагинальной атрофии в постменопаузе: обновление научных данных 2014–2018 гг. Акушерство, Гинекология и Репродукция. 2019;13(3):227–38. https://doi.org/10.17749/2313-7347.2019.13.227-238.
47. Shi Y., Cai J., Wu Z. et al. Effects of a nurse-led positive psychology intervention on sexual function, depression and subjective well-being in postoperative patients with early-stage cervical cancer: A randomized controlled trial. Int J Nurs Stud. 2020;111:103768. https://doi.org/10.1016/j.ijnurstu.2020.103768.
48. Солопова А.Г., Блинов Д.В., Бегович Ё. и др. Неврологические расстройства после гистерэктомии: от патогенеза к клинике. Эпилепсия и пароксизмальные состояния. 2022;14(1):54–64. https://doi.org/10.17749/2077-8333/epi.par.con.2022.115.
49. Солопова А.Г., Блинов Д.В., Демьянов С.В. и др. Эпигенетические аспекты реабилитации онкогинекологических больных. ФАРМАКОЭКОНОМИКА. Современная фармакоэкономика и фармакоэпидемиология. 2022;15(2):294–303. https://doi.org/10.17749/2070-4909/farmakoekonomika.2022.141.
Об авторах
С. А. АкавоваРоссия
Акавова Саида Абдулкадыровна – врач-онколог, зав. Центром амбулаторной поликлинической помощи
117152 Москва, Загородное шоссе, д. 18А, стр. 7
А. Г. Солопова
Россия
Солопова Антонина Григорьевна – д.м.н., профессор кафедры акушерства, гинекологии и перинатальной медицины Клинического института детского здоровья имени Н.Ф. Филатова
119991 Москва, ул. Большая Пироговская, д. 2, стр. 4
Scopus Author ID: 6505479504
Researcher ID: Q-1385-2015
Д. В. Блинов
Россия
Блинов Дмитрий Владиславович – к.м.н., ассистент кафедры спортивной медицины и медицинской реабилитации Института клинической медицины имени Н.В. Склифосовского; руководитель по медицинским и научным вопросам; доцент кафедрыспортивной, физической и реабилитационной медицины
119991 Москва, ул. Большая Пироговская, д. 2, стр. 4
127006 Москва, ул. Садовая-Триумфальная, д. 4–10
123056 Москва, 2-я Брестская ул., д. 5, с. 1–1а
Scopus Author ID: 6701744871
Researcher ID: E-8906-2017
RSCI: 9779-8290
Е. Е. Ачкасов
Россия
Ачкасов Евгений Евгеньевич – д.м.н., профессор, зав. кафедрой спортивной медицины и медицинской реабилитации Института клинической медицины имени Н.В. Склифосовского, директор Клиники медицинской реабилитации
119991 Москва, ул. Большая Пироговская, д. 2, стр. 4
В. Н. Галкин
Россия
Галкин Всеволод Николаевич – д.м.н., профессор, главный врач
117152 Москва, Загородное шоссе, д. 18А, стр. 7
Д. И. Корабельников
Россия
Корабельников Даниил Иванович – к.м.н., профессор кафедры внутренних болезней с курсами семейной медицины, функциональной диагностики, инфекционных болезней, ректор
123056 Москва, 2-я Брестская ул., д. 5, с. 1–1а
А. Н. Мнацаканьян
Россия
Мнацаканьян Анна Никитична – к.ф.н., доцент кафедры Л2
105005 Москва, 2-я Бауманская ул., д. 5, стр. 1
Д. А. Петренко
Россия
Петренко Дарья Андреевна – клинический ординатор кафедры клинической фармакологии и пропедевтики внутренних болезней
119991 Москва, ул. Большая Пироговская, д. 2, стр. 4
Г. К. Быковщенко
Россия
Быковщенко Георгий Константинович – студент 6-го курса
119991 Москва, ул. Большая Пироговская, д. 2, стр. 4
П. Л. Хазан
Россия
Хазан Петр Леонидович – к.м.н., врач-уролог, клинический фармаколог, старший научный сотрудник группы воспалительных заболеваний и клинической фармакологии
105425 Москва, 3-я Парковая ул., д. 51, стр. 1
Рецензия
Для цитирования:
Акавова С.А., Солопова А.Г., Блинов Д.В., Ачкасов Е.Е., Галкин В.Н., Корабельников Д.И., Мнацаканьян А.Н., Петренко Д.А., Быковщенко Г.К., Хазан П.Л. Лечение и реабилитация при раке шейки матки: опыт организации маршрутизации пациентов. Акушерство, Гинекология и Репродукция. 2023;17(5):625-637. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.461
For citation:
Akavova A.A., Solopova A.G., Blinov D.V., Achkasov E.E., Galkin V.N., Korabelnikov D.I., Mnatsakanyan A.N., Petrenko D.A., Bykovshchenko G.K., Khazan P.L. Treatment and rehabilitation for cervical cancer: the experience of patient journey management. Obstetrics, Gynecology and Reproduction. 2023;17(5):625-637. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2023.461

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.











































