Перейти к:
Материнская смертность в современном мире
https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.279
Аннотация
Цель: провести анализ причин и уровня материнской смертности (МС) в мире по данным, опубликованным за последние 7 лет.
Материалы и методы. Проведен поиск публикаций в базе PubMed/MEDLINE по критериям: метаанализ, открытые полнотекстовые статьи, английский язык, период 2015–2021 гг. Использован принцип PICO (англ. Patient/Problem, Intervention, Comparison, Outcome) и ключевые слова «maternal mortality causes», «maternal death causes», «maternal outcomes». Поиск завершен 13 октября 2021 г., всего найдено 137 результатов.
Результаты. В условиях пандемии COVID-19 изменяется и коэффициент МС и структура причин. Первые недели локдауна показали увеличение госпитальной летальности беременных с 0,13 до 0,20 % (p = 0,01), а в структуре МС значительно возросла доля респираторных заболеваний до 32 % против 5,6 %. В отдельных регионах МС от COVID-19 достигала экстравысоких значений свыше 3399 на 100 тыс. живорождений и привела к увеличению коэффициента МС. Значимое место среди причин МС занимают болезни сердца и сосудов – перикардит, инфаркт миокарда, тромбоэмболия. Уровень МС от болезней сердца обратно связан с уровнем дохода населения. Кардиомиопатия является причиной смерти у 4 % (95 % доверительный интервал (95 % ДИ) = 2–7) матерей в развитых странах и у 14 % (95 % ДИ = 10–18) в развивающихся. Летальность спустя 6 нед после родов среди женщин, перенесших инфаркт миокарда, связанный с беременностью, составляет 5,03 % (95 % ДИ = 3,78–6,27). Летальность, связанная с тромбоэмболией, среди женщин с механическим клапаном сердца зависит от средства, использованного для профилактики тромбоза, и составляет от 0,9 (95 % ДИ = 0,1–1,6) для антагонистов витамина К до 3,4 (95 % ДИ = 0–7,7) для нефракционированного гепарина в пересчете на 100 беременных с механическим клапаном сердца. В странах с низким и средним уровнем дохода доля анестезии в структуре прямых причин МС после 2000 г. уменьшилась с 3,5 % (95 % ДИ = 2,9–4,3) до 2,4 % (95 % ДИ = 1,9–2,9). Сохраняется высокий шанс МС при нарушении адаптации к беременности: отношение шансов (ОШ) = 17 (95 % ДИ = 9,6–28,8) для гипертензии, ОШ = 3,70 (95 % ДИ = 1,72–7,99) для HELLP-синдрома с острым повреждением почек. Тяжелые акушерские осложнения – причина МС в странах Африки к югу от Сахары и Южной Азии: кровотечение (ОШ = 28,8; 95 % ДИ = 20,3– 40,7), преэклампсия или эклампсия (ОШ = 9,13; 95 % ДИ = 6,10–13,7), инфекции у матери в антенатальном периоде (ОШ = 2,80; 95 % ДИ = 1,63–4,80). Высокая смертность в этих странах связана с тем, что до 67 % беременных не получают дородовый медицинский уход, рожают преимущественно дома. В Эфиопии домашние затрудненные роды заканчиваются смертью матери в 17,27 %, разрыв матки становится причиной смерти 7,75 % женщин.
Заключение. Пандемия COVID-19 внесла значимый вклад в МС. Болезни сердечно-сосудистой системы существенно повышают риск МС и летальности в отдаленные сроки после родов. Для стран с традиционно домашними родами при отсутствии медицинской помощи сохраняется высокая МС в связи с затрудненными и затяжными родами, осложненными разрывом матки.
Для цитирования:
Барановская Е.И. Материнская смертность в современном мире. Акушерство, Гинекология и Репродукция. 2022;16(3):296-305. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.279
For citation:
Baranovskaya E.I. Maternal mortality in modern world. Obstetrics, Gynecology and Reproduction. 2022;16(3):296-305. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.279
Введение / Introduction
По данным Всемирной организации здравоохранения (ВОЗ), в 2017 г. в мире произошло 130 тыс. случаев смерти женщин от причин, связанных с беременностью и родами. Коэффициент материнской смертности (КМС) – число случаев материнской смерти (МС) на 100 тыс. живорождений в мире ранжируется от экстремально высокого, что более 1000, до минимального. В 2017 г. максимум КМС составил в трех странах: Южный Судан – 1150, Чад – 1140 и Сьерра-Леоне – 1120, наименьший КМС – 2–3 зафиксирован в Норвегии, Польше, Израиле, Финляндии, Республике Беларусь [1][2].
Лидирующие причины МС – кровотечение и инфекция преимущественно после родов, гипертензивные нарушения, включая преэклампсию и эклампсию, небезопасный аборт [3][4]. Высокие показатели МС тесно связаны с социально-экономическим развитием стран и низким уровнем дохода населения [1][5]. В основе этих проблем находится недоступность квалифицированной медицинской помощи, что имеет 2 аспекта: 1) со стороны населения – бедность, низкая информированность, приверженность культурным обычаям; 2) со стороны медицинских учреждений – их удаленность на большие расстояния и низкое качество помощи [3].
В странах с высоким уровнем дохода населения среди причин МС возрастает доля заболеваний сердечно-сосудистой системы, что связывают с ростом заболеваемости артериальной гипертензией, ожирением, сахарным диабетом и с отложенным материнством на более старший возраст [6]. В странах с низким и средним уровнем дохода населения есть проблема беременности у подростков – 9–24 % беременных в возрасте 15–19 лет [4].
С 2019 г. общество и система здравоохранения стран мира получила новое испытание – пандемию коронавирусной инфекции COVID-19. В систему здравоохранения стран встраиваются киберформы дистанционного взаимодействия с обществом, экстренно разрабатываются и внедряются методы лечения и профилактики COVID-19, однако первые месяцы распространения новой коронавирусной инфекции связаны с высокой смертностью людей. Влияет ли пандемия COVID-19 на уровень и структуру МС, уже можно подводить предварительные итоги, что однако не отменяет имеющиеся тяжелые акушерские проблемы – кровотечения, преэклампсия, небезопасный аборт и др. Поэтому в настоящий обзор вошли публикации за период до начала и во время пандемии. Цель: провести анализ причин и уровня МС в мире по данным, опубликованным за последние 7 лет.
МАТЕРИАЛЫ И МЕТОДЫ / MATERIALS AND METHODS
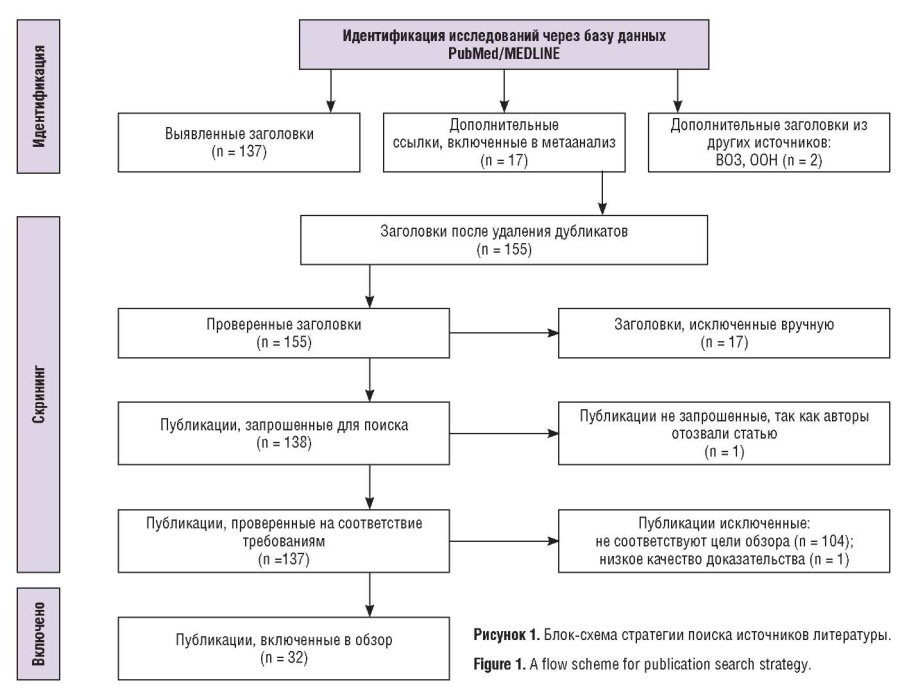
Проведен анализ открытых полнотекстовых публикаций за период 2015–2021 гг. Для поиска источников информации использовали базу PubMed/MEDLINE, так как эта база данных охватывает значительную долю мировых медицинских изданий, является поставщиком информации или предоставляет доступ к другим базам. Поиск включал статьи на английском языке, тип статей – метаанализ, свободный полный текст. Стратегия поиска строилась по принципу PICO (англ. Patient/Problem, Intervention, Comparison, Outcome; Пациент/Проблема, Вмешательство, Сравнение, Исход). Для запроса применили ключевые слова «maternal mortality causes», «maternal death causes», «maternal outcomes». Поиск завершен 13 октября 2021 г., всего найдено 137 результатов. Дополнительно включены материалы двух веб-ресурсов – ВОЗ и база данных ООН. Для уточнения данных о МС, обобщенных в метаанализах, использованы приведенные в них источники. Одна публикация обозначена как «низкое качество доказательства», так как лишь констатировала факт смерти. На рисунке 1 представлена стратегия поиска публикаций согласно подходу PRISMA (англ. Preferred Reporting Items for Systematic reviews and Meta-Analyses; Предпочтительные элементы представления данных для систематических обзоров и метаанализов). В соответствии с целью данного исследования важными требованиями к источникам были прозрачность выполнения исследования с указанием даты, места и обстоятельств случаев МС, способа получения данной информации. Для МС, связанной с пандемией COVID-19, требовалось лабораторное подтверждение COVID-19, описание причины смерти.
РЕЗУЛЬТАТЫ / RESULTS
Международный Альянс по улучшению здоровья матерей и новорожденных (англ. Alliance for Maternal and Newborn Health Improvement, AMANHI) при поддержке ВОЗ исследовал распространение тяжелых акушерских осложнений и смерть матери, связанную с беременностью, в 9 регионах 8 стран Африки к югу от Сахары и Южной Азии с 2012 по 2015 гг. с общей численностью населения 4 млн человек. Поскольку в этих странах традиционно рожают дома, то информацию собирали специально обученные работники при посещении на дому 735 тыс. женщин репродуктивного возраста каждые 2–3 мес за исключением Замбии, где 96 % беременных до родов имеют медицинский уход. Для исследования учитывали 4 тяжелых акушерских осложнения – акушерское кровотечение, гипертонические расстройства во время беременности, инфекции, связанные с беременностью, а также затяжные или затрудненные роды. Смерть матери, связанную с беременностью (англ. pregnancyrelated death of women), определили как смерть женщины по любой причине во время беременности или в течение 42 дней после окончания беременности независимо от продолжительности и места беременности, рассчитанной на 100 тыс. рождений живыми и мертвыми детьми. В расчет принимали беременность на сроке 28 нед и более. В исследование были включены всего 114 050 беременностей. Около 9 % матерей были в возрасте от 15 до 19 лет, но в трех странах Африки матерей-подростков было 24,5 % в Замбии, 19,0 % в Кении и 17,3 % в Конго [4].
Кровотечение имели до родов 2,2 % (95 % доверительный интервал (95 % ДИ) = 1,5–2,9) и после родов 1,7 % (95 % ДИ = 1,2–2,2); преэклампсия/эклампсия была у 1,4 % (95 % ДИ = 0,9–2,0), гестационная гипертензия – у 7,4 % (95 % ДИ = 4,6–10,1). Кесарево сечение было проведено лишь у 5,7 %, тогда как затяжные или затрудненные роды были у 11,1 % (95 % ДИ = 5,4– 16,8). Признаки инфекции отмечены до родов у 9,1 % (95 % ДИ = 5,6–12,6), после родов – у 8,6 % (95 % ДИ = 4,4–12,8). Смертность, связанная с беременностью, составляла 187 на 100 тыс. родов, причем в родах умирали 65 рожениц на 100 тыс. родов. Статистическая связь смерти матери имелась для послеродового кровотечения (отношение шансов (ОШ) = 28,8; 95 % ДИ = 20,3–40,7), преэклампсии или эклампсии (ОШ = 9,13; 95 % ДИ = 6,10–13,7), инфекции у матери в антенатальном периоде (ОШ = 2,80; 95 % ДИ = 1,63–4,80). Смерть, связанная с беременностью, ассоциировалась с многоплодием (ОШ = 2,75; 95 % ДИ = 1,21–6,28), кесаревым сечением в анамнезе (ОШ = 2,56; 95 % ДИ = 1,43–4,61), бедностью (ОШ = 2,31; 95 % ДИ = 1,21–4,41), поздним репродуктивным возрастом (ОШ = 1,71; 95 % ДИ = 1,03–2,84) [4].
Коронавирусная инфекция COVID-19 / COVID-19 infection
С началом пандемии даже относительно короткий период наблюдения показал увеличение МС, что объяснялось самоизоляцией и ограничениями в перемещении людей, снижением доступности плановых визитов. Особенно это наглядно в странах с высокой плотностью населения и быстрым темпом распространения болезни. В метаанализ J. Yang с соавт. (2021) [7] включены данные V. Kumari с соавт. (2020) [8] о МС в короткие сроки от начала пандемии. Так, в западной Индии локдаун введен 25.03.2020, и сравнение в период до пандемии и после ее начала в течение 10 нед показало рост госпитальной летальности беременных от 0,13 до 0,20 % (p = 0,01), мертворождений – от 2,25 до 3,15 % (p = 0,02) [8].
У 43,5–92,0 % беременных отсутствуют симптомы инфекции при подтвержденном SARS-CoV-2 по результатам теста полимеразной цепной реакции в реальном времени (ПЦР-РВ). Метаанализ с участием 1287 беременных показал особенности клинического течения SARS-CoV-2 при беременности, лихорадка присутствовала только у 44 %, но критическое состояние пациента было так же часто, как и у небеременных того же возраста [9]. В данном отчете из 60 публикаций в 2 источниках сообщают о материнской смерти – один случай в январе 2020 г. в Ухане (Китай) [10] и 7 случаев в Иране [11]. Первые сообщения о влиянии COVID-19 на течение и исход беременности были из Китая. M. Sun с соавт. (2020) описывают 3 наблюдения в провинции Хэнань (Henan), из которых одна 30-летняя женщина умерла на 35 день после операции кесарева сечения на сроке гестации 30,5 нед. Операция была выполнена на 4-й день болезни с имеющейся лихорадкой, одышкой, кашлем и лабораторными признаками воспаления, после операции состояние родильницы прогрессивно ухудшалось [10]. В Иране в течение 30-дневного периода февраль-март 2020 г. в 7 родильных домах III уровня было известно о 9 пациентках с тяжелым течением подтвержденного COVID-19, их которых по состоянию на 20.04.2020 умерли 7 женщин. У всех 7 умерших пациенток болезнь протекала с тяжелым острым респираторным синдромом и гипоксемией, что потребовало искусственной вентиляции легких. Родоразрешены были 5 женщин, в том числе у одной произошли вагинальные роды мертвым плодом на сроке 30 нед, остальным 4 выполнено кесарево сечение. В 2 случаях у пациенток с двойней на сроке 24 нед наступила антенатальная гибель плодов при тяжелом состоянии матери за 1-й и 4-й дни до ее смерти. Из описываемых 9 наблюдений перинатальные потери были в 5 случаях – у 4 пациенток плоды погибли антенатально, в одном случае близнецы со сроком гестации 28 нед умерли в неонатальном периоде. Из 7 случаев смерти матери у троих дети остались живыми [11].
Метаанализ из 24 исследований сообщает о 1100 беременных с COVID-19, из которых у 440 диагноз подтвержден ПЦР-исследованием мазка из носоглотки, у остальных имелись клинические симптомы и типичные признаки по результатам компьютерной томографии (КТ). Пневмония подтверждена у 89 % (95 % ДИ = 70–100) пациенток, в отделении интенсивной терапии лечились 8 %. Зарегистрировано 5 случаев материнской смерти [12]. В данный метаанализ включены исследования, проведенные в Китае, Европе и США до 08.05.2020, и общее число 1100 наблюдений содержит одну когорту 427 беременных из 194 больниц с акушерскими отделениями, вошедших в проспективное популяционное исследование в Великобритании с использованием национальной системы акушерского надзора (англ. UK Obstetric Surveillance System, UKOSS). По данным UKOSS, в период с 01.03.2020 по 14.04.2020 с подтвержденной SARS-CoV-2 инфекцией были госпитализированы 427 беременных, что составило 4,9 на 1000 рождений. Бóльшая доля этих пациенток были чернокожими или из национальных меньшинств (56 %), имели избыточный вес или ожирение (69 %). В интенсивной терапии нуждалась 41 (10 %) пациентка, из которых 4 женщины получали экстракорпоральную мембранную оксигенацию. Из 427 госпитализированных беременных с подтвержденным SARS-CoV-2 умерли 5 женщин, КМС составил 5,8 (от 1,9 до 13,5) на 100 тыс. родов. В трех случаях смерть прямо связана с COVID-19, в двух случаях были другие причины [13].
J. Yang с соавт. (2021) до 14.05.2021 нашли 4 источника о МС, связанной с COVID-19, авторы 3 из них сообщают о малом абсолютном числе случаев МС как до пандемии, так и после; авторы не нашли разницы и пришли к выводу об отсутствии роста МС в связи с пандемией [7].
Популяционное исследование в Бразилии, где проживают около 210 млн человек и КМС составляет 60, демонстрирует связь социально-экономических показателей с МС и COVID-19. В Бразилии с марта 2020 г. работает национальная информационная система для регистрации обязательных уведомлений о случаях острого респираторного дистресс-синдрома (ОРДС), вызванного COVID-19, как из частных, так и государственных больниц. По состоянию на 26.06.2021 в Бразилии было зарегистрировано 13 858 случаев заболевания и 1396 смертей среди беременных и родильниц. Число случаев COVID-19 среди беременных и родильниц в различных муниципалитетах составило от 211 до 7418 на 100 тыс. живорождений и прослеживалась четкая связь с социальными показателями, в том числе с доступностью медицинской помощи. КМС от COVID-19 на большей территории страны был не выше 79, но в отдельных муниципалитетах достигал значений свыше 3399 на 100 тыс. живорождений. Коэффициент летальности, рассчитанный как отношение числа материнских смертей от COVID-19 к числу случаев COVID-19 у беременных и родильниц, составлял от 3 до 88 и выше [14].
В Мексике по сравнению с 2019 г. в 2020 г. избыточная МС включает 86 случаев, КМС составил 42,2 против 31,1. Из умерших 168 матерей было 109 с подтвержденным COVID-19, 34 случая нуждались в подтверждении и 25 были с клиникой других респираторных болезней. Среди причин МС в 2020 и 2019 гг. доля респираторных заболеваний составила 32 % против 5,6 %, но сохранились без значимых изменений доли гипертензивных расстройств (16 и 20,6 %), послеродовых кровотечений (17 и 20,4 %), венозных тромбозов (1,0 и 2,2 %) [15].
Болезни сердечно-сосудистой системы / Cardiovascular diseases
Риск МС от болезней сердца с гемодинамическими нарушениями значимо возрастает по сравнению с другими причинами тяжелого состояния беременной и родильницы. По данным Бразильской сети по надзору за тяжелыми материнскими заболеваниями, объединяющей 27 специализированных акушерских отделений, в период с июля 2009 г. по июнь 2010 г. из 9555 женщин c тяжелыми осложнениями беременности и родов у 293 пациенток тяжелое состояние обусловлено болезнями сердца, что повлекло смерть матери в 14 (4,8 %) случаях против 96 (1,2 %) случаев МС от других некардиологических причин (относительный риск (ОР) = 3,7; 95 % ДИ = 2,0–6,0) [16].
Кардиомиопатия / Cardiomyopathy
Кардиомиопатия на поздних сроках беременности и в послеродовом периоде (англ. peripartum cardiomyopathy, PPCM) представляет высокий риск тяжелых сердечно-сосудистых событий: сердечная недостаточность – 100 %, аритмия – 8 % (95 % ДИ = 4–15), трансплантация сердца – 4 % (95 % ДИ = 1–7), эмболизм – 5 % (95 % ДИ = 3–8), цереброваскулярные осложнения 1 % (95 % ДИ = 0–4), острый инфаркт миокарда – 4 % (95 % ДИ = 2–6), летальный исход – 9 % (95 % ДИ = 6–11) [5]. Авторы этого метаанализа собрали данные о 4925 пациентах из 46 источников, опубликованных в период с 01.01.2000 по 11.05.2016, из 13 стран, которые в соответствии с критериями Международного валютного фонда разделены на развитые (22 исследования, n = 3417) и развивающиеся (24 исследования, n = 1508) страны. Установлены значимые факторы, связанные с РРСМ: преэклампсия/ эклампсия (16 %; 95 % ДИ = 12–21), гестационная гипертензия (21 %; 95 % ДИ = 15–28), хроническая гипертензия (24 %; 95 % ДИ = 15–34), африканское происхождение (48 %; 95 % ДИ = 32–64), высокий паритет родов (66 %; 95 % ДИ = 56–74) и многоплодная беременность (11 %; 95 % ДИ = 8–14). Факторы риска РРСМ имели одинаковое значение для разных стран, исключением явилось преобладание гипертензии, не классифицированной (р = 0,0258) в развивающихся странах. Период наблюдения за пациентами составил в среднем 2,6 (от 0 до 8,6) года. Летальность у пациентов с РРСМ составила 9 % с диапазоном от 0 до 33 %, трансплантация сердца выполнена у 4 % с диапазоном от 0 до 34 %. Частота смерти пациенток с РРСМ значительно различалась между странами развитыми (4 %; 95 % ДИ = 2–7) и развивающимися (14 %; 95 % ДИ = 10–18), и распространенность населения африканского происхождения положительно коррелировала с показателем смертности (взвешенный коэффициент корреляции = 0,29; 95 % ДИ = 0,13–0,52) [5].
Инфаркт миокарда / Myocardial infarction
Анализ 13 популяционных исследований о более чем 66 млн беременностей в 6 странах за период 2001–2015 гг. показал частоту инфаркта миокарда, ассоциированного с беременностью (ИМАБ), от 0,6 до 7,6 на 100 тыс. беременностей, модель случайных эффектов оценила этот показатель в 3,34 (95 % ДИ = 2,09–4,58). Наибольшая частота ИМАБ наблюдалась в США (4,87 на 100 тыс. беременностей), наименьшая – в Канаде (1,15 на 100 тыс. беременностей) и Европе (0,84 на 100 тыс. беременностей). В антенатальном периоде частота ИМАБ составила 1,68 на 100 тыс. беременностей, в перипартальном периоде – 1,10 на 100 тыс. беременностей и в послеродовом периоде – 1,11 на 100 тыс. беременностей. Смертность от ИМАБ в этой глобальной популяции женщин составила 0,20 (0,10–0,29) на 100 тыс. беременностей, а позже 6 нед после родов летальность была 5,03 % (3,78–6,27 %), оба эти показателя коррелировали с частотой инфаркта миокарда [17].
Механические клапаны сердца / Mechanical heart valves
Пациентки с механическими клапанами сердца для профилактики тромбоэмболических осложнений пожизненно получают антикоагулянтные лекарственные средства. С наступлением беременности у этих пациенток сохраняется высокий риск венозных тромбозов, требуется продолжение профилактики тромбоза, изменение схемы лечения с заменой антикоагулянта. Частота тромбоэмболии и связанная с ней материнская смерть среди женщин с механическим клапаном сердца зависит от средства, использованного для профилактики тромбоза, и соответственно составляет для антагонистов витамина К 2,7 (95 % ДИ = 1,4– 4,0) и 0,9 (95 % ДИ = 0,1–1,6), для последовательного применения лекарственных средств – 5,8 (95 % ДИ = 3,8–7,7) и 2,0 (95 % ДИ = 0,8–3,1), для низкомолекулярного гепарина – 8,7 (95 % ДИ = 3,9–13,4) и 2,9 (95 % ДИ = 0,2–5,7), для нефракционированного гепарина – 11,2 (95 % ДИ = 2,8–19,6) и 3,4 (95 % ДИ = 0–7,7) в пересчете на 100 беременных с механическим клапаном сердца [18].
Анемия / Anemia
Метаанализ M.F. Young с соавт. (2019) утвердительно отвечает на вопрос о связи концентрации гемоглобина в крови беременной и МС [19]. При этом в предшествующей публикации автор предполагает, что шанс МС в связи с анемией занижен, так как в отдельных исследованиях не уточняется, имелась ли тяжелая анемия до родов, или она явилась следствием кровотечения, или присутствовали оба фактора. В случаях МС и акушерского кровотечения поправка на шок уменьшит предполагаемый эффект анемии [20]. Данные из 359 медицинских учреждений в 29 странах Латинской Америки, Африки, западной части Тихого океана, Восточного Средиземноморья и Юго-Восточной Азии в период с мая 2010 г. по декабрь 2011 г. вошли в исследование ВОЗ о связи МС с анемией тяжелой степени, тяжелыми осложнениями беременности и родов. В исследование вошла 312 281 беременность, в том числе 96 внематочных беременностей, из которых было 4687 пациенток с анемией тяжелой степени, 341 случай МС в 336 учреждениях. Методом многоуровневой скорректированной логистической регрессии установлено, что с МС статистически связана анемия тяжелой степени (OШ = 2,36; 95% ДИ = 1,60–3,48), поступление в реанимацию (OШ = 5,38; 95 % ДИ = 3,36–8,60), послеродовое кровотечение (OШ = 3,35; 95 % ДИ = 2,27– 4,95), сепсис (OШ = 13,85; 95 % ДИ = 8,78–21,84), преэклампсия (OШ = 6,62; 95 % ДИ = 4,58–9,56), массивная трансфузия (OШ = 0,36; 95 % ДИ = 0,18–0,69), шок (OШ = 85,55; 95 % ДИ = 56,61–129,28), тяжелый ацидоз (OШ = 10,40; 95 % ДИ = 4,74–22,85) [21].
Кесарево сечение и анестезия / Caesarean section and anesthesia
Кесарево сечение по настоятельному желанию пациентки без медицинских показаний выполняют в ряде стран с частотой от 2,5 % в США [22] до 24,7 % в Китае [23]. Метаанализ K.C. Mascarello с соавт. (2017) содержит лишь 3 источника и указывает о наличии связи МС и кесарева сечения без показаний. Причем шанс смерти матери увеличивается в 2,2– 9,56 раз, если кесарево сечение было сделано после начала родов, в 2 публикациях получен схожий результат (OШ = 4,35; 95 % ДИ = 2,23–8,45 и OШ = 4,86; 95 % ДИ = 2,47–9,56). Также эти пациентки имеют высокий шанс послеродовой инфекции (OШ = 2,83; 95 % ДИ = 1,58–5,06), но у них меньше риск кровотечения (OШ = 0,52; 95 % ДИ = 0,48–0,57) [24].
Анестезия входит в структуру прямых причин МС, в странах с низким и средним уровнем дохода ее доля до 2000 г. составляла 3,5 % (95 % ДИ = 2,9–4,3), в настоящее время этот показатель уменьшился до 2,4 % (95 % ДИ = 1,9 –2,9; р = 0,002). Этот результат получен S. Sobhy с соавт. (2016) по данным 76 исследований, включающих 26 750 727 беременностей и 20 780 случаев смерти. Из 1028 случаев МС (31 исследование), произошедших во время или после кесарева сечения, 13,8 % (95 % ДИ = 9,0–20,7) смертей причинно связаны с анестезией. Общая анестезия по сравнению с нейроаксиальной анестезией увеличивает шансы как материнской смерти (OШ = 3,3; 95 % ДИ = 1,2–9,0), так и перинатальной смерти (OШ = 2,3; 95 % ДИ = 1,2–4,1). КМС составил 5,9 и 1,2 для общей и нейроаксиальной анестезии, соответственно. Из 124 случаев МС (24 исследования) непосредственными ее причинами явились у 56 (45 %) проблемы интубации (затрудненная или неудачная интубация трахеи, интубация пищевода, бронхоспазм), затруднения вентиляции и гипоксия; у 38 (31 %) – легочная аспирация; у 34 (27 %) – некомпетентность персонала в предварительной оценке ситуации и интраоперационном мониторинге, проблемы с оборудованием; у 7 (6 %) – остановка сердца; у 8 (6 %) – высокая спинальная анестезия; у 7 (6 %) – передозировка лекарств или побочные реакции. Для отдельных стран с низким и средним уровнем дохода населения МС, связанная с анестезией, составляет от 0,91 % в Гане и 1,12 % в Индии до 6,86 % в Египте, 6,9 % в Молдове, 7,52 % в Шри-Ланке, 7,75 % в Сирии, 7,96 % в Тунисе. В 97 % этих случаев анестезия использована при операции кесарева сечения [25].
Нарушения адаптации к беременности / Altered of adaptation to pregnancy
Гипертензия / Hypertension
Данные о частоте гипертензивных расстройств зависят от региона и обусловлены диагностикой. В странах Африки к югу от Сахары общая частота гипертензивных расстройств у беременных составляет 8 % (95 % ДИ = 5–10), хронической гипертензии – 0,9 % (95 % ДИ = 0,4–1,8), гестационной гипертензии – 4,1 % (95 % ДИ = 2,4–7,0), преэклампсии – 4,1 % (95 % ДИ = 3,2–5,1), эклампсии – 1,5 % (95 % ДИ = 1–2). Однако при относительно невысокой частоте гипертензии риск МС при гипертензивных расстройствах увеличивается многократно (OШ = 17; 95 % ДИ = 9,6–28,8) [26].
HELLP-синдром / HELLP syndrome
HELLP-синдром относят к тяжелому осложнению у беременных с гипертензией. Клиническое течение HELLP-синдрома может сопровождаться острым повреждением почек (ОПП) с анурией, сердечной недостаточностью, отеком легких, преждевременной отслойкой плаценты, что значимо повышает риск материнской и перинатальной смерти. Метаанализ Q. Liu с соавт. (2020) показал значительную связь HELLP-синдрома с ОПП у беременных (OШ = 4,87; 95 % ДИ = 3,31–7,17), смертью плода (OШ = 1,56; 95 % ДИ = 1,45–2,11) и смертью матери (OШ = 3,70; 95 % ДИ = 1,72–7,99). Эти данные получены из 8 сообщений о 79 случаях ОПП у 556 беременных с HELLP-синдромом и из 4 сообщений об 11 случаях МС у 280 беременных с HELLP-синдромом [27].
Острая жировая дистрофия печени / Acute fatty liver degeneration
Острая жировая дистрофия печени (ОЖДП) при беременности – редкое, но потенциально смертельное осложнение. Своевременная диагностика ОЖДП и незамедлительное кесарево сечение на 44 % снижает риск МС по сравнению с вагинальными родами (ОР = 0,56; 95 % ДИ = 0,41–0,76). Риск МС возрастает, если ОЖДП сопровождают печеночная и почечная недостаточность, ДВС-синдром, асцит, энцефалопатия, послеродовое кровотечение, панкреатит [28].
Патологические роды / Pathological labor
Затрудненные роды (англ. obstructed labor) в Эфиопии, где традиционны домашние роды, заканчиваются смертью матери в 17,27 %. По отчету о 28 591 родах из 16 исследований в период 01.09.2020–30.11.2020, частота затрудненных родов составила 12,93 %, из них 67,3 % не имели дородового наблюдения, 77,86 % были из сельской местности и 58,52 % обратились за помощью спустя 12 ч от начала родов. Причинами затрудненных родов были клинически узкий таз (64,65 %), неправильное предлежание или положение плода (27,24 %). Этому сопутствовали осложнения: сепсис (38,59 %), мертворождение (38,08 %), послеродовое кровотечение (33,54 %), разрыв матки (29,84 %) [29].
Разрыв матки становится причиной смерти 7,75 % (95 % ДИ = 4,14–11,36) женщин в Эфиопии. Этот совокупный результат получен по данным 11 исследований в период 2004–2018 гг. в 5 регионах Эфиопии с участием 17 301 женщины. Осложнениями разрыва матки были анемия тяжелой степени у 13,48 % (95 % ДИ = 4,32–22,63), шок – у 24,43 % (95 % ДИ = 10,19– 38,67), сепсис – у 15,14 % (95 % ДИ = 9,52–20,76), акушерский свищ – у 9,02 % (95 % ДИ = 6,04–11,99). Перинатальная смертность у женщин с разрывом матки составила от 35,3 до 98,3 % [30]. Факторы, предрасполагающие к высокой частоте разрыва матки и, как следствие МС, приведены в сообщении D.M. Ahmed с соавт. (2018) из одной из больниц на северо-западе Эфиопии за период 2012–2017 гг. Там из общего числа 28835 родов на лечении находились 262 женщины с разрывом матки, из которых 10 случаев произошли в этой же больнице, 14 пациенток поступили с разрывом матки из дома, остальные были переведены из других больниц. Доступными для анализа стали 239 из 262 случаев разрыва матки, из которых 53 (22,2 %) пациентки не имели до родов медицинской помощи, 208 (87 %) не имели в анамнезе кесарева сечения, супермногорожавших было 74 (31 %), продолжительность родов составила 24–48 ч у 41 (17,2 %) и свыше 48 ч – у 7 (2,9 %) пациенток. Полный разрыв матки произошел у 203 (84,9 %) женщин, с локализацией разрыва на передней стенке в нижнем сегменте матки – у 134 (56 %), с травмой мочевого пузыря – у 8 (3,3 %) человек. Из этих 262 случаев разрыва матки умерли 5 женщин, мертворожденных было 84,1 % [31]. Причины столь высокой частоты разрыва матки и МС показаны в отчете из больницы общего профиля Мизан Аман на юго-западе Эфиопии с акушерско-гинекологическим отделением на 32 койки, где в 2011–2015 гг. было 8509 родов, разрыв матки был у 115 женщин, из которых 12 умерли (10,4 %). Пациентки с разрывом матки были преимущественно из сельской местности (73,9 %), хотя бы один осмотр медицинского работника был у 83 %, паритет родов 5 и выше – у 23 (20 %). У женщин с разрывом матки продолжительность родов была от 6 до 72 ч, более 24 ч – у 91 (79,1 %) роженицы, неправильное предлежание или положение плода было у 26 (22,6 %) женщин, разрыв матки в анамнезе был у 2 женщин, гемотрансфузия выполнена лишь 5 пациенткам. Из 12 умерших женщин с разрывом матки сепсис диагностирован у 8 (66, 7 %), шок – у 1 и анемия как причина смерти – у 1 [32].
ОБСУЖДЕНИЕ / DISCUSSION
Данный анализ научной литературы высветил 3 основных аспекта материнской смертности в современном мире. Во-первых, тяжелые акушерские осложнения – кровотечение, гипертензивные расстройства и инфекции – лидирующие причины материнской смертности на протяжении многих лет по-прежнему вносят значимый вклад в МС. При нарушении адаптации к беременности сохраняется высокий шанс МС: OШ = 17 (95 % ДИ = 9,6–28,8) для гипертензии [26], OШ = 3,70 (95 % ДИ = 1,72–7,99) для HELLP-синдрома с ОПП [27]. Однако в настоящее время эти тяжелые акушерские осложнения наиболее актуальны для стран Африки к югу от Сахары и Южной Азии, где 67 % беременных не получают должной медицинской помощи в антенатальном периоде и сохраняются традиционные домашние роды [4]. Так, в Эфиопии домашние затрудненные роды заканчиваются смертью матери в 17,27 %, разрыв матки становится причиной смерти 7,75 % женщин [29][31][32].
Во-вторых, пандемия COVID-19 с 2020 г. не только увеличивает коэффициент МС, но и изменяет структуру причин МС [11][12]. Особенно отчетливо эти изменения прослеживаются в регионах с высокой плотностью населения. В Индии первые 10 нед локдауна показали увеличение госпитальной летальности беременных с 0,13 до 0,20 % (p = 0,01) [7]. В отдельных муниципалитетах Бразилии МС от COVID-19 достигала значений свыше 3399 на 100 тыс. живорождений [14]. В Мексике в 2020 г. по сравнению с 2019 г. МС составила 42,2 против 31,1, среди причин МС доля респираторных заболеваний составила 32 % против 5,6 % [15]. Распространение пандемии COVID-19 и ее влияние на МС относится также и к странам с высоким уровнем дохода населения. В Великобритании в первые 6 нед эпидемии госпитализированы 427 беременных с подтвержденным SARS-CoV-2, из которых умерли 5 женщин, коэффициент МС составил 5,8 (от 1,9 до 13,5) на 100 тыс. родов [13].
В-третьих, имеется четкая связь показателей МС с уровнем дохода населения, что показано на случаях МС от болезней сердца, которые составляют от 4,0–4,8 % до 9–14 % [5][16] в структуре причин. Кардиомиопатия является причиной смерти у 4 % (95 % ДИ = 2–7) матерей в развитых странах и у 14 % (95 % ДИ = 10–18) в развивающихся, данный факт объясняют недоступностью специализированной кардиологической помощи. Летальность спустя 6 нед после родов среди женщин, перенесших инфаркт миокарда, связанный с беременностью, составляет 5,03 % (3,78–6,27 %) [17]. Летальность, связанная с тромбоэмболией, среди женщин с механическим клапаном сердца зависит от средства, использованного для профилактики тромбоза, и составляет от 0,9 (95 % ДИ = 0,1–1,6) для антагонистов витамина К до 3,4 (95 % ДИ = 0–7,7) для нефракционированного гепарина в пересчете на 100 беременных с механическим клапаном сердца [18]. Однако есть данные об уменьшении доли анестезии в структуре прямых причин МС от 3,5 % (95 % ДИ = 2,9–4,3) до 2,4 % (95 % ДИ = 1,9–2,9) после 2000 г. в странах с низким и средним уровнем дохода [25].
ЗАКЛЮЧЕНИЕ / CONCLUSION
В течение 2021 г. мировое сообщество организовалось и научилось противостоять распространению COVID-19, но влияние пандемии на МС становится явным, что подтверждается указаниями на прямую связь отдельных случаев МС с COVID-19, увеличением госпитальной смертности беременных пациенток и избыточной МС с началом пандемии, увеличением доли респираторных заболеваний в структуре МС.
Болезни сердечно-сосудистой системы значимо повышают риск МС и летальности в отдаленные сроки после родов. Шанс МС от болезней сердца выше в условиях недоступной специализированной помощи. Для стран с традиционно домашними родами при отсутствии медицинской помощи сохраняется высокая МС в связи с затрудненными и затяжными родами, осложненными разрывом матки.
Список литературы
1. Trends in maternal mortality: 2000 to 2017. Estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations Population Division. Geneva: World Health Organization, 2019. 119 р. https://www.unfpa.org/sites/default/files/pub-pdf/Maternal_mortality_report.pdf.
2. United Nations. Department of Economic and Social Affairs. Statistics Division. SDG Indicators Database. Available at: https://unstats.un.org/sdgs/UNSDG/IndDatabasePage.
3. Maternal mortality. World Health Organization, 2019. Available at: https://www.who.int/news-room/fact-sheets/detail/maternal-mortality.
4. Aftab F., Ahmed I., Ahmed S. et al.; Alliance for Maternal and Newborn Health Improvement (AMANHI) maternal morbidity study group. Direct maternal morbidity and the risk of pregnancy-related deaths, stillbirths, and neonatal deaths in South Asia and sub-Saharan Africa: A populationbased prospective cohort study in 8 countries. PLoS Med. 2021;18(6):e1003644. https://doi.org/10.1371/journal.pmed.1003644.
5. Kerpen K., Koutrolou-Sotiropoulou P., Zhu C. et al. Disparities in death rates in women with peripartum cardiomyopathy between advanced and developing countries: A systematic review and meta-analysis. Arch Cardiovasc Dis. 2019;112(3):187–98. https://doi.org/10.1016/j.acvd.2018.10.002.
6. Mocumbi A.O., Sliwa K., Soma-Pillay P. Medical disease as a cause of maternal mortality: the pre-imminence of cardiovascular pathology. Cardiovasc J Afr. 2016;27(2):84–8. https://doi.org/10.5830/CVJA-2016-018.
7. Yang J., D'Souza R., Kharrat A. et al. COVID-19 pandemic and populationlevel pregnancy and neonatal outcomes: a living systematic review and meta-analysis. Acta Obstet Gynecol Scand. 2021;100(10):1756–70. https://doi.org/10.1111/aogs.14206.
8. Kumari V., Mehta K., Choudhary R. COVID-19 outbreak and decreased hospitalisation of pregnant women in labour. Lancet Glob Health. 2020;8(9):e1116–e1117. https://doi.org/10.1016/S2214-109X(20)30319-3.
9. Pettirosso E., Giles M., Cole S., Rees M. COVID-19 and pregnancy: A review of clinical characteristics, obstetric outcomes and vertical transmission. Aust N Z J Obstet Gynaecol. 2020;60(5):640–59. https://doi.org/10.1111/ajo.13204.
10. Sun M., Xu G., Yang Y. et al. Evidence of mother-to-newborn infection with COVID-19. Br J Anaesth. 2020;125(2):e245–e247. https://doi.org/10.1016/j.bja.2020.04.066.
11. Hantoushzadeh S., Shamshirsaz A.A., Aleyasin A. et al. Maternal death due to COVID-19. Am J Obstet Gynecol. 2020;223(1):109.e1-109.e16. https://doi.org/10.1016/j.ajog.2020.04.030.
12. Di Toro F., Gjoka M., Di Lorenzo G. et al. Impact of COVID-19 on maternal and neonatal outcomes: a systematic review and meta-analysis. Clin Microbiol Infect. 2021;27(1):36–46. https://doi.org/10.1016/j.cmi.2020.10.007.
13. Knight M., Bunch K., Vousden N. et al.; UK Obstetric Surveillance System SARS-CoV-2 Infection in Pregnancy Collaborative Group. Characteristics and outcomes of pregnant women admitted to hospital with confirmed SARS-CoV-2 infection in UK: national population based cohort study. BMJ. 2020;369:m2107. https://doi.org/10.1136/bmj.m2107.
14. Siqueira T.S., Silva J.R.S., Souza M.D.R. et al. Spatial clusters, social determinants of health and risk of maternal mortality by COVID-19 in Brazil: a national population-based ecological study. Lancet Reg Health Am. 2021;3:100076. https://doi.org/10.1016/j.lana.2021.100076.
15. Lumbreras-Marquez M.I., Campos-Zamora M., Seifert S.M. et al. Excess Maternal Deaths Associated With Coronavirus Disease 2019 (COVID-19) in Mexico. Obstet Gynecol. 2020;136(6):1114–6. https://doi.org/10.1097/AOG.0000000000004140.
16. Campanharo F.F., Cecatti J.G., Haddad S.M. et al.; Brazilian Network for Surveillance of Severe Maternal Morbidity Study Group. The Impact of cardiac diseases during pregnancy on severe maternal morbidity and mortality in Brazil. PLoS One. 2015;10(12):e0144385. https://doi.org/10.1371/journal.pone.0144385.
17. Gibson P., Narous M., Firoz T. et al.; WHO Maternal Morbidity Working Group. Incidence of myocardial infarction in pregnancy: a systematic review and meta-analysis of population-based studies. Eur Heart J Qual Care Clin Outcomes. 2017;3(3):198–207. https://doi.org/10.1093/ehjqcco/qcw060.
18. D'Souza R., Ostro J., Shah P.S. et al. Anticoagulation for pregnant women with mechanical heart valves: a systematic review and meta-analysis. Eur Heart J. 2017;38(19):1509–16. https://doi.org/10.1093/eurheartj/ehx032.
19. Young M.F., Oaks B.M., Tandon S. et al. Maternal hemoglobin concentrations across pregnancy and maternal and child health: a systematic review and meta-analysis. Ann N Y Acad Sci. 2019;1450(1):47–68. https://doi.org/10.1111/nyas.14093.
20. Young M.F. Maternal anaemia and risk of mortality: a call for action. Lancet Glob Health. 2018;6(5):e479–e480. https://doi.org/10.1016/S2214-109X(18)30185-2.
21. Daru J., Zamora J., Fernández-Félix B.M. et al. Risk of maternal mortality in women with severe anaemia during pregnancy and post partum: a multilevel analysis. Lancet Glob Health. 2018;6(5):e548–e554. https://doi.org/10.1016/S2214-109X(18)30078-0.
22. ACOG Committee Opinion No. 761. Cesarean delivery on maternal request. Obstet Gynecol. 2019;133(1):e73–e77. https://doi.org/10.1097/AOG.0000000000003006.
23. Liu X., Landon M.B., Cheng W., Chen Y. Cesarean delivery on maternal request in China: what are the risks and benefits? Am J Obstet Gynecol. 2015;212(6):817.e1–9. https://doi.org/10.1016/j.ajog.2015.01.043.
24. Mascarello K.C., Horta B.L., Silveira M.F. Maternal complications and cesarean section without indication: systematic review and meta-analysis. Rev Saude Publica. 2017;51:105. https://doi.org/10.11606/S1518-8787.2017051000389.
25. Sobhy S., Zamora J., Dharmarajah K. et al. Anaesthesia-related maternal mortality in low-income and middle-income countries: a systematic review and meta-analysis. Lancet Glob Health. 2016;4(5):e320–7. https://doi.org/10.1016/S2214-109X(16)30003-1.
26. Gemechu K.S., Assefa N., Mengistie B. Prevalence of hypertensive disorders of pregnancy and pregnancy outcomes in Sub-Saharan Africa: A systematic review and meta-analysis. Womens Health (Lond). 2020;16:1745506520973105. https://doi.org/10.1177/1745506520973105.
27. Liu Q., Ling G.J., Zhang S.Q. et al. Effect of HELLP syndrome on acute kidney injury in pregnancy and pregnancy outcomes: a systematic review and meta-analysis. BMC Pregnancy Childbirth. 2020;20(1):657. https://doi.org/10.1186/s12884-020-03346-4.
28. Wang H.Y., Jiang Q., Shi H. et al. Effect of caesarean section on maternal and foetal outcomes in acute fatty liver of pregnancy: a systematic review and meta-analysis. Sci Rep. 2016;6:28826. https://doi.org/10.1038/srep28826.
29. Ayenew A.A. Incidence, causes, and maternofetal outcomes of obstructed labor in Ethiopia: systematic review and meta-analysis. Reprod Health. 2021;18(1):61. https://doi.org/10.1186/s12978-021-01103-0.
30. Desta M., Kassa G.M., Getaneh T. et al. Maternal and perinatal mortality and morbidity of uterine rupture and its association with prolonged duration of operation in Ethiopia: A systematic review and meta-analysis. PLoS One. 2021;(4):e0245977. https://doi.org/10.1371/journal.pone.0245977.
31. Ahmed D.M., Mengistu T.S., Endalamaw A.G. Incidence and factors associated with outcomes of uterine rupture among women delivered at Felegehiwot referral hospital, Bahir Dar, Ethiopia: cross sectional study. BMC Pregnancy Childbirth. 2018;18(1):447. https://doi.org/10.1186/s12884-018-2083-8.
32. Mengistie H., Amenu D., Hiko D. Maternal and perinatal outcomes of uterine rupture patients among mothers who delivered at mizan aman general hospital, SNNPR, south west Ethiopia; a five year retrospective hospital based study. MOJ Womens Health. 2016;2(1):13–23. https://doi.org/10.15406/mojwh.2016.02.00019.
Об авторе
Е. И. БарановскаяБеларусь
Барановская Елена Игоревна – д.м.н., профессор кафедры акушерства и гинекологии
220116 Минск, проспект Дзержинского, д. 83
Рецензия
Для цитирования:
Барановская Е.И. Материнская смертность в современном мире. Акушерство, Гинекология и Репродукция. 2022;16(3):296-305. https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.279
For citation:
Baranovskaya E.I. Maternal mortality in modern world. Obstetrics, Gynecology and Reproduction. 2022;16(3):296-305. (In Russ.) https://doi.org/10.17749/2313-7347/ob.gyn.rep.2022.279

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-ShareAlike 4.0 International License.











































